
视神经脊髓炎患者行股骨颈骨折手术1例
作者:张廷, 梁启恒, 盛建波,恩施市中心医院麻醉科
1.患者资料
患者,女,55 岁,身高155 cm,体质量75 kg,BMI 31.21 kg/ m2,ASA 分级Ⅲ级。因摔伤致“右侧股骨颈骨折 ”拟行“右侧股骨颈骨折闭合复位内固定术(proximal femoral nail antirotation,PFNA)”。既往史:2019 年7 月确诊视神经脊髓炎(neuromyelitis optica,NMO),长期口服醋酸泼尼松片
”拟行“右侧股骨颈骨折闭合复位内固定术(proximal femoral nail antirotation,PFNA)”。既往史:2019 年7 月确诊视神经脊髓炎(neuromyelitis optica,NMO),长期口服醋酸泼尼松片 ,每日晨起口服60 mg,1 次/ d;腰椎间盘突出
,每日晨起口服60 mg,1 次/ d;腰椎间盘突出 症病史,无食物药物过敏
症病史,无食物药物过敏 史,否认其他病史。
史,否认其他病史。
查体:神志清楚、满月脸,吐词清楚,左眼视物模糊,咳嗽 无力,双上肢及左下肢肌力4 级,右下肢疼痛肌力查体不能合作,生理反射存在,双侧病理征阳性。张口度二横指,马氏分级3 级。辅助检查:心电图
无力,双上肢及左下肢肌力4 级,右下肢疼痛肌力查体不能合作,生理反射存在,双侧病理征阳性。张口度二横指,马氏分级3 级。辅助检查:心电图 ,窦性心律不齐,T 波异常;胸部CT 提示:双肺纹理增强,双肺下叶胸膜下间质性改变,两侧胸膜肥厚。血常规
,窦性心律不齐,T 波异常;胸部CT 提示:双肺纹理增强,双肺下叶胸膜下间质性改变,两侧胸膜肥厚。血常规 、凝血功能正常。
、凝血功能正常。
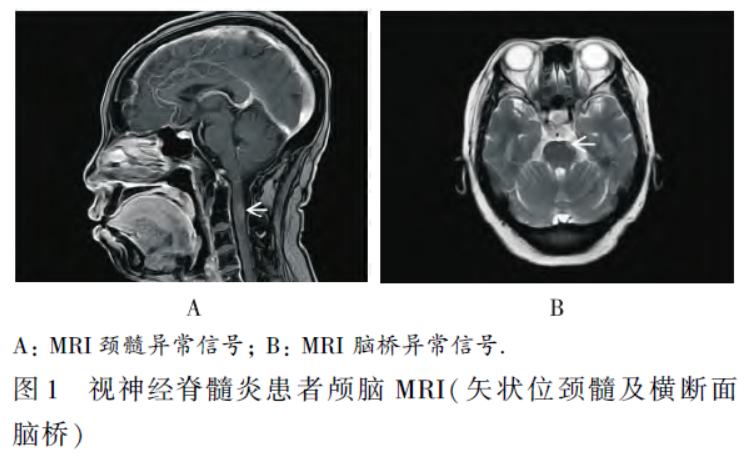
查阅患者因NMO 在恩施市中心医院神经内科共住院2 次:2023 年2 月MRI 颅脑检查(平扫+ 增强扫描):延髓异常信号影、脑桥周围少许异常信号,炎性病变? 脱髓鞘改变? 2023 年11 月MRI 颅脑检查(平扫+ 增强扫描):颈髓内及延髓异常信号影、脑桥周围少许异常信号:脱髓鞘病变,炎性病变?(图1A、B)血清APQ4-Ab 阳性。
术前麻醉评估后,拟行神经阻滞复合保留自主呼吸的喉罩全麻手术。常规术前准备,嘱禁食8 h,禁水2 h,麻醉准备间静脉给予昂丹司琼 4 mg,地塞米松
4 mg,地塞米松 10 mg,丁卡因
10 mg,丁卡因 胶浆舌根及咽部含漱表面麻醉。入室后,心电监测
胶浆舌根及咽部含漱表面麻醉。入室后,心电监测 血压(BP)113/65 mmHg,心率(HR)68 次/ min,呼吸(RR)16 次/ min,脉搏
血压(BP)113/65 mmHg,心率(HR)68 次/ min,呼吸(RR)16 次/ min,脉搏 血氧饱和度(SpO2)97%。
血氧饱和度(SpO2)97%。
给予舒芬太尼 10 μg,患者仰卧位,消毒铺巾后,超声引导下行腹股沟韧带上髂筋膜间隙阻滞,当针尖位于髂筋膜旋髂深动脉下方,确认针尖位置正确后,注射0.3%罗哌卡因
10 μg,患者仰卧位,消毒铺巾后,超声引导下行腹股沟韧带上髂筋膜间隙阻滞,当针尖位于髂筋膜旋髂深动脉下方,确认针尖位置正确后,注射0.3%罗哌卡因 30 mL;10 min 后疼痛减轻,患者左侧卧患肢在上,低频探头下行骶丛神经,穿刺针与神经刺激仪连接,采用平面内技术由外侧进针,当观察到腓肠肌收缩、足背屈或跖屈时,将刺激电流降为0.4 ~0.5 mA,仍出现上述肌肉运动时,采用水分离技术验证针尖位置无误后,回吸无血缓慢注射0.3%罗哌卡因20 mL。
30 mL;10 min 后疼痛减轻,患者左侧卧患肢在上,低频探头下行骶丛神经,穿刺针与神经刺激仪连接,采用平面内技术由外侧进针,当观察到腓肠肌收缩、足背屈或跖屈时,将刺激电流降为0.4 ~0.5 mA,仍出现上述肌肉运动时,采用水分离技术验证针尖位置无误后,回吸无血缓慢注射0.3%罗哌卡因20 mL。
翻身平卧,连接麻醉深度监测仪,分次缓慢静脉给予瑞马唑仑 8 mg,直至脑电双频谱指数(BIS)值70 ~75,嘱患者张口,经口顺利置入4 号喉罩,患者无抵抗、恶心,静脉注射丙泊酚
8 mg,直至脑电双频谱指数(BIS)值70 ~75,嘱患者张口,经口顺利置入4 号喉罩,患者无抵抗、恶心,静脉注射丙泊酚 30 mg 诱导入睡,固定喉罩,保留自主呼吸;术中吸入1%七氟醚,静脉泵注瑞芬太尼
30 mg 诱导入睡,固定喉罩,保留自主呼吸;术中吸入1%七氟醚,静脉泵注瑞芬太尼 0.05 μg/ (kg·min)维持麻醉,BIS 值维持65 ~ 70,测自主呼吸下呼气末二氧化碳分压(PETCO2 )35 ~40 mmHg;手术时长32 min,手术切皮及术中呼吸循环稳定,无应激反应,手术结束停七氟醚及瑞芬太尼,5 min 后患者清醒,拔除喉罩,询问患者无插管记忆,VAS 评分3分,送麻醉恢复室观察,安返病房。术后1 d 患者区域阻滞麻醉消退后,测双上肢及左下肢肌力4 级,右下肢3 级。术后6 个月电话随访,患者已能正常下地行走,双下肢肌力4 级。
0.05 μg/ (kg·min)维持麻醉,BIS 值维持65 ~ 70,测自主呼吸下呼气末二氧化碳分压(PETCO2 )35 ~40 mmHg;手术时长32 min,手术切皮及术中呼吸循环稳定,无应激反应,手术结束停七氟醚及瑞芬太尼,5 min 后患者清醒,拔除喉罩,询问患者无插管记忆,VAS 评分3分,送麻醉恢复室观察,安返病房。术后1 d 患者区域阻滞麻醉消退后,测双上肢及左下肢肌力4 级,右下肢3 级。术后6 个月电话随访,患者已能正常下地行走,双下肢肌力4 级。
2. 讨论
NMO,现在更多地被称为视神经脊髓炎谱系疾病 ,是一种以免疫介导的中枢神经系统炎性脱髓鞘疾病。该病主要影响视神经和脊髓,从而导致视力
,是一种以免疫介导的中枢神经系统炎性脱髓鞘疾病。该病主要影响视神经和脊髓,从而导致视力 下降、肢体无力、感觉异常、膀胱和肠道功能障碍等症状。NMO 谱系疾病的研究进展表明,在成人和AQP4-Ab 血清阳性亚群中,女性占主导地位,发病率和流行率在中年人群达到高峰,目前NMO 的治疗方式主要以皮质类固醇联合其他免疫抑制剂为主,目的是减少复发频率及急性发作的严重程度。
下降、肢体无力、感觉异常、膀胱和肠道功能障碍等症状。NMO 谱系疾病的研究进展表明,在成人和AQP4-Ab 血清阳性亚群中,女性占主导地位,发病率和流行率在中年人群达到高峰,目前NMO 的治疗方式主要以皮质类固醇联合其他免疫抑制剂为主,目的是减少复发频率及急性发作的严重程度。
对于合并NMO 的患者行手术麻醉的文献较少,主要以妊娠 女性剖宫产手术麻醉个案报道为主,Dusit-kasem 等报道了1 例在全身麻醉下接受剖宫产的NMO 患者的成功麻醉管理病案,对NMO 能否行椎管内麻醉现有文献反映了不同观点,《临床麻醉学(第4 版)》对于椎管内麻醉的禁忌证明确指出“中枢神经系统疾病,特别是脊髓或脊神经根病变者,脊麻可能后遗长期麻痹”。
女性剖宫产手术麻醉个案报道为主,Dusit-kasem 等报道了1 例在全身麻醉下接受剖宫产的NMO 患者的成功麻醉管理病案,对NMO 能否行椎管内麻醉现有文献反映了不同观点,《临床麻醉学(第4 版)》对于椎管内麻醉的禁忌证明确指出“中枢神经系统疾病,特别是脊髓或脊神经根病变者,脊麻可能后遗长期麻痹”。
针对多发性硬化 症与NMOSD 存在相似的炎性脱髓鞘损伤及临床症候,认为硬膜外麻醉与加重病情没有直接关系,有多个病例报告了对患NMO 的产妇行椎管内麻醉后,并未出现相关病情症状及麻醉相关问题,所以椎管内麻醉对该患者属相对禁忌证。本例患者既往已确诊NMO,由于长期服用糖皮质激素
症与NMOSD 存在相似的炎性脱髓鞘损伤及临床症候,认为硬膜外麻醉与加重病情没有直接关系,有多个病例报告了对患NMO 的产妇行椎管内麻醉后,并未出现相关病情症状及麻醉相关问题,所以椎管内麻醉对该患者属相对禁忌证。本例患者既往已确诊NMO,由于长期服用糖皮质激素 ,引起“药源性库兴综合征”,表现为满月脸、向心性肥胖等体征,考虑到气管插管全麻可能存在插管困难,机械通气
,引起“药源性库兴综合征”,表现为满月脸、向心性肥胖等体征,考虑到气管插管全麻可能存在插管困难,机械通气 后术后肺不张
后术后肺不张 ,术后肌松药残留,可能延长术后气管导管带管时间,增加术后肺部并发症,加重围术期风险。
,术后肌松药残留,可能延长术后气管导管带管时间,增加术后肺部并发症,加重围术期风险。
为了避免单纯区域阻滞麻醉可能阻滞不全,本例患者采用了神经阻滞复合保留自主呼吸的喉罩全麻,喉罩的使用可以有效解除上呼吸道梗阻的问题,在保留自主呼吸的同时又有良好的耐受性;有研究表明神经阻滞可安全地实施股骨颈手术,外周神经阻滞可以作为一种有效的疼痛管理手段,多模式镇痛的重要组成部分,包括术中减少全麻阿片类药物的应用,提高患者舒适度方面的潜在优势,尤其在进行术后疼痛 控制时,复合全身麻醉可以弥补外周神经可能存在的阻滞不全的情况,提高围术期安全且有利于术中减少全麻药的使用量,符合当下的ERAS 及多模式镇痛观念。
控制时,复合全身麻醉可以弥补外周神经可能存在的阻滞不全的情况,提高围术期安全且有利于术中减少全麻药的使用量,符合当下的ERAS 及多模式镇痛观念。
对于该患者BMI > 30 kg/ m2,超声可视化的应用提高了神经阻滞穿刺成功率和安全性,超声引导下的区域麻醉可以直接观察到神经结构,并能实时监测局部麻醉药物的扩散,配合神经刺激仪的使用对于深部神经阻滞(腰丛、骶丛等)可降低反复穿刺带来的风险,使局麻药中毒 的风险降低,提高了区域阻滞的安全性。髂筋膜阻滞相比腰丛阻滞位置更加表浅,在超声图像上解剖结构清晰,方便定位,易于识别,而腰丛神经位于腰大肌间隙内,位置较深,血供丰富,在操作时间上、减少术后并发症和促进术后恢复方面髂筋膜阻滞可能更优且术后镇痛效果与腰丛阻滞相近;骶丛阻滞采用超声联合神经刺激仪双重引导,尤其对该肥胖患者,可明显提高成功率,减少穿刺次数,降低周围组织、脏器及血管损伤风险。
的风险降低,提高了区域阻滞的安全性。髂筋膜阻滞相比腰丛阻滞位置更加表浅,在超声图像上解剖结构清晰,方便定位,易于识别,而腰丛神经位于腰大肌间隙内,位置较深,血供丰富,在操作时间上、减少术后并发症和促进术后恢复方面髂筋膜阻滞可能更优且术后镇痛效果与腰丛阻滞相近;骶丛阻滞采用超声联合神经刺激仪双重引导,尤其对该肥胖患者,可明显提高成功率,减少穿刺次数,降低周围组织、脏器及血管损伤风险。
该患者在良好的口咽部表面麻醉、BIS 监测下结合超短效的瑞马唑仑联合舒芬太尼实施遗忘 镇痛慢诱导,保留了患者的自主呼吸,并能积极配合医师最大程度地张口,有利于喉罩的置入,从而降低了口咽部黏膜的损伤、出血及咽痛的发生,喉部的保护功能可能有助于减少使用喉罩后的术后肺部并发症,降低了气管插管困难的可能及咽喉部相关并发症的发病率;术中根据BIS 值调整麻醉深度,最大程度地保留了患者的自主呼吸,手术结束顺利拔管,VAS 评分3 分达到预期效果。
镇痛慢诱导,保留了患者的自主呼吸,并能积极配合医师最大程度地张口,有利于喉罩的置入,从而降低了口咽部黏膜的损伤、出血及咽痛的发生,喉部的保护功能可能有助于减少使用喉罩后的术后肺部并发症,降低了气管插管困难的可能及咽喉部相关并发症的发病率;术中根据BIS 值调整麻醉深度,最大程度地保留了患者的自主呼吸,手术结束顺利拔管,VAS 评分3 分达到预期效果。
术后半年患者手术侧肌力(术后1 d 测3 级)现已和对侧相当(肌力4 级),暂未发现区域阻滞下加重NMO 外周神经损伤风险。综上所述,NMO 谱系疾病临床麻醉报道较少见,该患者在神经阻滞复合保留自主呼吸的喉罩全麻下在基层医院的成功实施,离不开制定合理的麻醉及管理方案,并根据患者的具体情况实施麻醉策略加速患者康复,确保围术期安全。
来源:张廷,梁启恒,盛建波.视神经脊髓炎患者行股骨颈骨折手术1例[J].麻醉安全与质控,2025,7(01):61-63.
