
双侧颈动脉体瘤1例
作者:丁锐,张少棋,李晋川,阴晓峰,郝铮,山西医科大学第二医院神经外科
1. 病例资料
51岁男性,因头晕伴视物模糊3年余入院。入院体格检查:双侧颈部可触及一类圆形活动性肿块,质软,未及压痛。既往无高血压 、糖尿病
、糖尿病 、心脏病
、心脏病 史。入院颈部MRI平扫+MRA示双侧颈总动脉分叉处可见团块状异常信号影,T2WI较肌肉呈稍高信号,信号欠均匀,T1WI呈等信号,左侧病灶与颈内颈外动脉分界欠清,右侧病灶与颈外动脉分界欠清,大小分别为0.86 cm×0.60 cm×0.98 cm(左)、1.21 cm×1.24 cm×1.72 cm(右),双侧颈内动脉向后外侧移位,双侧颈外动脉向前内侧移位。
史。入院颈部MRI平扫+MRA示双侧颈总动脉分叉处可见团块状异常信号影,T2WI较肌肉呈稍高信号,信号欠均匀,T1WI呈等信号,左侧病灶与颈内颈外动脉分界欠清,右侧病灶与颈外动脉分界欠清,大小分别为0.86 cm×0.60 cm×0.98 cm(左)、1.21 cm×1.24 cm×1.72 cm(右),双侧颈内动脉向后外侧移位,双侧颈外动脉向前内侧移位。
颈部CTA示双侧颈外动脉与颈内动脉间隙内可见一类圆形结节影,大小分别为1.2 cm×1.3 cm×4.7 cm(右)、0.8 cm×0.8 cm×1.3 cm(左),增强后呈不均匀强化,与右侧颈内、外动脉分界较清。
颈部血管超声(双侧颈总动脉/颈内外动脉)示右侧颈总动脉分叉处管壁上可探及多个高回声斑,较大的约0.18 cm×0.07 cm,左侧颈总动脉分叉处管壁上可探及一个低回声斑,大小约0.99cm×0.21 cm。
右侧颈总动脉造影可见颈动脉分叉处CBT形成,并有右侧颈外动脉血供形成;左侧颈总动脉造影可见颈动脉分叉处颈动脉体瘤(carotid body tumor,CBT)形成,并有左侧颈外动脉血供形成。
完善术前准备,先行左侧肿瘤切除术,取左侧胸锁乳突 肌前缘斜直切口,探查颈部深部组织,术中左侧颈动脉分叉观察到一个轮廓光滑的均质肿瘤(Shamblin分型Ⅰ型;PUMCH分型Ⅰ型),钝性暴露颈总动脉、颈内动脉及颈外动脉,锐性分离肿物。术后病理诊断CBT。
肌前缘斜直切口,探查颈部深部组织,术中左侧颈动脉分叉观察到一个轮廓光滑的均质肿瘤(Shamblin分型Ⅰ型;PUMCH分型Ⅰ型),钝性暴露颈总动脉、颈内动脉及颈外动脉,锐性分离肿物。术后病理诊断CBT。
2周后行右侧肿瘤切除术(Shamblin分型Ⅱ型;PUMCH分型Ⅲ型),予以锐性分离肿物,术后病理诊断CBT。术后3 d头晕及视物模糊明显改善,术后3个月症状完全消失。术后1周复查颈部CTA见双侧颈部脂肪间隙多发类圆形气体影,肿瘤切除干净,呈术后改变。术后6个月复查头颅MRA未见肿瘤复发。
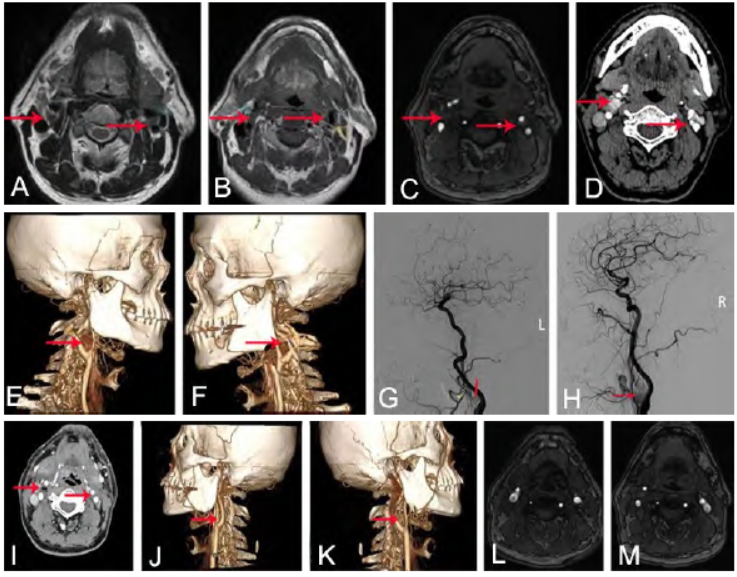
图1 双侧颈动脉体瘤手术前后影像。A. 术前MRI T2像显示双侧颈总动脉分叉处团块状高信号(红色↑示);B. 术前MRI T1像显示双侧颈总动脉分叉处团块状等信号(红色↑示);C. 术前MRA显示双侧颈内动脉向后外侧移位,双侧颈外动脉向前内侧移位(红色↑示);D~F. 术前CTA显示双侧颈外动脉与颈内动脉间隙内可见一类圆形结节影,增强后呈不均匀强化,与右侧颈内、外动脉分界较清(红色↑示);G、H. 术前DSA显示双侧颈内动脉和颈外动脉间类圆形肿物(红色↑示),血供丰富;I~K. 术后1周复查CTA显示双侧颈部脂肪间隙多发类圆形气体影,肿瘤切除干净;L、M. 术后6个月复查头颅MRA未见肿瘤复发
2. 讨论
CBT是一种神经内分泌肿瘤亚群,起源于副神经节,又称为副神经节瘤,临床罕见,发病率在1/10万~1/3万,3%发生于头颈部,任何年龄段均可患病,右侧(57%)患病率高于左侧(25%),双侧CBT约占17%。约10%的CBT为恶性,发生转移极其罕见。CBT主要发生于颈动脉体分叉处,患者多表现为颈部生长缓慢、无痛性、圆形或椭圆形的肿块就诊,少数以头晕、乏力等症状就诊。CBT往往生长方向与血管走形方向一致,当CBT生长到一定程度时,对周围神经产生压迫,出现神经压迫症状。
常见的诊断CBT 的影像学检查有彩色多普勒超声、DSA、CTA和MRA等。彩色多普勒超声为CBT简便廉价的初步筛选方式,可初步根据血流信号、颈总动脉分叉角度及其与周围组织的解剖关系等情况,进行疾病的初步诊断,但多普勒超声仅能做出描述性诊断或推测性的提示, 确诊有待进一步的放射学检查或病理结果。
PET-CT显像在CBT诊断、分期及分析预后等方面有重要性作用。DSA检查为CBT的诊断金标准,可见瘤体与颈内外动脉呈握球状特征性改变,血管受压移位,肿瘤血供丰富,供血动脉来自颈外动脉的分支,有助于了解肿瘤大小以及与颈动脉的关系。CTA 及MRA为目前诊断CBT的主要方法,两者安全性及准确率较高,既可明确肿瘤的大小、形态及肿瘤内部血管结构,也可明确和颈内外动脉及周围组织间关系。
现常用的两种CBT分型是Shamblin分型和PUMCH分型。1971年,Shamblin根据肿瘤与颈动脉包绕程度将CBT分为三种类型(即Shamblin分型):Ⅰ型,肿瘤局限于颈动脉分叉处,不包绕颈动脉;Ⅱ型,肿瘤与颈动脉部分包绕;Ⅲ型,肿瘤完全将颈动脉包绕。
后来,有学者综合考虑了瘤体与颈动脉的包绕关系和瘤体上极的高度,并提出来CBTPUMCH分型:Ⅰ型即肿瘤上极位于下颌角以下;Ⅱ型Ⅲ型以及Ⅳ型肿瘤的上极均位于下颌角以上且乳突尖以下,分别为未被颈内及颈总动脉包绕、部分包绕以及完全包绕,Ⅴ型即肿瘤上极位于乳突尖以上。手术是CBT的最佳治疗方法。
精细的手术技术提供了安全切除的安全性,并可以降低手术并发症风险。因此,CBT一旦确诊,应立即行手术治疗,以免肿瘤进一步转移、恶化,或生长到一定程度导致手术难度增大,甚至风险更高。对于双侧CBT,往往选择分阶段切除。有学者倾向于先切除较大的肿瘤,再切除较小的肿瘤;也有学者倾向于首先切除较小的肿瘤,然后观察第二个肿瘤,若未发生自主神经功能障碍,如压力反射衰竭综合征,则再切除第二个肿瘤。
术前行Matas训练是一种经济且有效的脑保护方法,可以帮助建立颅内侧支循环,使患者在术中可以忍受暂时的脑血流阻滞,并在关键情况下存活下来,减少术后并发症发生率。术前栓塞是一种辅助手段,阻断肿瘤的供血,从而减少术中出血量。虽然手术是CBT首选方案,但是放射疗法可以作为其替代疗法。
总之,CBT往往以颈部肿物就诊,容易延误诊断及治疗,双侧CBT较少见。对于双侧CBT,采取一期术后行二期手术治疗,先处理风险较小的肿瘤再处理风险较大的肿瘤,可避免术后出现压力反射衰竭综合征等术后并发症,术中在显微镜下操作可减少对血管以及神经的损伤,若肿瘤对周围神经包饶或侵犯范围较小时,患者术后症状改善极为明显。
来源:丁锐,张少棋,李晋川,等.双侧颈动脉体瘤1例[J].中国临床神经外科杂志,2025,30(01):57-59.DOI:10.13798/j.issn.1009-153X.2025.01.013.
