
额部脑膜瘤与胶质母细胞瘤碰撞瘤1例并文献复习
作者:南京医科大学连云港临床医学院,连云港市第一人民医院神经外科(潘韵松,胡方琪,周辉 ,施辉);连云港市第二人民医院神经外科(尹鹏)
,施辉);连云港市第二人民医院神经外科(尹鹏)
颅内碰撞肿瘤代表在同一脑区出现两种组织学上不同的原发肿瘤,这种情况临床罕见。有报道指出,颅内碰撞瘤中最常见的是脑膜瘤 和脑胶质母细胞瘤
和脑胶质母细胞瘤 (glioblastoma,GBM)。脑胶质瘤
(glioblastoma,GBM)。脑胶质瘤 是成年人中最常见的中枢神经系统恶性肿瘤,占全部颅内肿瘤
是成年人中最常见的中枢神经系统恶性肿瘤,占全部颅内肿瘤 的41% ~ 50% ;其中约有75% 为高级别胶质瘤(high-grade glioma,HGG),以GBM 最为常见,每年的发病率约为3.1/10 万。
的41% ~ 50% ;其中约有75% 为高级别胶质瘤(high-grade glioma,HGG),以GBM 最为常见,每年的发病率约为3.1/10 万。
尽管有手术、放疗、化疗等标准化的综合治疗,但其预后仍然较差,5 年生存率低于10%。脑膜瘤的发病率为每6/10万,占所有颅内肿瘤的13% ~ 26%。目前,脑肿瘤的病理诊断标准采用的是世界卫生组织( World Health Organization,WHO)中枢神经系统(central nervous system,CNS)肿瘤分类,根据第五版肿瘤分类,肿瘤的病理分级采用了Ⅰ Ⅳ级的分型系统,级别越高,表示肿瘤的恶性程度越高。
GBM 为Ⅳ级,而80% 以上的脑膜瘤为Ⅰ级肿瘤,提示临床病程为良性,预后良好;只有少数脑膜瘤预后较差,包括间变性脑膜瘤和脑膜肉瘤 等。本研究纳入连云港市第一人民医院神经外科收治的1 例颅内原发性碰撞瘤患者,现报告如下。
等。本研究纳入连云港市第一人民医院神经外科收治的1 例颅内原发性碰撞瘤患者,现报告如下。
1. 资料与方法
1.1 一般资料
患者女性,57 岁,因“头晕、头痛 伴恶心呕吐
伴恶心呕吐 3 d”于2023 年10 月16 日收入连云港市第一人民医院。入院前3 d 起出现头晕,昏沉感,伴头痛,左侧额顶部明显,伴恶心、呕吐,呕吐胃内容物数次。入院后追问病史,患者自诉3 年前于外院诊断为脑膜瘤,定期复查,未见详细报告。既往无头部外伤史、无神经系统手术及放疗史。
3 d”于2023 年10 月16 日收入连云港市第一人民医院。入院前3 d 起出现头晕,昏沉感,伴头痛,左侧额顶部明显,伴恶心、呕吐,呕吐胃内容物数次。入院后追问病史,患者自诉3 年前于外院诊断为脑膜瘤,定期复查,未见详细报告。既往无头部外伤史、无神经系统手术及放疗史。
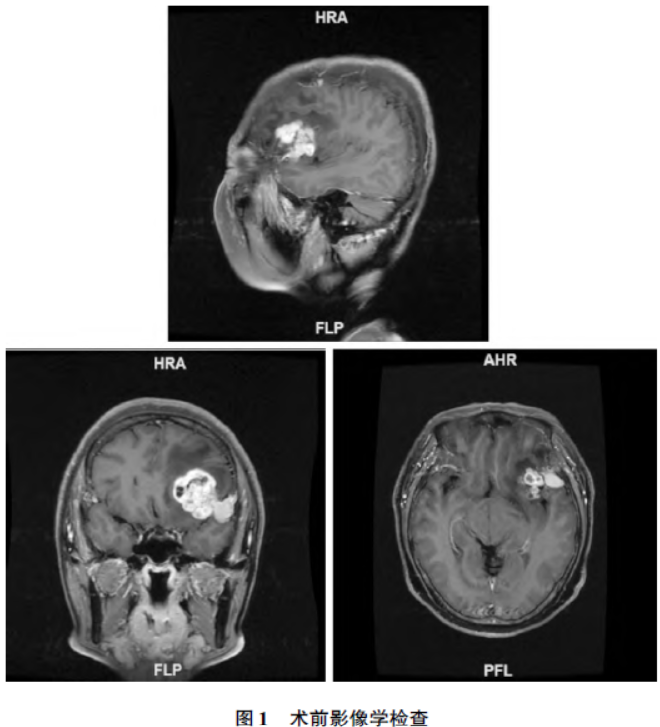
神经系统查体未见特殊异常。头颅核磁共振成像 (magnetic resonance imaging,MRI)检查提示左额叶见团块状混杂信号,增强后肿瘤实体由两部分组成,一部分呈不均匀花环样强化,另一部分基底较宽,密度均匀一致,“脑膜尾征”阳性。左侧脑室受压,中线结构局部右移。考虑高级别胶质瘤合并脑膜瘤(图1)。患者颅内占位诊断明确,连云港市第一人民医院神经外科科内讨论后决定予以手术治疗。
(magnetic resonance imaging,MRI)检查提示左额叶见团块状混杂信号,增强后肿瘤实体由两部分组成,一部分呈不均匀花环样强化,另一部分基底较宽,密度均匀一致,“脑膜尾征”阳性。左侧脑室受压,中线结构局部右移。考虑高级别胶质瘤合并脑膜瘤(图1)。患者颅内占位诊断明确,连云港市第一人民医院神经外科科内讨论后决定予以手术治疗。
1.2 治疗方法
完善相关术前准备后,采用改良翼点入路行颅内占位切除术。手术过程中可见肿瘤组织由两部分组成。其中一部分呈现白色结节状,质地较韧,直径约1.5 cm,呈苍白坚硬,轮廓分明;另一部分呈暗红色,类似烂鱼肉状,二者之间由一个相对清晰的边界分隔(图2)。
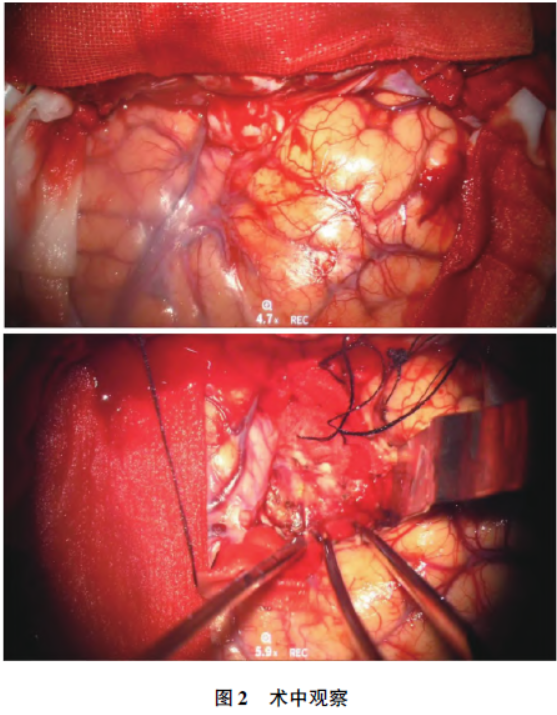
白色结节状病变为小脑膜瘤,其基底附着于硬脑膜。在切断肿瘤基底后,剥离肿瘤与脑组织表面,完全切除大小约1 cm ×1 cm ×1.5 cm 的脑膜瘤。在脑膜瘤下方发现暗红色的烂鱼肉样肿瘤,主要位于左侧额叶皮层下。切开左侧额叶皮层组织,观察到肿瘤质地柔软、血供丰富,无明显包膜,表现出向周围脑组织浸润性生长的特征,镜下整块切除肿瘤。
术后经治疗患者病情稳定后出院,至所属县区医院按STUPP 方案(最大安全范围内切除肿瘤联合术后头部放化疗+ 替莫唑胺 辅助化疗)行辅助放化疗,定期至连云港市第一人民医院门诊随访。
辅助化疗)行辅助放化疗,定期至连云港市第一人民医院门诊随访。
1.3 术后病理及预后
组织病理学检查结果显示:硬质病变为脑膜瘤,而另一病变为GBM。苏木精-伊红(hematoxylineosin,HE)染色分别展现了脑膜瘤和GBM 的典型组织学特征。免疫组化结果提示脑胶质瘤CD34 ( 血管+ ),GFAP(3 + ),Ki-67(30% + ),NeuN( - ),S100(3 + ),CK( - ),Vimentin(3 + ),IDH1( - ),Olig-2(灶+ ),P53( - )。脑膜瘤:GFAP( - ),CK ( - ),EMA (部分+ ),PR (部分+ ),Ki-67(1% + ),S-100(间质+ )。见图3。
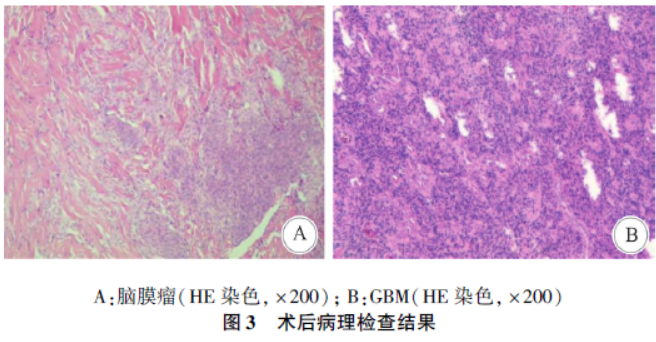
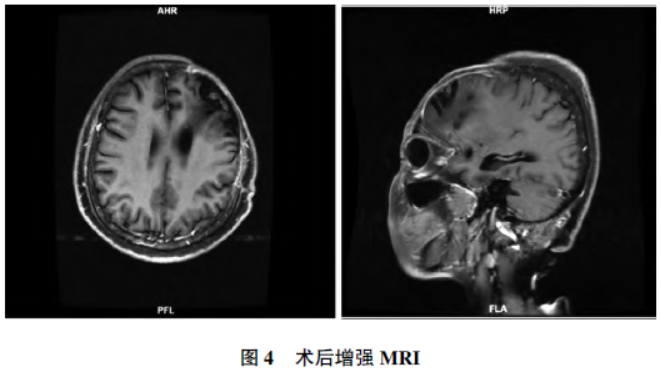
根据2021 年CNS 肿瘤分类标准,两病变病理诊断符合异柠檬酸脱氢酶 (isocitratedehydrogenase,IDH)野生型胶质母细胞瘤WHO Ⅳ级,脑膜瘤(WHO Ⅰ级)。术后3 个月复查增强MRI 示肿瘤切除术后改变,术区未见异常强化(图4)。
(isocitratedehydrogenase,IDH)野生型胶质母细胞瘤WHO Ⅳ级,脑膜瘤(WHO Ⅰ级)。术后3 个月复查增强MRI 示肿瘤切除术后改变,术区未见异常强化(图4)。
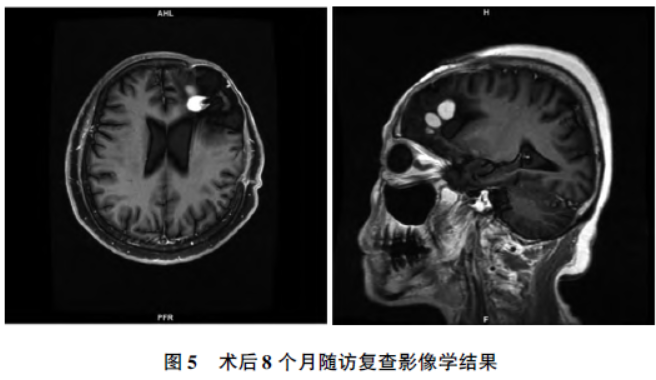
最近一次随访为术后8个月,患者来院复诊,予以MRI 增强检查,结果显示左侧额部术后改变,部分颅骨缺失,术区可见片状弥散加权成像(diffusion weighted imaging,DWI)混杂低信号伴结节状稍高信号,左侧脑室受牵拉增宽,增强后术区见斑片状、结节状强化。脑沟、脑裂未见明显增宽,中线结构居中,考虑原位复发(图5)。
2. 讨论
1919 年,Meyer 首次将癌肉瘤划分为三大类别,并提出了一种新的肿瘤类型,即“碰撞肿瘤”(collision tumor),用于描述两种不同组织来源的恶性肿瘤相互接触并侵袭的现象。此后,这一概念得到了进一步扩展,涵盖了其他类型的肿瘤,国内外关于碰撞瘤的病例报道不断增加。根据相关文献的检索,除神经系统外,全身多系统均有碰撞瘤的相关报道。其中,胃肠道和肺部的碰撞瘤更为常见。
1983 年,张效儒首次在国内报道了一例胃腺癌与类癌相结合形成的碰撞瘤。相比之下,神经系统中的碰撞瘤相对较为罕见,其中脑膜瘤与胶质瘤的碰撞最常见。此外,脑膜瘤与垂体瘤 、脑膜瘤与神经纤维瘤等碰撞瘤也有报道。颅内碰撞瘤患者在发病之初通常缺乏明显的特异性症状,其临床表现与常见的颅内肿瘤症状极为相似。此外,影像学检查往往不能够显示出与常规肿瘤显著不同的异常特征。
、脑膜瘤与神经纤维瘤等碰撞瘤也有报道。颅内碰撞瘤患者在发病之初通常缺乏明显的特异性症状,其临床表现与常见的颅内肿瘤症状极为相似。此外,影像学检查往往不能够显示出与常规肿瘤显著不同的异常特征。
本研究中患者的影像学检查显示出颅内多发原发肿瘤的典型特征,这些特征符合高级别胶质瘤和脑膜瘤的表现。术前影像学的诊断与术后的病理结果相一致,从而得出了诊断。尽管组织病理学是临床诊断的“金标准”,但在获得病理结果之前,影像学检查在疾病的早期诊断及鉴别诊断中发挥着至关重要的作用。
颅内碰撞瘤需要与以下几种可能出现多发病灶的颅内疾病相鉴别:
(1)颅内转移瘤:患者通常有既往原发肿瘤的病史,常发生在大脑皮层下,呈多发性,多表现为圆形或类圆形,边界清楚,大小不一,有明显的瘤周水肿 ,呈现结节状或环形的强化;
,呈现结节状或环形的强化;
(2)原发性中枢神经系统淋巴瘤 :其在T1 WI 上多为等或稍低信号,在T2 WI 上多为等或稍高信号,增强扫描通常显示明显均匀强化,坏死时强化不均,增强MRI 是优选的诊断手段,增强时影像特征通常呈现为团块状或握拳状的强化;
:其在T1 WI 上多为等或稍低信号,在T2 WI 上多为等或稍高信号,增强扫描通常显示明显均匀强化,坏死时强化不均,增强MRI 是优选的诊断手段,增强时影像特征通常呈现为团块状或握拳状的强化;
(3)颅内感染:①脑脓肿 :临床上常伴随感染症状,增强后影像特征表现为环形强化,壁厚通常均匀,且内外缘光滑,无明显的壁结节,伴低密度脓腔;②颅内寄生虫病:其影像学表现多变,应紧密结合病史进行鉴别诊断。有研究发现,脑膜瘤和胶质瘤均为颅内常见肿瘤,其发病率位居前二。
:临床上常伴随感染症状,增强后影像特征表现为环形强化,壁厚通常均匀,且内外缘光滑,无明显的壁结节,伴低密度脓腔;②颅内寄生虫病:其影像学表现多变,应紧密结合病史进行鉴别诊断。有研究发现,脑膜瘤和胶质瘤均为颅内常见肿瘤,其发病率位居前二。
然而,仅约0.84% 的患者同时合并两种或两种以上的原发性颅内肿瘤。脑膜瘤合并胶质瘤的情况在临床上罕见。本例患者左侧额叶胶质母细胞瘤与脑膜瘤的位置相邻,符合碰撞瘤的表现。据报道,碰撞瘤患者多数既往存在外伤、颅内手术及放疗史,或有家族性肿瘤综合征等情况。
本例患者的特殊性在于其无上述既往史。颅内肿瘤的发病受多种因素影响,早期诊断困难,临床上难以准确观察到自然病程的进展。相邻位置发生两种原发颅内肿瘤意味着该部位可能受到更复杂的致癌因素影响,其发病机制尚不清楚。据文献报道,可能的发病机制有以下几种。第一种观点认为是偶然并发,综合既往病例,碰撞瘤通常是该部位常见肿瘤的组合,如本文前述脑膜瘤及胶质瘤均为颅内高发病率的肿瘤,因此有概率在患者身上同时发生。
第二种观点支持肿瘤发生学说,该学说是目前被大多数人接受的假说,一般肿瘤的发生是渐进化和多步骤的,碰撞瘤的发生源于某些遗传因子或致瘤因子,有可能通过单克隆机制发展为两种不同组织类型的肿瘤。许多研究人员指出,胶质瘤和脑膜瘤的碰撞瘤中存在一些常见的致癌基因突变。原癌基因的激活以及抑癌基因的失活均可视为肿瘤发生的启动事件。多数胶质瘤患者存在与P53 通路相关的基因突变。
P53 通路是一条重要的抑癌通路,它能通过抑制cyclin D 家族蛋白来调节细胞周期,从而避免细胞癌变的发生。P53 的表达也与脑膜瘤的发生、发展及预后相关。因此,P53 通路相关的基因突变可能导致这两种肿瘤的同时发生。此外,VEGF、EGFR、PDGF 等常见基因也与这两种肿瘤的发生和发展相关。
第三种观点是致癌物质刺激学,该学说认为一种致癌因素可以引起碰撞瘤中两种不同组织来源肿瘤的生长。暴露于高剂量电离辐射已被确认为颅内肿瘤发生的危险因素。既往报道的部分碰撞瘤患者在接受放射治疗 后,放射野区域出现第二种肿瘤,后与先发肿瘤发生碰撞。然而,本例患者无放疗史,仅在脑膜瘤随访过程中接受影像学检查,其接触放射线的剂量较小,但也不能完全排除这种原因诱发GBM 的可能性。
后,放射野区域出现第二种肿瘤,后与先发肿瘤发生碰撞。然而,本例患者无放疗史,仅在脑膜瘤随访过程中接受影像学检查,其接触放射线的剂量较小,但也不能完全排除这种原因诱发GBM 的可能性。
还有一种观点支持局部肿瘤刺激假说,颅内原发肿瘤能够诱发另一种肿瘤并发生碰撞,从而产生碰撞瘤。既往研究提及脑膜瘤呈现出抑制性肿瘤免疫微环境,肿瘤相关的巨噬细胞是脑膜瘤微环境中种类最丰富、数量最多的免疫细胞。Wang 等证实肿瘤相关巨噬细胞/ 微胶质细胞可诱导肿瘤细胞NF1 基因缺失,促使GBM 发生。因此脑膜瘤周围胶质细胞的转化可能是胶质母细胞瘤的起源。本例患者的脑膜瘤为先发肿瘤,在后续随访治疗过程中发现了新发的胶质瘤,两者之间存在明显的时间先后顺序。
因此,考虑到脑膜瘤的存在,可能诱发了GBM。然而,由于碰撞瘤的报告病例少,临床上也罕见,颅内脑膜瘤合并GBM 的确切发生机制仍需累积更多病例进行进一步分析。近年来,随着对肿瘤基因组学、分子分型及生物标志物研究的深入,肿瘤治疗正逐步向精准化发展。各种个体化治疗手段频出,为肿瘤患者带来了新的希望。然而,由于颅内碰撞瘤在临床上较为罕见,相关研究有限,目前针对碰撞瘤的治疗方式仍与传统肿瘤治疗方法无异。
临床治疗方案主要依赖手术切除,并在术后依据病理及免疫组化结果进行辅助治疗。目前尚未建立一个完整的治疗框架,难以将碰撞瘤作为一个整体进行系统的治疗。绝大多数脑膜瘤为良性肿瘤,生长缓慢与正常脑组织界限清,对于偶然发现的、无症状的患者,观察是首选方案。对于生长或有症状的肿瘤,手术切除后预后良好。对于因基础条件差,无法耐受或其他原因无法手术的患者,放射外科或分次放疗是有效的补充或替代方案。
此外,脑膜瘤分子分型逐渐完善,针对高级别脑膜瘤的药物靶向治疗也取得了新进展。不同于脑膜瘤,脑胶质瘤是最具侵袭性和难以治疗的癌症之一,其浸润周围组织,难以通过手术完全切除,且胶质瘤对常规辅助治疗不敏感,即使采取积极的治疗,患者生存预后仍不理想。本例患者随访过程中未见脑膜瘤复发,但术后8 月余MRI 检查考虑胶质瘤原位复发,预后差。
根据现有文献资料,碰撞瘤的预后与肿瘤的病理类型密切相关,即影响预后的主要因素是其中恶性程度较高的病理类型。值得深入思考的是,碰撞瘤的预后情况是否与常规肿瘤存在明显的差异? 以及到底受到哪些因素的影响? 为了解答这些问题,亟须进行更为系统的临床数据收集和基础研究。迄今为止颅内碰撞瘤的发病机制尚未揭示,无法制定出更有效的针对治疗方案。
更好地理解肿瘤的发病机制是制定更有效治疗方案的关键。希望随着对碰撞瘤独特的病理生理机制的深入认知,新药物及新治疗手段能够不断涌现,能够有效改善患者生存预后。
综上所述,颅内碰撞瘤在临床较为罕见,其临床表现和影像学检查缺乏特异性。脑膜瘤和GBM 的共存及碰撞确切原因可能复杂多样,涉及遗传因素、环境因素、免疫因素,甚至可能是随机因素之间的相互作用。目前,神经外科医生对该疾病的认识尚显不足,未能制定出有效的系统治疗方案。本文对颅内碰撞瘤的诊断、发生、发展机制以及治疗进行了简要分析,希冀为后续治疗方案的不断完善做出相应的贡献。
来源:潘韵松,胡方琪,尹鹏,等.额部脑膜瘤与胶质母细胞瘤碰撞瘤1例并文献复习[J].临床神经外科杂志,2025,22(02):237-240.
