
PED结合弹簧圈栓塞治疗椎动脉破裂夹层动脉瘤1例
作者:孙新国,李菲 ,赵洪婷,谷新东,翟秀云,刘洪恩,滨州市人民医院神经外科
,赵洪婷,谷新东,翟秀云,刘洪恩,滨州市人民医院神经外科
椎动脉夹层动脉瘤 是一种临床相对少见的动脉瘤,具有破裂风险高、致残率高、病死率高的特点。对于出血急性期的后循环动脉瘤,普通支架辅助弹簧圈栓塞为常规治疗手段,但Pipeline 血流导向装置(pipeline embolization device,PED)应用极少。本文报道应用PED结合弹簧圈栓塞治疗的1例出血急性期椎动脉夹层动脉瘤。
是一种临床相对少见的动脉瘤,具有破裂风险高、致残率高、病死率高的特点。对于出血急性期的后循环动脉瘤,普通支架辅助弹簧圈栓塞为常规治疗手段,但Pipeline 血流导向装置(pipeline embolization device,PED)应用极少。本文报道应用PED结合弹簧圈栓塞治疗的1例出血急性期椎动脉夹层动脉瘤。
1. 病例资料
40岁男性,因右侧桡骨骨折 切开复位固定术后1 d突发头痛
切开复位固定术后1 d突发头痛 并晕厥
并晕厥 1 h于2023年5月9日由创伤外科转入我科。1 d前,因右侧桡骨骨折于创伤外科在臂丛麻醉下行骨折切开复位内固定术,手术顺利,术后右上肢石膏外固定,给予止痛等药物治疗;1 h 前进食时,突发头痛并晕厥,约10 min 后清醒。急诊完善颅脑CT示蛛网膜下腔出血
1 h于2023年5月9日由创伤外科转入我科。1 d前,因右侧桡骨骨折于创伤外科在臂丛麻醉下行骨折切开复位内固定术,手术顺利,术后右上肢石膏外固定,给予止痛等药物治疗;1 h 前进食时,突发头痛并晕厥,约10 min 后清醒。急诊完善颅脑CT示蛛网膜下腔出血 ,主要位于脑桥延髓前外侧(图1A),不排除动脉瘤破裂出血可能。
,主要位于脑桥延髓前外侧(图1A),不排除动脉瘤破裂出血可能。
入神经外科体格检查:神志清楚;GCS评分15分;Hunt-Hess分级2级;颅神经检查未见阳性体征;右上肢石膏外固定,其余肢体活动正常;双侧巴氏征阴性。头颈部CTA示右侧椎动脉扩张增粗伴局部小凸起,考虑夹层动脉瘤(图1B)。向患者家属交代病情后,建议行脑血管造影 及动脉瘤栓塞术,患者家属知情同意。
及动脉瘤栓塞术,患者家属知情同意。
术前顿服阿司匹林 和硫酸氢氯吡格雷
和硫酸氢氯吡格雷 片各300 mg。全身麻醉成功后,使用Seldinger技术穿刺右侧股动脉,置入8F动脉鞘;5F单弯造影管行双侧颈总动脉、双侧椎动脉正侧位造影及右侧椎动脉三维旋转造影,发现右侧椎动脉V4段夹层动脉瘤(图1C),动脉瘤合并局限性凸起,考虑为责任动脉瘤;右侧椎动脉相对左侧椎动脉优势;双侧颈内动脉、左侧椎动脉动脉期、静脉期及静脉窦期未见异常。撤出造影导管,再次向患者家属交代病情及手术风险,决定行PED辅助弹簧圈栓塞动脉瘤。
片各300 mg。全身麻醉成功后,使用Seldinger技术穿刺右侧股动脉,置入8F动脉鞘;5F单弯造影管行双侧颈总动脉、双侧椎动脉正侧位造影及右侧椎动脉三维旋转造影,发现右侧椎动脉V4段夹层动脉瘤(图1C),动脉瘤合并局限性凸起,考虑为责任动脉瘤;右侧椎动脉相对左侧椎动脉优势;双侧颈内动脉、左侧椎动脉动脉期、静脉期及静脉窦期未见异常。撤出造影导管,再次向患者家属交代病情及手术风险,决定行PED辅助弹簧圈栓塞动脉瘤。
在6FNavien 中间导管的导引下,将6FNeuromax长鞘送至右侧椎动脉开口处,6FNavien中间导管上至右侧椎动脉V2末端;Traxcess-14微导丝携带Marksman支架微导管至右侧大脑后P2段备用,Traxcess-14微导丝将塑形的Echelon-10微导管送至夹层动脉瘤腔内,撤出微导丝,经弹簧圈微导管送入1枚弹簧圈(未解脱),弹簧圈不稳定,全身肝素 化后经Marksman支架微导管自小脑下前动脉(anterior inferior cerebellar artery,AICA)近端缓慢释放Pipeline密网支架(4.0 mm×35 mm),支架末端未覆盖小脑后下动脉(posterior inferior cerebellar artery,PICA),撤出支架微导管,解脱第1枚弹簧圈,继续填入3枚弹簧圈,造影显示动脉瘤破口处不显影(图1D),右侧椎动脉、右侧PICA、右侧AICA血流通畅,支架贴壁良好(图1E),静脉团注4 ml盐酸替罗非班氯化钠注射液
化后经Marksman支架微导管自小脑下前动脉(anterior inferior cerebellar artery,AICA)近端缓慢释放Pipeline密网支架(4.0 mm×35 mm),支架末端未覆盖小脑后下动脉(posterior inferior cerebellar artery,PICA),撤出支架微导管,解脱第1枚弹簧圈,继续填入3枚弹簧圈,造影显示动脉瘤破口处不显影(图1D),右侧椎动脉、右侧PICA、右侧AICA血流通畅,支架贴壁良好(图1E),静脉团注4 ml盐酸替罗非班氯化钠注射液 (100 ml:5 mg:0.9 mg)。
(100 ml:5 mg:0.9 mg)。
撤出各级导管,Dyna-CT未见出血,拔出动脉鞘封堵器封堵压迫止血。麻醉复苏后,GCS评分15分,盐酸替罗非班氯化钠注射液(4 ml/h)持续泵注24 h,桥接口服双联抗血小板聚集药物(阿司匹林肠溶片,100 mg/d;硫酸氢氯吡格雷,75 mg/d),间断行腰椎穿刺术 释放血性脑脊液。术后1周复查头颅CT发现蛛网膜下腔出血吸收良好(图1F);头颈CTA显示支架弹簧圈位置良好,大血管无狭窄(图1G);颅脑DWI未见脑干及小脑急性梗死灶(图1H)。术后4个月随访,无神经系统阳性体征,已恢复正常社会活动。术后半年复查脑血管造影未见动脉瘤复发(图1I)。
释放血性脑脊液。术后1周复查头颅CT发现蛛网膜下腔出血吸收良好(图1F);头颈CTA显示支架弹簧圈位置良好,大血管无狭窄(图1G);颅脑DWI未见脑干及小脑急性梗死灶(图1H)。术后4个月随访,无神经系统阳性体征,已恢复正常社会活动。术后半年复查脑血管造影未见动脉瘤复发(图1I)。
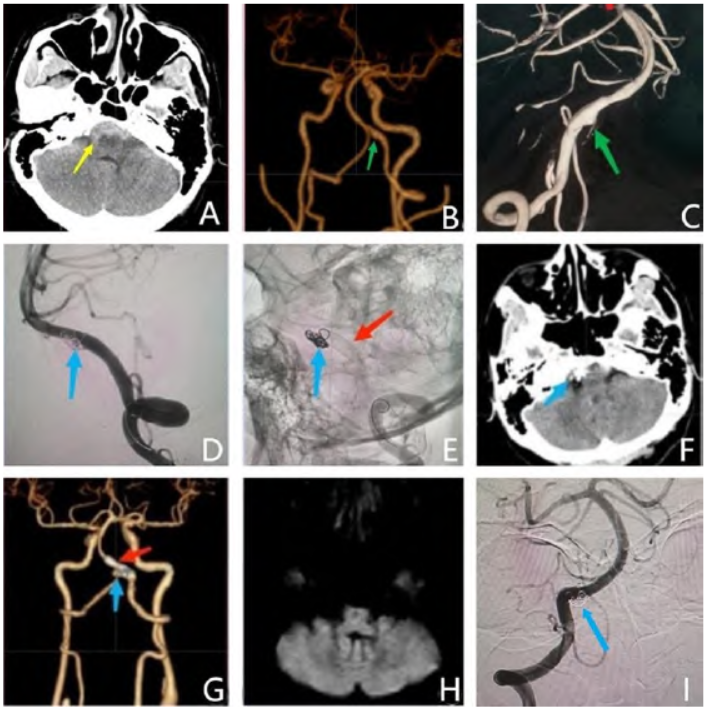
图1 右侧椎动脉破裂夹层动脉瘤血管内治疗前后影像。A. 术前颅脑CT显示蛛网膜下腔出血,主要位于脑桥延髓前外侧(黄色↑示);B. 术前头颈CTA显示右侧椎动脉夹层动脉瘤(绿色↑示);C. 脑血管造影显示右侧椎动脉夹层动脉瘤破裂出血部位(绿色↑示);D、E. 术中造影显示动脉瘤内弹簧圈(蓝色↑)、Pipeline血流导向装置(红色↑);F. 术后颅脑CT显示弹簧圈(蓝色↑示),蛛网膜下腔出血已吸收;G. 术后头颈CTA显示弹簧圈(蓝色↑示),Pipeline血流导向装置(红色↑示),椎-基底动脉通畅;H. 术后颅脑MRI DWI序列未见急性梗死灶;I. 术后半年造影显示动脉瘤完全愈合,载瘤动脉通畅,支架在位良好,蓝色↑示弹簧圈
2. 讨论
椎动脉夹层动脉瘤在后循环动脉瘤中占比约28%,好发年龄为40~50岁。合并有高血压 、高脂血症
、高脂血症 、高同型半胱氨酸血症等高风险因素人群更容易形成夹层动脉瘤。椎动脉V4段局部结构的完整性由于其独特的解剖学和血流动力学特征而容易受到破坏,再加上高速血流的冲击,容易出现假腔或壁内血肿导致夹层动脉瘤形成。
、高同型半胱氨酸血症等高风险因素人群更容易形成夹层动脉瘤。椎动脉V4段局部结构的完整性由于其独特的解剖学和血流动力学特征而容易受到破坏,再加上高速血流的冲击,容易出现假腔或壁内血肿导致夹层动脉瘤形成。
椎动脉夹层动脉瘤与其他部位的囊状动脉瘤相比,破裂风险更高。文献统计,73%的椎动脉夹层动脉瘤在自然状态下会破裂出血,而在已破裂的椎动脉夹层动脉瘤中约40%会在24 h内再次破裂。有文献报道,如果对椎动脉破裂夹层动脉瘤不做任何干预措施,24 h内再次破裂出血的风险高达90%。椎动脉夹层动脉瘤与PICA关系密切,动脉瘤破裂导致的蛛网膜下腔出血可引起脑干梗死、脑干受压,救治不及时会导致灾难性后果,甚至导致患者死亡。
椎动脉夹层动脉瘤在所有动脉瘤中是病死率最高的,一旦确诊,必须采取手术措施积极治疗。椎动脉夹层动脉瘤的手术治疗方式分为开放性手术和血管内介入治疗。开放性手术包括动脉瘤夹闭术、动脉瘤孤立或载瘤动脉结扎术,但由于夹层动脉瘤的形态学特征及椎动脉深在的解剖位置,使得开放手术具有很大的挑战性。查阅文献,仅在2010年前有采取动脉瘤近端阻断、动脉瘤孤立手术治疗椎动脉夹层动脉瘤的个案报道,而且预后不佳。
本文病例动脉瘤累及长段椎动脉,瘤颈不明确,开放手术难以实现。血管内介入治疗属于微创手术且疗效好,是目前公认的首选治疗方法,主要包括支架辅助弹簧圈栓塞术、单纯支架植入术、载瘤动脉闭塞、密网支架植入、覆膜支架植入等手术方式。具体采用何种手术方式,应根据椎动脉夹层动脉瘤的部位、形态、大小、是否破裂、与PICA的关系以及对侧椎动脉发育情况进行综合判断。载瘤动脉闭塞术具有操作简单、治愈率高的优点,尤其适用于急性期动脉瘤破裂引起蛛网膜下腔出血的患者,临床上最容易被接受。
在采取该种手术治疗方式前,需评估对侧椎动脉供血是否良好以及是否累及PICA。本文病例虽未累及PICA,但对侧椎动脉发育相对弱势,且为青年患者,采取载瘤动脉闭塞术会对后期生活产生不良影响,不应作为首选治疗方式。对于不适合载瘤动脉闭塞术的患者,支架辅助弹簧圈栓塞能够通过重建载瘤动脉、改变载瘤动脉的血流动力学达到治愈动脉瘤的目的。
徐建国 等报道41例椎动脉夹层动脉瘤中采用支架辅助栓塞治疗30例,取得了很好的手术效果。对于未破裂椎动脉夹层动脉瘤,可采用单支架或多支架辅助,为增加支架的稳定性、促进血栓形成,支架与血管壁的空隙内可填入适量弹簧圈;对于破裂夹层动脉瘤,则要求对出血部位甚至整个动脉瘤进行致密栓塞。本文病例的动脉瘤出血部位明显,单纯支架栓塞效果差且有再次出血风险高,所以术中应用4枚弹簧圈对出血部位进行致密栓塞。
等报道41例椎动脉夹层动脉瘤中采用支架辅助栓塞治疗30例,取得了很好的手术效果。对于未破裂椎动脉夹层动脉瘤,可采用单支架或多支架辅助,为增加支架的稳定性、促进血栓形成,支架与血管壁的空隙内可填入适量弹簧圈;对于破裂夹层动脉瘤,则要求对出血部位甚至整个动脉瘤进行致密栓塞。本文病例的动脉瘤出血部位明显,单纯支架栓塞效果差且有再次出血风险高,所以术中应用4枚弹簧圈对出血部位进行致密栓塞。
血流导向装置在国内应用越来越广泛,并迅速得到普及。虽然血流导向装置不属于椎动脉夹层动脉瘤的绝对适应证,缺血事件并发症发生率高,但有多项研究显示,在严格遵循双抗药物达标情况下,血流导向装置是治疗未破裂椎动脉夹层动脉瘤的理想手段,在安全性、远期并发症、术后再治疗方面都优于传统血管内介入治疗。
使用PED治疗破裂椎动脉夹层动脉瘤存在争议,但在某些特定病例中,为防止动脉瘤再次破裂出血危及生命,这也不失为一种有效可行的治疗手段。应用血流导向装置最关键的是预防术后缺血事件。文献报道,使用负荷剂量继而维持剂量的替罗非班对预防围手术期的缺血事件发生是安全、有效的。然而,在支架辅助栓塞术中使用替罗非班仍然有一定比例的出血和栓塞事件,这就要求术中根据实际情况掌握替罗非班的给药剂量。
本文患者动脉瘤未累及PICA,术后缺血并发症几率相对降低,但为预防穿支血管闭塞引起缺血事件,术前给予负荷剂量的双联抗血小板药物,术中、术后应用替罗非班,术后未出现缺血事件及动脉瘤再次破裂出血,手术效果确切。
总之,破裂椎动脉夹层动脉瘤的血管内介入治疗无统一标准。本文病例的成功救治为PED治疗椎动脉破裂夹层动脉瘤提供了一定的参考,但其有效性及安全性还需更多的临床病例验证和支持。
来源:孙新国,李菲,赵洪婷,等.PED结合弹簧圈栓塞治疗椎动脉破裂夹层动脉瘤1例[J].中国临床神经外科杂志,2025,30(04):247-250.DOI:10.13798/j.issn.1009-153X.2025.04.012.
