
线状硬皮病伴中枢神经系统损害临床病理特征报告并文献复习
作者:王晓阳,龚彦予,李岽,岳梨,赖续文,康健捷,王卓 才,中国人民解放军南部战区总医院;王圣
才,中国人民解放军南部战区总医院;王圣 超,暨南大学口腔医学院
超,暨南大学口腔医学院
硬皮病 (scleroderma)又称硬斑病,是一种罕见以皮肤及各系统结缔组织胶原纤维硬化、萎缩为特征的局限性或弥漫性慢性自身免疫性结缔组织疾病;女性多见,好发于胸背、四肢及头面部。早期真皮水肿
(scleroderma)又称硬斑病,是一种罕见以皮肤及各系统结缔组织胶原纤维硬化、萎缩为特征的局限性或弥漫性慢性自身免疫性结缔组织疾病;女性多见,好发于胸背、四肢及头面部。早期真皮水肿 ,胶原纤维肿胀、均化,真皮及脂肪间隔小血管壁水肿,伴淋巴细胞浸润。随病情进展,胶原纤维束逐渐增多、增厚,成纤维细胞渐少,小血管壁增厚及透明变性,管腔狭窄,炎症反应渐轻。皮肤附属器因被增生胶原纤维包绕而萎缩。本文报道1 例伴神经系统损害的线状硬皮病(linear scleroderma,LS)并复习文献,旨在提高对LS 的临床特征、组织病理学特征及治疗方案的认识,以防漏诊误诊,为临床诊疗提供更精准指导。
,胶原纤维肿胀、均化,真皮及脂肪间隔小血管壁水肿,伴淋巴细胞浸润。随病情进展,胶原纤维束逐渐增多、增厚,成纤维细胞渐少,小血管壁增厚及透明变性,管腔狭窄,炎症反应渐轻。皮肤附属器因被增生胶原纤维包绕而萎缩。本文报道1 例伴神经系统损害的线状硬皮病(linear scleroderma,LS)并复习文献,旨在提高对LS 的临床特征、组织病理学特征及治疗方案的认识,以防漏诊误诊,为临床诊疗提供更精准指导。
1. 病历摘要(图1)
女性,15 岁;2024 年4 月8 日无诱因“头痛 、左侧肢体麻木、乏力”于当地医院就诊,诊断“脑海绵状血管畸形伴蛛网膜下腔出血
、左侧肢体麻木、乏力”于当地医院就诊,诊断“脑海绵状血管畸形伴蛛网膜下腔出血 ”,予止血、抗癫痫
”,予止血、抗癫痫 治疗(具体药物不详),疗效欠佳。2 个月后上述症状加重并出现意识丧失2 h 入院。
治疗(具体药物不详),疗效欠佳。2 个月后上述症状加重并出现意识丧失2 h 入院。
既往健康,无特殊家族史。体格检查:意识清楚,对答应题,近期记忆力减退。右侧额部见一类弧形手术瘢痕,长约10 cm。头皮油脂增多,皮肤变薄、变硬,色素沉着,头发刀切样脱落,未跨中线。右侧眉毛前半部分逐渐稀疏。右侧鼻孔及鼻翼萎缩。左侧肢体肌张力 增高,左下肢痛觉
增高,左下肢痛觉 刺激较右下肢减退。左下肢踝阵挛,左侧巴氏征阳性。实验室检查:血清学检查除免疫功能5 项示免疫球蛋白M值稍高外余正常。
刺激较右下肢减退。左下肢踝阵挛,左侧巴氏征阳性。实验室检查:血清学检查除免疫功能5 项示免疫球蛋白M值稍高外余正常。
头颅CT示:右侧半卵圆中心、侧脑室旁脑出血 并破入脑室。行“经额脑病损切除术”,并予激素(甲泼尼龙
并破入脑室。行“经额脑病损切除术”,并予激素(甲泼尼龙 62.5 mg,1 次/d、静脉滴注,出院后改为醋酸泼尼松
62.5 mg,1 次/d、静脉滴注,出院后改为醋酸泼尼松 40 mg,1 次/d、口服)及免疫抑制剂(甲氨蝶呤
40 mg,1 次/d、口服)及免疫抑制剂(甲氨蝶呤 10 mg,1 次/周、口服)治疗,抗癫痫药物治疗(入院时服用氯硝西泮
10 mg,1 次/周、口服)治疗,抗癫痫药物治疗(入院时服用氯硝西泮 、丙戊酸钠
、丙戊酸钠 及左乙拉西坦
及左乙拉西坦 ,逐渐缓慢减量),同时给予护胃、补充电解质等预防激素副作用治疗。后行中频电疗法以促进肢体康复。出院时患者精神状态良好,定期门诊复诊。
,逐渐缓慢减量),同时给予护胃、补充电解质等预防激素副作用治疗。后行中频电疗法以促进肢体康复。出院时患者精神状态良好,定期门诊复诊。
本研究经南部战区总医院伦理委员会审查(审批号:NZLLKZ2024158)。组织病理检查 :大体见灰白色不规则形脑组织2 块,总体积约1 cm×0.7 cm×0.3 cm。镜下见脑组织皮质神经元极性紊乱,部分神经元退变及空泡变性。脑组织中胶质细胞及小血管增生。薄壁小血管扩张,部分小血管壁增厚、玻璃样变性,部分小血管周淋巴细胞及浆细胞
:大体见灰白色不规则形脑组织2 块,总体积约1 cm×0.7 cm×0.3 cm。镜下见脑组织皮质神经元极性紊乱,部分神经元退变及空泡变性。脑组织中胶质细胞及小血管增生。薄壁小血管扩张,部分小血管壁增厚、玻璃样变性,部分小血管周淋巴细胞及浆细胞 浸润,局灶血管闭塞及管周均质淡染物沉积。间质见含铁血黄素。免疫组织化学染色刚果红阴性。结合临床表现、病理学改变及辅助检查,诊断为LS并中枢神经系统损害、症状性癫痫。
浸润,局灶血管闭塞及管周均质淡染物沉积。间质见含铁血黄素。免疫组织化学染色刚果红阴性。结合临床表现、病理学改变及辅助检查,诊断为LS并中枢神经系统损害、症状性癫痫。
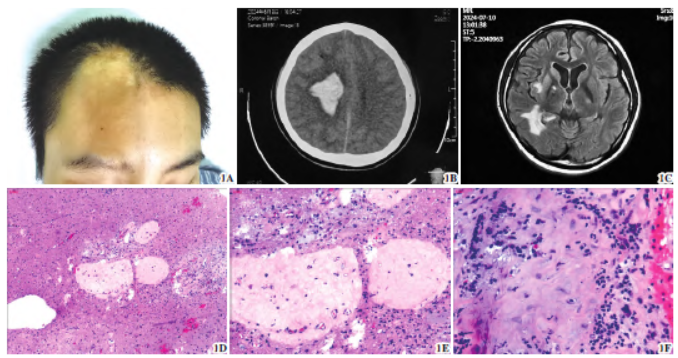
图1 线状硬皮病伴中枢神经系统损害。1A 额部示一带状色素沉着区域,皮肤变薄、变硬伴刀切样脱发,未跨中线。右侧眉毛部分稀疏1B 术前头颅CT示:右侧半卵圆中心、侧脑室旁脑出血破入脑室系统1C 术后头部MRI 示:右侧基底核区、岛叶、额顶叶、侧脑室后角旁可见多发斑点。其中右侧岛叶病灶部分可见强化,考虑为血管畸形可能1D~1F 脑组织活检病理学表现(图1D 苏木精-伊红× 40,图1E 苏木精-伊红× 100,图1F 苏木精-伊红× 200)
2. 讨论
硬皮病是一种罕见慢性结缔组织疾病,可多系统损害,因病变部位、病情进展急缓而出现不同临床表现,极易漏诊、误诊。本文报道1 例青少年女性前额皮肤损害,因中枢神经症状就诊,旨在提高对硬皮病的认识,为临床治疗提供依据。硬皮病分为系统性硬皮病与局限性硬皮病。LS属于局限性硬皮病中最常见亚型(约占40%~70%),女性多发。
病灶多为单侧皮肤及皮下组织,呈线状或带状硬化。刀砍状硬皮病因前额刀劈状而得名,是LS 的特殊亚型,发病年龄较轻。本例患者除中枢神经系统症状外,其他表现与既往文献报告相似。LS 的诊断主要依据临床表现。病变初期无特征,表现为躯体单侧线状或条状病损,随着病情进展,皮肤呈淡红肿胀伴淡紫色晕,逐渐硬化,继之呈黄白色伴脱毛无汗。极少数病变累及中枢神经系统者,可表现为癫痫、认知障碍 、头痛、局灶性神经功能缺损及眼部异常等。
、头痛、局灶性神经功能缺损及眼部异常等。
影像学初期无异常,随病变损害逐渐加重,常表现为皮损 同侧颅内异常,如脑萎缩、白质脱髓鞘改变、实质内钙化、动脉畸形狭窄等。其中以基底核、丘脑和齿状核实质内钙化最常见。实验室检查无特异性。本例患者临床表现、影像学检查及病理学中枢神经活检表现为刀砍状硬皮病中晚期改变。
同侧颅内异常,如脑萎缩、白质脱髓鞘改变、实质内钙化、动脉畸形狭窄等。其中以基底核、丘脑和齿状核实质内钙化最常见。实验室检查无特异性。本例患者临床表现、影像学检查及病理学中枢神经活检表现为刀砍状硬皮病中晚期改变。
病理检查对具有典型病理学改变而无典型临床症状的刀砍状硬皮病患者有明确价值。光镜下早期表皮及真皮浅层无明显异常,真皮中下层见胶原纤维增生、肿胀及均化。小血管壁水肿,伴淋巴细胞浸润。晚期炎症不明显,胶原纤维束进一步增厚及均质化,小血管壁增厚,管腔狭窄,皮肤附属器萎缩。
LS 多为皮肤、皮下组织及骨骼侵犯,而神经系统受累罕见(约4%)。本例患者大脑皮质神经元极性紊乱及空泡变,胶质细胞增生。小血管增生伴淋巴细胞及浆细胞浸润,管壁较薄者管腔扩张呈囊状,管壁较厚者管腔较小或闭塞,管壁增厚胶原化及玻璃样变。部分病损形成淡染均质团块,刚果红染色阴性,与既往文献报告一致。
LS 病因不详,可能与免疫系统紊乱、结缔组织代谢失衡、血管结构功能失常、遗传因素及感染有关。LS 一般为散发,虽有家族倾向,但多与环境因素有关。脑组织活检多表现为血管形态异常,伴或不伴淋巴浆细胞浸润,皮质血管周神经元极性紊乱伴退行性改变,故中枢神经系统损害多因LS 引起血管炎所致,亦有神经血管发育不良导致神经皮肤综合征 。
。
本例患者为青少年女性,无遗传史和家族史,表现为前额皮损及间歇性癫痫,血清学检查无异常,影像学示右侧半卵圆中心、侧脑室旁出血。脑组织活检发现其小血管增生、扩张并伴玻璃样变性,局灶血管闭塞,同时可见淋巴细胞及浆细胞浸润,以均质化厚壁血管周为 著。皮质神经元极性紊乱,部分神经元退变及空泡变性。结合以上推测LS并发中枢神经系统损害,可能与血管畸形、血管炎及血管壁增厚均质化有关,确切机制仍需大宗病例分析。
著。皮质神经元极性紊乱,部分神经元退变及空泡变性。结合以上推测LS并发中枢神经系统损害,可能与血管畸形、血管炎及血管壁增厚均质化有关,确切机制仍需大宗病例分析。
LS 并发中枢神经系统早期损害时,即便已出现中枢神经症状,但由于发病率低且多为散发,极易漏诊、误诊。本例患者虽有前额皮损,但以间歇性癫痫而就诊。在脑组织活检应与如下疾病鉴别:
①原发性中枢神经系统血管炎 :仅限于大脑和脊髓,而无其他部位皮肤损害;可表现为肉芽肿性、淋巴细胞性及坏死性病理改变,部分患者血管壁中可见淀粉样物沉积,组织化学淀粉酶
:仅限于大脑和脊髓,而无其他部位皮肤损害;可表现为肉芽肿性、淋巴细胞性及坏死性病理改变,部分患者血管壁中可见淀粉样物沉积,组织化学淀粉酶 染色有助鉴别。
染色有助鉴别。
②脑血管畸形:除动静脉畸形外,常伴管壁发育不全和血栓形成,但无血管壁均质化及典型皮损。
③系统性红斑狼疮 :伴中枢神经损害患者,血管壁增厚、纤维化及炎症浸润;增厚血管壁有免疫复合物沉积,淀粉酶染色阴性,炎症损伤区可有狼疮小体,诊断并不困难。
:伴中枢神经损害患者,血管壁增厚、纤维化及炎症浸润;增厚血管壁有免疫复合物沉积,淀粉酶染色阴性,炎症损伤区可有狼疮小体,诊断并不困难。
④多发性硬化 症(multiple sclerosis,MS):中枢神经系统损害表现为血管周炎、中度脑水肿、弥漫性小胶质细胞激活、弥漫性轴索损伤和星形胶质细胞增生;在白质和灰质中可出现特征性大的融合性脱髓鞘病变,伴少突胶质细胞的破坏和丧失。
症(multiple sclerosis,MS):中枢神经系统损害表现为血管周炎、中度脑水肿、弥漫性小胶质细胞激活、弥漫性轴索损伤和星形胶质细胞增生;在白质和灰质中可出现特征性大的融合性脱髓鞘病变,伴少突胶质细胞的破坏和丧失。
⑤感染性疾病:如梅毒 、结核
、结核 等,特别是慢性患者,有类似血管炎和血管壁增厚、淡染均质物沉积。通常病原学检测及临床病史可排除。
等,特别是慢性患者,有类似血管炎和血管壁增厚、淡染均质物沉积。通常病原学检测及临床病史可排除。
⑥室管膜瘤:影像学有明显结节,病变组织呈膨胀性或浸袭性增生,与周边脑组织界限较清;瘤细胞异型增生及血管透明变和微血管增生,假菊形团、Rosenthal 纤维和嗜酸性颗粒小体是鉴别要点。
⑦胚胎发育不良性神经上皮肿瘤(dysembryoplastic neuroepithelial tumour,DNT):微血管增生,周围脑皮质发育不良,典型病理形态,诊断并不困难。⑧局灶性皮质发育不良(focal cotical dysplasia,FCD):实际上,伴有中枢神经系统症状的LS 脑组织损害与FCD相似,LS 除相关皮肤病损外,还出现典型血管增厚。
LS 治疗首选糖皮质激素 ,新近推荐皮质类固醇联合甲氨蝶呤,特别是活动期LS 患者。治疗周期及停药时机尚在摸索。轻微神经系统损害者多由内科诊治,癫痫症状较重者可联合用药或手术治疗。本例患者经病理确诊后,行经额脑病损切除术,内科采用药物联合治疗,患者症状缓解,长远疗效有待进一步观察。
,新近推荐皮质类固醇联合甲氨蝶呤,特别是活动期LS 患者。治疗周期及停药时机尚在摸索。轻微神经系统损害者多由内科诊治,癫痫症状较重者可联合用药或手术治疗。本例患者经病理确诊后,行经额脑病损切除术,内科采用药物联合治疗,患者症状缓解,长远疗效有待进一步观察。
来源:王晓阳,王圣超,龚彦予,等.线状硬皮病伴中枢神经系统损害临床病理特征报告并文献复习[J].中国微侵袭神经外科杂志,2025,29(04):233-235.
