
脊柱短节段固定术后急性胰腺炎1例
作者:中国人民解放军联勤保障部队第九〇六医院骨科中心 陈西豪
术后急性胰腺炎 (PAP)是指发生于手术后近期的胰腺炎,通常发生在手术后24~72h,发生率为0.8%~1.7%,以腹部手术后多见。同时,急性胰腺炎也可发生在远离胰腺部位的手术后,如心脏手术以及前列腺手术,并有报道称心脏手术后胰腺炎死亡率高达10.5%。一项最近的回顾性研究提到全膝关节置换术
(PAP)是指发生于手术后近期的胰腺炎,通常发生在手术后24~72h,发生率为0.8%~1.7%,以腹部手术后多见。同时,急性胰腺炎也可发生在远离胰腺部位的手术后,如心脏手术以及前列腺手术,并有报道称心脏手术后胰腺炎死亡率高达10.5%。一项最近的回顾性研究提到全膝关节置换术 后胰腺炎的发生,既往虽然已有脊柱侧弯
后胰腺炎的发生,既往虽然已有脊柱侧弯 手术以及前后路腰椎融合术继发急性胰腺炎的报道,但国内关于脊柱术后发生急性胰腺炎的报道较少。目前国际上报道的潜在发病机制包括血流动力学不稳定、胰腺灌注不足及胰腺的直接机械性压迫等,尤其是在体重指数
手术以及前后路腰椎融合术继发急性胰腺炎的报道,但国内关于脊柱术后发生急性胰腺炎的报道较少。目前国际上报道的潜在发病机制包括血流动力学不稳定、胰腺灌注不足及胰腺的直接机械性压迫等,尤其是在体重指数 较低的人群中,压迫更为明显。本文介绍1例腰椎短节段固定术后发生严重腹痛,诊断急性胰腺炎的病例,综述并探讨脊柱手术后急性胰腺炎的原因、诊断及治疗方法。报告如下。
较低的人群中,压迫更为明显。本文介绍1例腰椎短节段固定术后发生严重腹痛,诊断急性胰腺炎的病例,综述并探讨脊柱手术后急性胰腺炎的原因、诊断及治疗方法。报告如下。
病例报道
患者女性,54岁,体重指数17.3kg/m2。因“腰痛 10余年,加重伴双侧腰腿酸胀痛麻半个月”于2022年11月14日入院,查体L4~S1棘突旁轻压痛,右侧直腿抬高试验
10余年,加重伴双侧腰腿酸胀痛麻半个月”于2022年11月14日入院,查体L4~S1棘突旁轻压痛,右侧直腿抬高试验 阳性,右足背伸肌力减弱,约IV级。右侧大腿、小腿后外侧皮肤及足底皮肤感觉减弱。双下肢生理反射存在,病理反射未引出。腰椎MRI提示L5S1椎间盘变性并突出(中央偏右型)。CT提示L4~S1椎间盘突出。根据腰椎MRI及CT结果,明确诊断为L5S1椎间盘突出症,L4/5椎间盘突出。入院查肝、胆、胰、脾、肾、输尿管彩超无异常,术前实验室检查均无明显异常,心功能I级,ASAI级。既往体健,无急/慢性胰腺炎
阳性,右足背伸肌力减弱,约IV级。右侧大腿、小腿后外侧皮肤及足底皮肤感觉减弱。双下肢生理反射存在,病理反射未引出。腰椎MRI提示L5S1椎间盘变性并突出(中央偏右型)。CT提示L4~S1椎间盘突出。根据腰椎MRI及CT结果,明确诊断为L5S1椎间盘突出症,L4/5椎间盘突出。入院查肝、胆、胰、脾、肾、输尿管彩超无异常,术前实验室检查均无明显异常,心功能I级,ASAI级。既往体健,无急/慢性胰腺炎 及相关病史,无饮酒史。排除手术禁忌证后,于11月16日在全麻下行Quadrant通道下两节段Mis-TLIF。术前禁食、水8h,麻醉前给予异戊巴比妥
及相关病史,无饮酒史。排除手术禁忌证后,于11月16日在全麻下行Quadrant通道下两节段Mis-TLIF。术前禁食、水8h,麻醉前给予异戊巴比妥 钠注射液。入室后监护:BP111/70mmHg(1mmHg=0.133kPa),HR88次/min,SpO2100%,予以地塞米松磷酸钠注射液、托烷司琼
钠注射液。入室后监护:BP111/70mmHg(1mmHg=0.133kPa),HR88次/min,SpO2100%,予以地塞米松磷酸钠注射液、托烷司琼 、右美托咪定
、右美托咪定 、芬太尼
、芬太尼 麻醉诱导,行气管插管,过程顺利,VCV控制呼吸;诱导后置于俯卧位,术中每30~60min追加芬太尼,术中生命体征平稳,BP90~120/50~80mmHg。手术过程顺利,手术时间3.5h,输入晶体1200mL,胶体500mL,出血量400mL,尿量
麻醉诱导,行气管插管,过程顺利,VCV控制呼吸;诱导后置于俯卧位,术中每30~60min追加芬太尼,术中生命体征平稳,BP90~120/50~80mmHg。手术过程顺利,手术时间3.5h,输入晶体1200mL,胶体500mL,出血量400mL,尿量 1100mL。术毕入室后10min拔管、意识清楚,复苏满意,拔管10min后送回病房。
1100mL。术毕入室后10min拔管、意识清楚,复苏满意,拔管10min后送回病房。
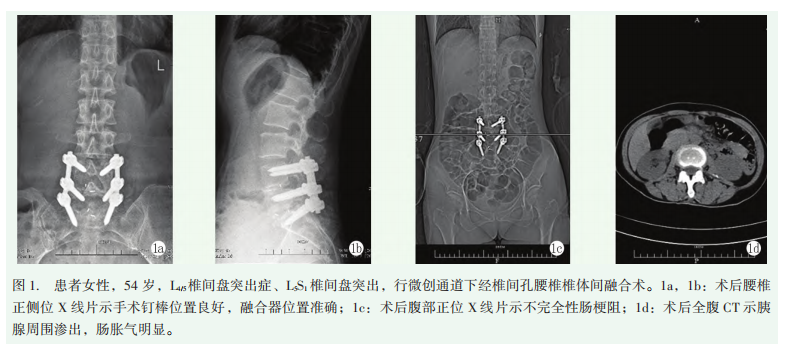
术后影像检查显示内植物位置均良好(图1a,1b)。返回病房后即刻出现腰背部疼痛剧烈,疼痛评分5分,给予布桂嗪 止痛后缓解。术后2h诉腹胀、腹痛明显,并逐渐加重,给予开塞露,无明显缓解。术后8h,患者神情烦躁不安,腹痛、腹胀剧烈,伴有恶心、呕吐
止痛后缓解。术后2h诉腹胀、腹痛明显,并逐渐加重,给予开塞露,无明显缓解。术后8h,患者神情烦躁不安,腹痛、腹胀剧烈,伴有恶心、呕吐 ,触诊剑突下及脐周广泛剧烈疼痛,伴有左肩部酸胀不适,急查血淀粉酶
,触诊剑突下及脐周广泛剧烈疼痛,伴有左肩部酸胀不适,急查血淀粉酶 1159U/L,高于正常上限(135U/L)3倍,尿淀粉酶866U/L,腹部X线片显示不完全性肠梗阻
1159U/L,高于正常上限(135U/L)3倍,尿淀粉酶866U/L,腹部X线片显示不完全性肠梗阻 (图1c)。全腹CT提示:胰头区部分组织显示欠清,中、下腹肠腔扩张积气(图1d)。消化科医生会诊后,阅片提示胰头有渗出,考虑急性胰腺炎。急性胰腺炎的诊断标准包括以下3项:(1)上腹部持续性疼痛;(2)血清淀粉酶和(或)脂肪酶浓度高于正常上限值3倍;(3)腹部影像学检查结果显示符合急性胰腺炎影像学改变。上述3项标准中符合2项即可诊断为急性胰腺炎。后续治疗包括:禁食、禁水、积极补液、止痛(布桂嗪)、抑制胰腺外分泌(生长抑素
(图1c)。全腹CT提示:胰头区部分组织显示欠清,中、下腹肠腔扩张积气(图1d)。消化科医生会诊后,阅片提示胰头有渗出,考虑急性胰腺炎。急性胰腺炎的诊断标准包括以下3项:(1)上腹部持续性疼痛;(2)血清淀粉酶和(或)脂肪酶浓度高于正常上限值3倍;(3)腹部影像学检查结果显示符合急性胰腺炎影像学改变。上述3项标准中符合2项即可诊断为急性胰腺炎。后续治疗包括:禁食、禁水、积极补液、止痛(布桂嗪)、抑制胰腺外分泌(生长抑素 )、抑制胃液分泌,间接抑制胰腺分泌(兰索拉唑
)、抑制胃液分泌,间接抑制胰腺分泌(兰索拉唑 ),肠外营养
),肠外营养 支持。术后24h,患者轻中度腹痛。术后3d,患者腹痛基本缓解,无恶心、呕吐,复查全腹CT:中下腹肠胀气、扩张积气好转,血淀粉酶97U/L,停用生长抑素,给予半流质饮食。术后6d,出院前复查血淀粉酶83U/L。术后3个月门诊随访,患者腹部症状未复发,CT提示椎体融合明显,右侧腰腿疼痛消退。取得患者及家属同意后,提供她的数据以供发表。
支持。术后24h,患者轻中度腹痛。术后3d,患者腹痛基本缓解,无恶心、呕吐,复查全腹CT:中下腹肠胀气、扩张积气好转,血淀粉酶97U/L,停用生长抑素,给予半流质饮食。术后6d,出院前复查血淀粉酶83U/L。术后3个月门诊随访,患者腹部症状未复发,CT提示椎体融合明显,右侧腰腿疼痛消退。取得患者及家属同意后,提供她的数据以供发表。
讨论与文献综述
术后胰腺炎特点 术后急性胰腺炎并不是一个全新的概念,最初是发生在腹部手术后,在20世纪50年代,有人发现胃切除术、十二指肠手术、胆道手术早期可并发急性胰腺炎,发生率高达60%~90%。研究发现,术后急性胰腺炎可继发于各种手术后,其发生与诸多因素相关。首先是机械损伤,急性胰腺炎是内镜逆行胰胆管造影 术术后最严重且最常见的并发症,与操作者经验不足、操作不当有关。其中,胰腺切除术本身是引发急性胰腺炎的重要原因,胰腺炎是胰腺切除术后的独立并发症,邻近胰腺部位,比如上腹部的胃十二指肠、肝、胆囊等脏器的手术均可造成胰腺的直接或间接损伤,从而诱发急性胰腺炎,如胃癌
术术后最严重且最常见的并发症,与操作者经验不足、操作不当有关。其中,胰腺切除术本身是引发急性胰腺炎的重要原因,胰腺炎是胰腺切除术后的独立并发症,邻近胰腺部位,比如上腹部的胃十二指肠、肝、胆囊等脏器的手术均可造成胰腺的直接或间接损伤,从而诱发急性胰腺炎,如胃癌 手术破坏了消化道的连续性和完整性,术中广泛剥离胰腺被膜,从而引起胰酶
手术破坏了消化道的连续性和完整性,术中广泛剥离胰腺被膜,从而引起胰酶 外溢,导致胰腺炎;如胆道手术引起Oddi's括约肌和十二指肠乳头损伤,使胰腺排出障碍,从而诱发急性胰腺炎。其次是胰腺微循环障碍,这是远离胰腺部位也会发生急性胰腺炎的可能原因,先后有学者将导致胰腺缺血的损伤因素确定为急性胰腺炎的潜在原因,提出胰腺微循环障碍在术后胰腺炎的发生和发展中起着决定性作用。手术失血、手术时间延长或接受低血压麻醉,影响胰腺组织血供,使胰腺血流灌注减少,从而引发急性胰腺炎的发生。最后,急性胰腺炎是有据可查的器官移植并发症,见于高达35%的器官移植患者。Chung等分析了接受心脏瓣膜手术的986例体外循环患者,其中术后胰腺炎发生率为5.9%,并同时将高血压
外溢,导致胰腺炎;如胆道手术引起Oddi's括约肌和十二指肠乳头损伤,使胰腺排出障碍,从而诱发急性胰腺炎。其次是胰腺微循环障碍,这是远离胰腺部位也会发生急性胰腺炎的可能原因,先后有学者将导致胰腺缺血的损伤因素确定为急性胰腺炎的潜在原因,提出胰腺微循环障碍在术后胰腺炎的发生和发展中起着决定性作用。手术失血、手术时间延长或接受低血压麻醉,影响胰腺组织血供,使胰腺血流灌注减少,从而引发急性胰腺炎的发生。最后,急性胰腺炎是有据可查的器官移植并发症,见于高达35%的器官移植患者。Chung等分析了接受心脏瓣膜手术的986例体外循环患者,其中术后胰腺炎发生率为5.9%,并同时将高血压 、慢性肾脏疾病和围手术期使用去甲肾上腺素
、慢性肾脏疾病和围手术期使用去甲肾上腺素 确定为心脏瓣膜术后发生胰腺炎的独立危险因素。
确定为心脏瓣膜术后发生胰腺炎的独立危险因素。
脊柱术后胰腺炎及其发生机制 众所周知,螺钉误置、螺钉松动、减压不彻底、融合器退出、切口感染、愈合不良、神经损伤、脑脊液漏等是脊柱内固定常见并发症,增加了卧床时间,影响了患者愈后。然而关于脊柱手术后发生急性胰腺炎的报道少之又少,术后胰腺炎的发生也同样增加了患者住院时间,严重影响患者生活质量,可能造成生命危险。1996年,Korovessis等报道了1例28岁女性脊柱侧凸患者,在接受前后联合脊柱内固定术后,早期通过血浆淀粉酶显著升高以及超声确诊急性胰腺炎,并通过保守治疗后症状暂时消退,然而于术后6、16、32个月胰腺炎反复发作,在1995年12月,末次随访时,淀粉酶水平正常,无症状再次出现,病因仍不明确。此后Ghisi等再次报道了1例女性特发性脊柱侧凸患者,先后于2017年12月、2018年1月分两阶段行T4~L3椎体固定手术后,均出现淀粉酶及脂肪酶显著增加,维持治疗至淀粉酶及脂肪酶完全正常,后由Ghisi等提出脊柱手术后可发生急性胰腺炎。由此可见,脊柱术后急性胰腺炎使患者的术后病程严重复杂化,最终影响患者康复。部分专家通过对儿童和年轻人脊柱侧弯术后胰腺炎各类指标的监测,推测术后胰腺炎的发生与年龄、低体重指数和术中失血量有关。1991年,首次报道了脊柱侧弯术后胰腺炎,Leichtner等对44例接受脊柱侧弯手术的患者进行了胰腺炎相关生化指标和临床证据的监测,其中6例患者(13.6%)血清淀粉酶和脂肪酶均升高,其中4例提示有胰腺炎的症状与体征,并得出胰腺炎组术中失血量明显增多。1995—1997年,Laplaza等在对接受脊柱侧弯手术的80例患者进行回顾性综述时,对12例因腹部症状的患者进行了淀粉酶和脂肪酶检测,7例患者(9%)血清脂肪酶或淀粉酶水平升高,发现胰腺炎组和非胰腺炎组的术中出血量几乎相同,认为较大年龄、较低BMI是术后胰腺炎的危险因素,排除了风险因素中的术中出血量和低血压因素引起胰腺炎的可能,并认为血流动力学不稳定是危险因素。同时Ko‑rovessis等在研究中,又将手术时间延长和接受低血压麻醉(可能导致胰腺缺血性损伤)确定为急性胰腺炎的潜在原因。需要强调的是,黄帅豪等在分析了468例内固定患者后,认为术中失血量、手术时间与内固定术后感染密切相关。此后有学者提出不同看法,认为术中平均动脉压低是独立危险因素,因为此前Leichtner的研究中,淀粉酶和脂肪酶水平升高设定为正常上限的1倍,结果并不被大家认可,结合此前Laplaza等的研究,得出术中血流动力学不稳定可导致胰腺灌注不足,进而导致胰腺缺血,这是胰腺炎发病机制中的重要环节。因此,胰腺炎发生可能与胰腺缺血有关,本例患者融合节段少,术中并未大出血,可能与术中血流动力学不稳定,导致平均动脉压偏低,从而引起胰腺缺血有关,但目前无法证明患者术中是否出现此种情形。
脊柱术后急性胰腺炎多发生在长节段脊柱侧弯手术后,而脊柱短节段固定术后胰腺炎的报道更加罕见,2023年,Hu等在对20929例接受腰椎后路融合手术患者分析后得出,腰椎后路融合术急性胰腺炎的发生率为0.1%。1970年,首次报道腰椎椎板切除患者术后发生胰腺炎。直到2000年,Mizuno等才报道了1例56岁化脓性脊柱炎患者(L4/5),俯卧位和侧卧位下行椎间融合术,术后患者诉上腹疼痛,发现血清淀粉酶升高,肠道大量积气,诊断术后急性胰腺炎,考虑可能与麻醉和手术压力有关。同时,Rajaraman等报道了1例60岁女性患者,因L4/5水平滑脱,经左侧腹膜后行前路腰椎椎体融合术,术后3d腹胀明显,发现血淀粉酶升至正常值4倍,影像学显示胰尾肿胀,最终诊断为急性胰腺炎,经在重症监护室进一步治疗后康复。随后,Rajara‑man提出:大量失血、使用低血压麻醉和前路脊柱入路手术时,可能导致急性胰腺炎发生。针对腰椎后路手术,有学者指出,L1/2融合术、手术侵入性指数高、术中平均动脉压降低是独立危险因素。
由此得出,术中平均动脉压降低、前路侵入性手术导致的胰腺直接或者间接性损伤缺血,是腰椎短节段固定术后急性胰腺炎发生的危险因素,除此之外,Tauchi等报道了1例53岁女性患者,接受L3~5的腰椎滑脱后路椎间融合术后发生急性胰腺炎,经保守治疗后痊愈,作者强调,长时间的保持俯卧姿势,可能导致急性胰腺炎。Feng等在前瞻性研究中也同样指出,低BMI患者缺乏脂肪垫组织来缓冲机械压力,类比胰腺外伤,胰腺为后腹膜器官,因此由前往后的钝性力与脊柱对胰腺的挤压造成该损伤,在脊柱手术中可能导致胰腺的直接创伤,这与前者长时间保持俯卧位的危险因素,存在着联系。回顾本例患者,BMI17.3kg/m2,体重过低,低于正常水平,脂肪组织少,术中长时间俯卧位及手术操作中挤压成为了急性胰腺炎的危险因素。钝性胰腺损伤 在儿童和老年人中更常见,因为他们胰腺周围的保护性脂肪膜较薄或缺失。术前Cobb角和矫正率不是脊柱侧凸术后急性胰腺炎的独立危险因素,而直接压迫导致胰腺炎的可能性在BMI较低的患者中更为明显,这是创伤导致的急性胰腺炎患者可能存在BMI显著较低的原因,同时结合本例,说明了术中长时间俯卧位及手术操作中挤压可能是导致低BMI患者术后急性胰腺炎的危险因素。
在儿童和老年人中更常见,因为他们胰腺周围的保护性脂肪膜较薄或缺失。术前Cobb角和矫正率不是脊柱侧凸术后急性胰腺炎的独立危险因素,而直接压迫导致胰腺炎的可能性在BMI较低的患者中更为明显,这是创伤导致的急性胰腺炎患者可能存在BMI显著较低的原因,同时结合本例,说明了术中长时间俯卧位及手术操作中挤压可能是导致低BMI患者术后急性胰腺炎的危险因素。
临床表现及治疗 Abousamra等纳入的300例接受脊柱手术的脑瘫儿童,在接受后路脊柱融合术后发生急性胰腺炎,发生率高达55%,早期识别在预防脊柱手术后急性胰腺炎方面起着关键作用。Jayasinghe等纳入11篇文献(包括6例病例报告),306例脊柱手术后发生急性胰腺炎(发生率23.0%),在明确55例患者症状的研究中,腹痛(43.6%)、恶心、呕吐(32.7%)和腹胀(7.27%)最常见。虽然腹痛多作为术后急性胰腺炎的首发症状,但是腹痛中的下腹痛症状常见于腰椎疾病中,并且符合腰椎间盘神经传入理论和牵扯理论,因此,腹痛对于腰椎术后急性胰腺炎的诊断并无绝对特异性。Hu等在对20929例腰椎后路融合手术患者分析时,与对照组对比发现,脊柱术后急性胰腺炎患者骨质疏松 发生率更高,L1/2融合更常见,白蛋白更低,融合节段更多。因此,有学者在对14例脊柱侧弯术后急性胰腺炎的临床病程总结后得出:脊柱术后急性胰腺炎,临床体征为非典型且不严重的症状,腹痛是非典型的症状,而肠梗阻、恶心、呕吐是最常见的体征,并且急性胰腺炎症状均不典型,对于有胰腺炎危险因素的患者,应及时进行血清学和放射相关检查加以明确。Ko‑bayashi等在研究中提出,术中大量出血可能是术后诱发急性胰腺炎的重要因素,需要术后监测胰腺炎指标,以及腹痛、呕吐等临床症状。一直以来,如果有上腹部持续性疼痛,血清淀粉酶和(或)脂肪酶浓度高于正常上限值的3倍,腹部影像学检查(包括CT及MRI)结果显示符合急性胰腺炎影像学改变。3项中符合2项即可诊断为急性胰腺炎。
发生率更高,L1/2融合更常见,白蛋白更低,融合节段更多。因此,有学者在对14例脊柱侧弯术后急性胰腺炎的临床病程总结后得出:脊柱术后急性胰腺炎,临床体征为非典型且不严重的症状,腹痛是非典型的症状,而肠梗阻、恶心、呕吐是最常见的体征,并且急性胰腺炎症状均不典型,对于有胰腺炎危险因素的患者,应及时进行血清学和放射相关检查加以明确。Ko‑bayashi等在研究中提出,术中大量出血可能是术后诱发急性胰腺炎的重要因素,需要术后监测胰腺炎指标,以及腹痛、呕吐等临床症状。一直以来,如果有上腹部持续性疼痛,血清淀粉酶和(或)脂肪酶浓度高于正常上限值的3倍,腹部影像学检查(包括CT及MRI)结果显示符合急性胰腺炎影像学改变。3项中符合2项即可诊断为急性胰腺炎。
结合本例,患者术后短时间出现腹痛、腹胀、恶心、呕吐等症状,全腹CT示胰腺周围渗出、肠梗阻征象,结合淀粉酶升高3倍以上等,符合急性胰腺炎诊断标准,症状有最常见的肠梗阻、恶心、呕吐等,也有对于脊柱手术,并不太典型的腹痛症状。而对于术后胰腺炎的治疗多采用保守治疗,一旦确诊,应立即给予包括禁食、胃肠减压等治疗,早期还应给予止痛、抑制胰腺外分泌、抑制胃液分泌等治疗,本例在第一时间采取了禁食、禁水、积极补液、止痛(布桂嗪)、抑制胰腺外分泌(生长抑素)、抑制胃液分泌间接抑制胰腺分泌(兰索拉唑)及肠外营养支持等一系列治疗手段,患者预后较好。在整个病程中,做好积极对症处理,密切观察生命体征,防止病情进展,前提是要做好鉴别诊断,以免耽误病情,及时明确诊断,积极早期治疗,结合此前研究,如及时发现,积极处理,多数患者在短期内痊愈,随访时无远期后遗症。
综上所述,本文报告了1例脊柱短节段固定手术后并发急性胰腺炎患者的诊疗经过,并对相关文献进行回顾,希望能够给脊柱外科医生对于此类并发症的早期认识和鉴别提供经验。结合本病例,尤其当脊柱手术患者术后短时间内出现腹胀、腹痛,尤其伴随肠梗阻症状,特别是长节段固定合并手术时间较长,或者术中血流动力学不稳定,以及老年人合并低BMI,应及时进行血清学和放射相关检查以明确诊断。诊断后的积极治疗对于改善患者病情,减少不良后果同样重要,如果急性胰腺炎未被早期识别、干预,后果是灾难性的。
来源:中国矫形外科杂志2025年9月第33卷第18期
