
腰椎间盘突出症合并主髂动脉硬化闭塞症及周围神经血管病变一例
作者:武汉大学中南医院脊柱与骨肿瘤 科 王俊武
科 王俊武
腰椎间盘突出 症是引起腰痛
症是引起腰痛 和下肢放射痛的常见原因之一,主髂动脉硬化闭塞症及周围神经血管病变可导致下肢缺血、疼痛、感觉异常等症状。3种疾病均可导致间歇性跛行(IC)。笔者对1例腰椎间盘突出症合并主髂动脉硬化闭塞症及周围神经血管病变患者的综合诊治过程进行阐述及探讨。
和下肢放射痛的常见原因之一,主髂动脉硬化闭塞症及周围神经血管病变可导致下肢缺血、疼痛、感觉异常等症状。3种疾病均可导致间歇性跛行(IC)。笔者对1例腰椎间盘突出症合并主髂动脉硬化闭塞症及周围神经血管病变患者的综合诊治过程进行阐述及探讨。
病例资料
患者,男,49岁。主诉“腰腿疼痛5年,加重2个月余”。患者5年前无明显诱因出现腰部疼痛,伴IC,步行<200m即出现腰部及双下肢疼痛,休息后可缓解。2024年2月感疼痛较前加重,行走后双侧髋部疼痛显著,双下肢乏力,行走困难,左侧为甚。2024年4月2日于我院查骨盆MRI示“右侧股骨头骨岛,双髋关节腔少量积液”。为求进一步诊治,于2024年4月9日就诊入院。既往史:糖尿病病史7年余,平素服用二甲双胍 、格列齐特
、格列齐特 控制,血糖控制不佳。烟酒史:吸烟史20年,平均20支/天,无饮酒习惯。查体:脊柱生理弯曲存在,L4~S1棘突间压痛(+)。双上肢对称,霍夫曼征
控制,血糖控制不佳。烟酒史:吸烟史20年,平均20支/天,无饮酒习惯。查体:脊柱生理弯曲存在,L4~S1棘突间压痛(+)。双上肢对称,霍夫曼征 (-),无明显感觉及肌力减退,双侧跟臀试验
(-),无明显感觉及肌力减退,双侧跟臀试验 (-),鞍区感觉存在,双下肢感觉正常,双下肢直腿抬高试验
(-),鞍区感觉存在,双下肢感觉正常,双下肢直腿抬高试验 及加强试验(-),4字征(-),屈髋屈膝试验(-),双膝反射
及加强试验(-),4字征(-),屈髋屈膝试验(-),双膝反射 正常,踝阵挛(-),巴宾斯基征(-),双下肢肌力正常,生理反射存在,病理反射未引出。双侧腘动脉、胫后动脉及足背动脉搏动弱,皮温较低,以左侧为重。生化异常指标:天冬氨
正常,踝阵挛(-),巴宾斯基征(-),双下肢肌力正常,生理反射存在,病理反射未引出。双侧腘动脉、胫后动脉及足背动脉搏动弱,皮温较低,以左侧为重。生化异常指标:天冬氨 酸氨基转移酶13U/L↓;总蛋白62.3g/L↓;白蛋白38.1g/L↓;葡萄糖
酸氨基转移酶13U/L↓;总蛋白62.3g/L↓;白蛋白38.1g/L↓;葡萄糖 8.71mmol/L↑;肌酐63.4μmol/L↓;补体C1q157.6mg/L↓。影像学检查:腰椎CT检查
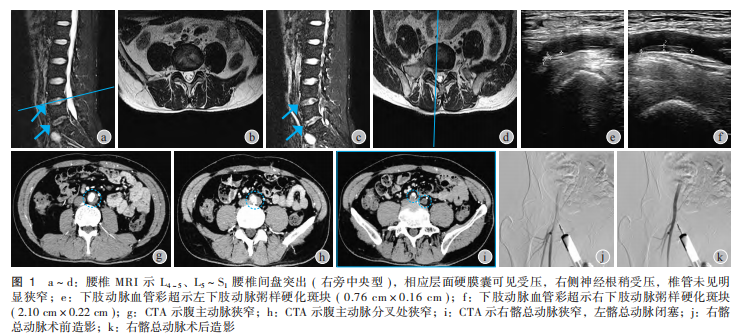
8.71mmol/L↑;肌酐63.4μmol/L↓;补体C1q157.6mg/L↓。影像学检查:腰椎CT检查 示腰椎生理曲度存在,腰椎轻度骨质增生,L4~5、L5~S1椎间盘突出;腰椎MRI检查示(图1a~d)腰椎及椎间盘退行性改变,L4~5、L5~S1椎间盘突出,骶管囊肿,L3~5层面棘间韧带炎;双下肢动脉血管彩超
示腰椎生理曲度存在,腰椎轻度骨质增生,L4~5、L5~S1椎间盘突出;腰椎MRI检查示(图1a~d)腰椎及椎间盘退行性改变,L4~5、L5~S1椎间盘突出,骶管囊肿,L3~5层面棘间韧带炎;双下肢动脉血管彩超 示(图1e、f)双下肢动脉粥样硬化
示(图1e、f)双下肢动脉粥样硬化 斑块形成(软斑,混合斑)。
斑块形成(软斑,混合斑)。
根据患者临床表现及影像学检查结果,入院诊断:L4~5、L5~S1腰椎间盘突出,盘源性腰痛,棘间韧带炎,2型糖尿病 。遂予以抗炎镇痛、营养神经等对症治疗。经保守治疗4天,患者症状未见减轻。排除手术禁忌证后于2024年4月16日行L4~S1双侧小关节周围神经阻滞术进行诊治。术后患者腰部疼痛较前缓解,双下肢髋部疼痛及行走痛缓解不明显。
。遂予以抗炎镇痛、营养神经等对症治疗。经保守治疗4天,患者症状未见减轻。排除手术禁忌证后于2024年4月16日行L4~S1双侧小关节周围神经阻滞术进行诊治。术后患者腰部疼痛较前缓解,双下肢髋部疼痛及行走痛缓解不明显。
考虑到患者双下肢存在行走困难、皮温偏低、动脉搏动弱等症状体征及糖尿病病史及吸烟史,予以进一步完善下肢血管神经相关检查。肌电图 示四肢周围神经损害(运动、感觉纤维均受累),双下肢神经源性损害(腰骶根损害可能,主要涉及L4~S2神经根水平)。双下肢动脉CT血管成像
示四肢周围神经损害(运动、感觉纤维均受累),双下肢神经源性损害(腰骶根损害可能,主要涉及L4~S2神经根水平)。双下肢动脉CT血管成像 (CTA)示(图1g~i):腹主动脉和双侧髂总动脉粥样硬化,附壁血栓,继发管腔狭窄;腹主动脉中度狭窄(狭窄率45%~55%);腹主动脉分叉处中度狭窄(狭窄率60%~65%);左侧髂总动脉近段狭窄闭塞,闭塞长度27.31mm;左侧股总动脉管壁钙化斑块;右侧髂总动脉中度狭窄(狭窄率45%~50%)。根据患者临床表现及检查结果,诊断为主髂动脉硬化闭塞症。请血管外科会诊后,于2024年4月22日行双侧髂动脉支架置入术+球囊血管成形术治疗。术中诊断主髂动脉硬化闭塞症,左髂总动脉闭塞,右髂总动脉狭窄。
(CTA)示(图1g~i):腹主动脉和双侧髂总动脉粥样硬化,附壁血栓,继发管腔狭窄;腹主动脉中度狭窄(狭窄率45%~55%);腹主动脉分叉处中度狭窄(狭窄率60%~65%);左侧髂总动脉近段狭窄闭塞,闭塞长度27.31mm;左侧股总动脉管壁钙化斑块;右侧髂总动脉中度狭窄(狭窄率45%~50%)。根据患者临床表现及检查结果,诊断为主髂动脉硬化闭塞症。请血管外科会诊后,于2024年4月22日行双侧髂动脉支架置入术+球囊血管成形术治疗。术中诊断主髂动脉硬化闭塞症,左髂总动脉闭塞,右髂总动脉狭窄。
术后腹主动脉内造影(图1j、k)示双髂动脉血流通畅,狭窄较前明显好转。术后3天出院,双侧髋部及下肢疼痛明显减轻,步行距离明显增加,双侧腘动脉、胫动脉及足背动脉搏动良好,皮温较前恢复。出院诊断:主髂动脉硬化闭塞症,腹主动脉硬化狭窄,左髂总动脉闭塞,右髂总动脉狭窄,下肢动脉硬化闭塞症,腰椎间盘突出症,2型糖尿病,2型糖尿病性周围神经血管病变。出院嘱患者戒烟,控制血糖,继续口服神经营养药、非甾体抗炎药及抗凝药,加强腰背肌及下肢功能锻炼。术后1个月及3个月电话随访,双下肢疼痛较前明显减轻,步行距离逐步增加。
讨论
腰椎间盘突出症是最常见的脊柱退行性疾病之一,以腰痛伴下肢放射性疼痛或麻木为主要表现。腰椎间盘突出继发椎管狭窄 时患者可出现IC。主髂动脉硬化闭塞症主要表现为腹主动脉远端和(或)髂总动脉、髂内动脉、髂外动脉的慢性狭窄或闭塞性改变。主髂动脉硬化闭塞症的临床表现可以从IC发展为静息痛甚至组织坏死,合并髂内动脉闭塞者还可同时伴有阳痿。周围神经血管病变的主要表现为四肢手脚发麻、下肢皮肤颜色
时患者可出现IC。主髂动脉硬化闭塞症主要表现为腹主动脉远端和(或)髂总动脉、髂内动脉、髂外动脉的慢性狭窄或闭塞性改变。主髂动脉硬化闭塞症的临床表现可以从IC发展为静息痛甚至组织坏死,合并髂内动脉闭塞者还可同时伴有阳痿。周围神经血管病变的主要表现为四肢手脚发麻、下肢皮肤颜色 变深,足背动脉搏动变弱,下肢发凉、疼痛、IC等症状。因此,IC是这3种病症的共同临床症状,也是最易混淆的症状。常见的IC主要有神经源性、脊髓源性及血管源性3种。
变深,足背动脉搏动变弱,下肢发凉、疼痛、IC等症状。因此,IC是这3种病症的共同临床症状,也是最易混淆的症状。常见的IC主要有神经源性、脊髓源性及血管源性3种。
3种IC的鉴别点主要体现在以下几个方面:1.病因不同:神经源性IC主要由腰椎间盘突出、黄 韧带肥厚、关节突增生等所致腰椎管狭窄症、马尾神经受压等原因引起。血管源性IC主要由下肢动脉硬化闭塞症、血栓闭塞性脉管炎等血管疾病引起,下肢血液供应受影响所致,患者常伴有糖尿病病史、吸烟史等诱因。脊髓源性IC主要由脊髓血管畸形、脊髓动脉粥样硬化等脊髓血管病
韧带肥厚、关节突增生等所致腰椎管狭窄症、马尾神经受压等原因引起。血管源性IC主要由下肢动脉硬化闭塞症、血栓闭塞性脉管炎等血管疾病引起,下肢血液供应受影响所致,患者常伴有糖尿病病史、吸烟史等诱因。脊髓源性IC主要由脊髓血管畸形、脊髓动脉粥样硬化等脊髓血管病 变,颈椎或胸椎间盘突出、椎管内肿瘤、黄韧带骨化等脊髓受压等原因引起。2.疼痛范围不同:神经源性疼痛多为下肢疼痛、麻木、无力,可伴有腰痛,多始于臀部向大腿后侧、小腿外侧及足背放射;脊髓源性IC通常为双侧下肢麻木、无力,可伴有胸腹部束带感或疼痛,疼痛放射不明显;血管源性IC症状主要为下肢疼痛,疼痛部位与缺血部位相关,多为单侧下肢症状,疼痛性质可为刺痛、胀痛、麻木或沉重感。3.缓解速度不同:神经源性IC行走距离较短时即可出现症状,休息后症状缓解较快,患者常采取弯腰、下蹲等姿势缓解症状;脊髓源性IC休息后可缓解,但缓解程度不如神经源性IC明显;血管源性IC行走一段距离后出现症状,休息后症状缓解较慢,通常需要休息十几分钟甚至更长时间。4.体征存在差异:神经源性IC患者的行走距离和疼痛与脊柱的姿势有关,腰部活动度
变,颈椎或胸椎间盘突出、椎管内肿瘤、黄韧带骨化等脊髓受压等原因引起。2.疼痛范围不同:神经源性疼痛多为下肢疼痛、麻木、无力,可伴有腰痛,多始于臀部向大腿后侧、小腿外侧及足背放射;脊髓源性IC通常为双侧下肢麻木、无力,可伴有胸腹部束带感或疼痛,疼痛放射不明显;血管源性IC症状主要为下肢疼痛,疼痛部位与缺血部位相关,多为单侧下肢症状,疼痛性质可为刺痛、胀痛、麻木或沉重感。3.缓解速度不同:神经源性IC行走距离较短时即可出现症状,休息后症状缓解较快,患者常采取弯腰、下蹲等姿势缓解症状;脊髓源性IC休息后可缓解,但缓解程度不如神经源性IC明显;血管源性IC行走一段距离后出现症状,休息后症状缓解较慢,通常需要休息十几分钟甚至更长时间。4.体征存在差异:神经源性IC患者的行走距离和疼痛与脊柱的姿势有关,腰部活动度 可能受限,下肢感觉、肌力、反射可能异常;脊髓源性IC症状的出现与行走距离、姿势等关系不固定,有时在站立或久坐后也可出现,可出现脊髓损害的体征,如感觉平面、肌力、肌张力
可能受限,下肢感觉、肌力、反射可能异常;脊髓源性IC症状的出现与行走距离、姿势等关系不固定,有时在站立或久坐后也可出现,可出现脊髓损害的体征,如感觉平面、肌力、肌张力 、反射等异常,可伴有大小便功能障碍,如尿频、尿急、便秘
、反射等异常,可伴有大小便功能障碍,如尿频、尿急、便秘 或失禁等;血管源性IC患者行走与脊柱的姿势没有关系,下肢皮肤温度降低,颜色苍白或发绀
或失禁等;血管源性IC患者行走与脊柱的姿势没有关系,下肢皮肤温度降低,颜色苍白或发绀 ,动脉搏动减弱或消失。
,动脉搏动减弱或消失。
因此,明确IC的类型是本病例治疗的突破口。本例患者由骨科门诊入院后,根据腰痛及IC的临床表现,L4~5、L5~S1椎间盘突出(右旁中央型),硬膜囊受压,右侧神经根稍受压,L3~L5层面棘间韧带炎等影像学结果,诊断为腰椎间盘突出症,盘源性腰痛,棘间韧带炎。由于患者椎间盘突出程度不重、右侧神经根仅稍受压,椎管未见明显狭窄,尚未达到手术指征,故考虑行双侧小关节周围神经阻滞术进行诊治。然而,患者术后双下肢髋部疼痛及行走痛缓解不明显,说明腰椎间盘突出症对IC症状的责任性联系不紧密。回顾病历资料,患者左侧症状较重的临床表现与影像学右侧神经根受压的结果不完全相符。进一步结合患者双侧下肢动脉搏动弱,皮温较低,糖尿病病史、吸烟史,双下肢动脉粥样硬化斑块等,考虑下肢血管病变可能是引起下肢症状的主要原因。遂行下肢血管相关检查及肌电图检查后明确主髂动脉硬化闭塞症,腹主动脉硬化狭窄,左髂总动脉闭塞,右髂总动脉狭窄,2型糖尿病性周围神经血管病变等诊断。糖尿病病史和吸烟史是下肢动脉硬化闭塞症的危险因素,且患者左髂总动脉闭塞较右侧更为显著,与左侧症状较重的临床表现相符。因此,患者的IC症状可能与下肢动脉硬化闭塞症密切相关。患者虽有2型糖尿病性周围神经血管病变,但四肢皮肤感觉尚且正常,未见明显皮肤溃疡等并发症状。因此,患者的IC症状可能与周围神经血管病变的责任性联系不紧密。经血管外科会诊后,优先选择针对动脉硬化闭塞症行血管介入治疗。主髂动脉硬化闭塞症行血管内重建术可取得良好的中期通畅率和安全性,已成为动脉硬化闭塞症引起IC的标准治疗方法。经下肢血管重建术后,本例患者症状得到显著减轻,这进一步说明患者临床症状的主要责任病因是主髂动脉硬化闭塞症相关诊断。
通过文献检索,尚未见到这3种疾病同时存在的病例报道。临床中,以腰腿痛伴IC为主要症状的患者常常首诊于骨科门诊,主髂动脉硬化闭塞症及周围血管病变等病症易被误诊漏诊。本病例提醒骨科医师接诊腰椎间盘突出相对较轻而IC症状较重的患者,发现症状与影像学结果不完全相符的情况时,应警惕患者四肢血液循环状况,同时应注意患者的既往史、吸烟史及饮酒史;必要时应完善相关检查,可借助影像学辅助检查如脊柱X线、CT、MRI可显示神经根及脊髓受压的部位和程度,黄韧带肥厚,椎间盘突出等病变;脊髓血管造影 可明确脊髓血管病变;血管超声、CTA、MRA或DSA等检查可明确血管病变的部位和程度。
可明确脊髓血管病变;血管超声、CTA、MRA或DSA等检查可明确血管病变的部位和程度。
当3种疾病同时存在时,腰椎间盘突出压迫神经根可引起下肢疼痛、麻木等症状,而主髂动脉硬化闭塞症导致的下肢缺血又可加重神经病变和疼痛症状。周围神经血管病变则进一步影响下肢的感觉和运动功能,长期的周围神经血管损害,会引起糖尿病足 溃疡等严重并发症。然而,高血糖
溃疡等严重并发症。然而,高血糖 和血脂异常
和血脂异常 是糖尿病患者周围神经病变的主要发病机理,并且血糖控制不佳显著增加围术期及术后并发症的发生风险,如术后感染、伤口愈合不良等。下肢动脉闭塞及周围神经血管病变造成下肢远端的供血障碍,可能引起肢体远端坏死。因此,应首先考虑治疗动脉硬化闭塞症,改善患者临床症状,同时根据腰椎疾病严重程度选择保守或手术治疗。如需腰椎手术,建议待下肢血液循环恢复后择期手术。另外,血管成形术治疗后,糖尿病患者的长期临床成功率和生活质量仍然不如非糖尿病患者。因此,规范的术后抗炎治疗和血糖控制对于长期疗效至关重要。
是糖尿病患者周围神经病变的主要发病机理,并且血糖控制不佳显著增加围术期及术后并发症的发生风险,如术后感染、伤口愈合不良等。下肢动脉闭塞及周围神经血管病变造成下肢远端的供血障碍,可能引起肢体远端坏死。因此,应首先考虑治疗动脉硬化闭塞症,改善患者临床症状,同时根据腰椎疾病严重程度选择保守或手术治疗。如需腰椎手术,建议待下肢血液循环恢复后择期手术。另外,血管成形术治疗后,糖尿病患者的长期临床成功率和生活质量仍然不如非糖尿病患者。因此,规范的术后抗炎治疗和血糖控制对于长期疗效至关重要。
综上所述,本例患者同时患有腰椎间盘突出症、主髂动脉硬化闭塞症及周围神经血管病变,3种病症同时存在的情况临床上较为少见,容易漏诊,增加患者的痛苦和治疗难度。骨科医师不可将诊疗思维局限于腰椎间盘突出症及腰管狭窄症等骨科病症,要考虑神经内科、血管外科、内分泌科等多学科疾病可能性,准确鉴别出IC的责任病因,才能更准确地把握患者病情。
来源:中国骨与关节杂志2025年10月第14卷第10期
