
鱼刺致麦克尔憩室穿孔1例并文献复习
作者:劳利昌,游建等,江汉大学医学部,武汉市第四医院肝胆胰外科
麦克尔憩室 (Meckel's diverticulum,MD)是消化系统中最常见的先天性畸形之一,由胚胎时期卵黄管未完全退化所致。它是一种真性憩室,通常位于回肠末端,表现为一段小肠外壁向外突出的囊袋状结构,德国解剖学家Meckel于1809年首次描述了这一结构[1]。由于MD在临床上通常无症状,尤其是在成人中,因此往往是在因其他原因进行剖腹探查
(Meckel's diverticulum,MD)是消化系统中最常见的先天性畸形之一,由胚胎时期卵黄管未完全退化所致。它是一种真性憩室,通常位于回肠末端,表现为一段小肠外壁向外突出的囊袋状结构,德国解剖学家Meckel于1809年首次描述了这一结构[1]。由于MD在临床上通常无症状,尤其是在成人中,因此往往是在因其他原因进行剖腹探查 时偶然发现的。在影像学检查中偶然发现的情况则更为少见[2]。然而,MD也可能引发危及生命的并发症,如肠梗阻
时偶然发现的。在影像学检查中偶然发现的情况则更为少见[2]。然而,MD也可能引发危及生命的并发症,如肠梗阻 、出血、炎症和穿孔。在儿童中,出血是主要的危及生命的并发症,而在成人中,肠梗阻更为常见[3]。然而,MD的诊断常被忽视。鱼刺导致的MD穿孔更是罕见,本研究报告武汉市第四医院收治的1例59岁男性鱼刺导致的MD穿孔病例,并进行文献复习,旨在提高对该疾病的认识。
、出血、炎症和穿孔。在儿童中,出血是主要的危及生命的并发症,而在成人中,肠梗阻更为常见[3]。然而,MD的诊断常被忽视。鱼刺导致的MD穿孔更是罕见,本研究报告武汉市第四医院收治的1例59岁男性鱼刺导致的MD穿孔病例,并进行文献复习,旨在提高对该疾病的认识。
1病例资料
患者,男,59岁,因“右下腹疼痛1天”于2024年7月18日15时56分入院。入院查体:体温:36.1℃,脉搏 :85次/min,呼吸:22次/min,血压:122/83 mmHg;腹平坦
:85次/min,呼吸:22次/min,血压:122/83 mmHg;腹平坦 ,未见腹壁静脉曲张
,未见腹壁静脉曲张 ,未见胃肠型和蠕动波
,未见胃肠型和蠕动波 ,腹软,全腹未触及肿块,肝脾肋下未触及,莫氏征-,肝脾叩击痛-,右下腹压痛+、反跳痛-,双肾区无叩击痛,腹部移动性独音-,肠鸣音
,腹软,全腹未触及肿块,肝脾肋下未触及,莫氏征-,肝脾叩击痛-,右下腹压痛+、反跳痛-,双肾区无叩击痛,腹部移动性独音-,肠鸣音 存在。患者既往体健,无高血压
存在。患者既往体健,无高血压 、糖尿病
、糖尿病 、心脏病
、心脏病 等病史,无腹部手术史。入院门诊资料:血常规
等病史,无腹部手术史。入院门诊资料:血常规 :白细胞计数13.9×109/L,中性粒细胞百分数78.9%;淀粉酶
:白细胞计数13.9×109/L,中性粒细胞百分数78.9%;淀粉酶 正常;腹部超声示:回盲部部分肠管壁增厚,回声减低,见一内径约0.71 cm的腊肠样回声,壁稍厚,欠光整(考虑为急性阑尾炎
正常;腹部超声示:回盲部部分肠管壁增厚,回声减低,见一内径约0.71 cm的腊肠样回声,壁稍厚,欠光整(考虑为急性阑尾炎 );腹部立位平片未见游离气体。入院后完善相关检查,降钙素
);腹部立位平片未见游离气体。入院后完善相关检查,降钙素 原升高(0.06 ng/mL),总胆红素升高(31.6μmol/L);腹部CT
原升高(0.06 ng/mL),总胆红素升高(31.6μmol/L);腹部CT 发现回盲部周围脂肪间隙稍模糊,盆腔部分小肠见长条状致密影,考虑此为消化道异物(见图1)。追问患者病史,了解到患者1周前有食鱼史,不排除患者误食鱼刺后致消化道穿孔可能。经禁食、胃肠减压、补液、解痉等保守治疗后,患者腹痛持续加重。2024年7月19日早上与患者及家属沟通病情后,签署术前同意书决定急诊行腹腔镜
发现回盲部周围脂肪间隙稍模糊,盆腔部分小肠见长条状致密影,考虑此为消化道异物(见图1)。追问患者病史,了解到患者1周前有食鱼史,不排除患者误食鱼刺后致消化道穿孔可能。经禁食、胃肠减压、补液、解痉等保守治疗后,患者腹痛持续加重。2024年7月19日早上与患者及家属沟通病情后,签署术前同意书决定急诊行腹腔镜 腹腔探查。术中在盆腔见网膜与腹部小肠粘连,小肠憩室异物穿出,肠壁广泛炎性改变,伴脓苔附着(见图2A),盆腔及结肠旁沟可见淡黄色浑浊液体。遂决定转剖腹继续探查,术中未见阑尾异常,距离回盲瓣约80 cm处小肠对系膜缘可见大小约2 cm×3 cm囊袋样憩室,憩室壁见长约2 cm鱼刺穿出(见图2B),术中确诊为鱼刺致麦克尔憩室穿孔。取脓苔送培养加药敏试验
腹腔探查。术中在盆腔见网膜与腹部小肠粘连,小肠憩室异物穿出,肠壁广泛炎性改变,伴脓苔附着(见图2A),盆腔及结肠旁沟可见淡黄色浑浊液体。遂决定转剖腹继续探查,术中未见阑尾异常,距离回盲瓣约80 cm处小肠对系膜缘可见大小约2 cm×3 cm囊袋样憩室,憩室壁见长约2 cm鱼刺穿出(见图2B),术中确诊为鱼刺致麦克尔憩室穿孔。取脓苔送培养加药敏试验 ,并决定行浅“V”形憩室切除术(见图2C),然后行间断缝合肠管(见图2D),留置腹腔引流管
,并决定行浅“V”形憩室切除术(见图2C),然后行间断缝合肠管(见图2D),留置腹腔引流管 。患者术后当晚发热
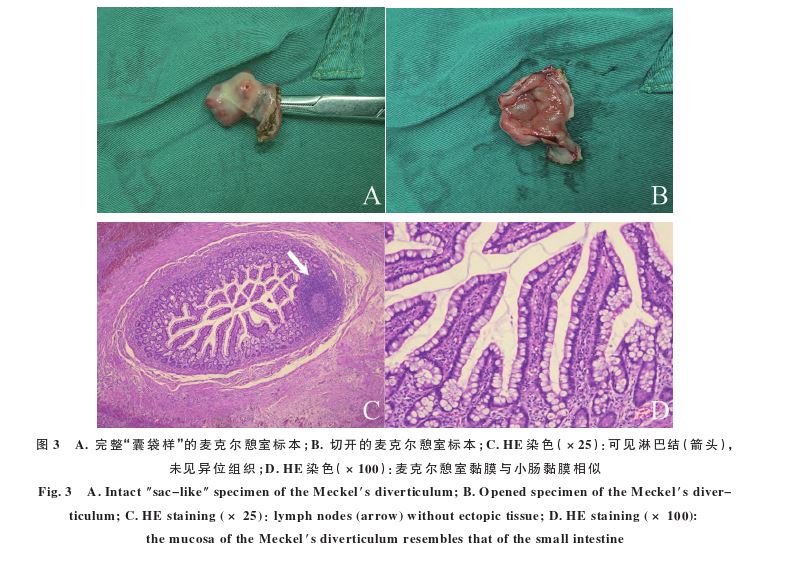
。患者术后当晚发热 38.0℃,对症处理后次日体温恢复正常。脓苔培养出大肠埃希菌,病理结果回报:憩室内见小肠绒毛,未见胃、胰腺等异位组织,符合麦克尔憩室改变(见图3)。经行禁食、补液、敏感抗生素抗感染等对症治疗8 d后,患者痊愈出院。术后1个月随访,患者无腹部症状及手术并发症。
38.0℃,对症处理后次日体温恢复正常。脓苔培养出大肠埃希菌,病理结果回报:憩室内见小肠绒毛,未见胃、胰腺等异位组织,符合麦克尔憩室改变(见图3)。经行禁食、补液、敏感抗生素抗感染等对症治疗8 d后,患者痊愈出院。术后1个月随访,患者无腹部症状及手术并发症。
2讨论
麦克尔憩室是回肠末端先天性憩室,位于距回盲瓣7~200 cm处。尽管未得到证实,描述MD一般特征的“2法则”似乎已成为了共识,即存在于2%的人群中;距离回盲瓣2英尺(约61cm);长2英寸(约5 cm)长;有2种常见异位组织(胃组织、胰腺组织);最常见的发病年龄小于2MD临床症状表现多样、缺乏特异性,常以其并发症就诊[4]。由于覆盖卵黄管的细胞具有多能干细胞性,因此卵黄管内常含有异位组织。这些异位组织包括胃黏膜组织、胰腺组织,以及更罕见的肝胆组织、十二指肠组织、结肠组织、子宫内膜组织或布伦纳腺[3]。由于异位组织的存在,可引发出血、炎症、穿孔等并发症。MD可引起肠梗阻,可通过肠套叠、肠扭转、腹壁疝嵌顿、消化道异物、肿瘤等机制发生。并发症的表现因年龄而异,儿童常以出血为主要表现,而成人则可能出现肠梗阻或急性炎症。而本案例是以鱼刺导致MD穿孔,在临床上极为罕见。MD由于“囊袋样”结构的存在,成为消化道内容物的易聚集点,这可导致细菌过度生长而造成MD炎。本案例MD穿孔可能是尖锐的鱼刺陷入“囊袋样”结构,增加了憩室出现并发症的机会,加上小肠蠕动促进了MD穿孔的发生。
尽管诊断技术不断进步,但MD的术前诊断仍是一个重大挑战。憩室偶尔会在影像学检查中被意外发现,或者在因其他原因进行剖腹手术时发现[3]。腹部平片 对术前诊断帮助有限,如果肠梗阻者症状典型可显示肠梗阻的典型表现,扩张的憩室可能呈现为右髂窝或腹中部的气体充盈影像。超声检查虽然可能显示憩室充液管状影、肠套叠、肠壁增厚、憩室壁肿胀或盆腔脓肿
对术前诊断帮助有限,如果肠梗阻者症状典型可显示肠梗阻的典型表现,扩张的憩室可能呈现为右髂窝或腹中部的气体充盈影像。超声检查虽然可能显示憩室充液管状影、肠套叠、肠壁增厚、憩室壁肿胀或盆腔脓肿 ,但特异性较低[5-6]。对无并发症患者,CT难以区分MD和正常小肠,而出现并发症者,如伴随炎症时可出现憩室壁增厚、水肿
,但特异性较低[5-6]。对无并发症患者,CT难以区分MD和正常小肠,而出现并发症者,如伴随炎症时可出现憩室壁增厚、水肿 周围系膜脂肪浸润;有研究[7]发现,多层螺旋CT表现异位组织与憩室壁结节及强化程度存在相关性,具有一定特异性,但研究人群主要为成人,仍需进一步深入研究。MD由肠系膜上动脉的分支供血,出血时肠系膜上动脉的造影具有一定的诊断价值。放射性核素锝99m放射性同位素扫描是考虑MD常用的非侵入性诊断工具,尤其适用于胃肠道出血患者,且无需全身麻醉,该方法能够集中显示异位胃黏膜,在儿童中的敏感性和特异性分别为85%和95%;然而,在成人中的表现较差,其敏感性和阳性预测值仅为60%,阴性预测值为75%[8]。此外,随着近年来胶囊内镜、双气囊小肠镜
周围系膜脂肪浸润;有研究[7]发现,多层螺旋CT表现异位组织与憩室壁结节及强化程度存在相关性,具有一定特异性,但研究人群主要为成人,仍需进一步深入研究。MD由肠系膜上动脉的分支供血,出血时肠系膜上动脉的造影具有一定的诊断价值。放射性核素锝99m放射性同位素扫描是考虑MD常用的非侵入性诊断工具,尤其适用于胃肠道出血患者,且无需全身麻醉,该方法能够集中显示异位胃黏膜,在儿童中的敏感性和特异性分别为85%和95%;然而,在成人中的表现较差,其敏感性和阳性预测值仅为60%,阴性预测值为75%[8]。此外,随着近年来胶囊内镜、双气囊小肠镜 及磁共振肠造影技术的发展,为MD的发现提供了更多可能性[3,9]。总体而言,这些辅助检查并不十分可靠[2],腹腔镜探查或剖腹探查才是确诊的重要方法[2]。
及磁共振肠造影技术的发展,为MD的发现提供了更多可能性[3,9]。总体而言,这些辅助检查并不十分可靠[2],腹腔镜探查或剖腹探查才是确诊的重要方法[2]。
目前报道MD穿孔有自发性穿孔、异物导致的穿孔及暴力导致的穿孔[10-13]。MD穿孔的诊断对临床医生来说仍是困难的,MD的临床表现常与其他腹部疾病(急腹症)混淆,尤其是急性阑尾炎。MD穿孔伴随的炎症的病理过程与急性阑尾炎相似,均可表现为发热、右下腹痛和腹膜刺激征,极易误诊[4]。此外,影像学难以鉴别,不典型患者腹部可无游离气体,并且穿孔病变MD可被网膜包裹、形成包裹性积液、继发腹膜炎 及腹腔积脓等,与急性阑尾炎的腹部超声及CT征象
及腹腔积脓等,与急性阑尾炎的腹部超声及CT征象
难以区别。即使是异物导致的穿孔,也不易诊断。本案例患者以急腹症入院,临床症状和体征与急性阑尾炎相似,炎症指标升高且无特异性,超声考虑为急性阑尾炎,这些证据极易推测诊断为
急性阑尾炎。幸运的是,腹部CT发现的小肠见长条状致密影引起医生的注意,但也不能确定这致密影位于MD或伴穿孔(无游离气体),最终依赖腹腔探查才确诊。
无症状MD的管理仍存在争议。根据梅奥诊所对1950年至2002年期间患者的回顾研究,一般不建议对无症状MD进行预防性切除,但以下情况需切除:患者为50岁以下男性,且MD长度超过2 cm或含有异位组织。然而,Merayo-Álvarez等[12]和Żyluk[14]的研究提出,考虑到6.4%的MD患者可能发展为并发症,建议对80岁以下的所有患者进行预防性切除。
相比之下,对于有症状的MD,普遍达成一致意见,即应进行手术治疗。常见有单纯憩室切
除术和节段性肠切除术两种手术方案,两者皆可进行一期肠吻合术。单纯憩室切除术是首选方法,该术式创伤相对小,只要能够确保完全切除憩室或穿孔远离憩室基底部即可,该术式可以通过楔形切除或使用线性切割器完成。而节段性肠切除术适用于以下情况:出血、憩室炎、靠近基底的穿孔、肿瘤,以及基底较宽的MD,或楔形切除可能导致腔内狭窄的病例。可选择的手术方式包括腹腔镜手术和开腹手术,相比开腹手术,腹腔镜手术具有创伤小、恢复快、并发症少、恢复进食时间短等优势[15],因此可作首选,如腹腔镜手术难以完成可中转剖腹手术。不管如何选择手术,都需要注意以下要点:①保持肠腔通畅,避免术后肠腔狭窄而造成医源性肠梗阻。②确保切除所有异位黏膜及可能存在的黏膜溃疡部位,避免症状复发[1,8]。③保证肠道血供良好。此外,手术治疗方案需根据患者病情及当地医疗水平行个体化选择。
值得注意的是,有部分手术医生将穿孔的MD和未病变的阑尾一并切除[11-12],而本案例未切除阑尾且术后未见阑尾发炎。有学者认为,阑尾炎的终生风险约为7%,但目前的实践并未建议基于阑尾炎的终生风险预防性地切除所有正常的阑尾[2]。一项大型回顾性研究[16]纳入7 927例阑尾切除术患者,共发现233例MD(占比2.9%);其中,80.7%(n=188)的MD被切除,而19.3%(n=45)的MD未被处理;在被切除的MD中,有12.2%(n=23)发现了异位组织;术后并发症发生率在MD被切除的患者(9.5%;n=18)和未被切除的患者(17.7%;n=8)之间无显著差异;但在后者组别中,阑尾炎更常呈现为严重类型(坏疽性或穿孔性);在18例未切除MD的患者中,平均随访时间为(14.1±5.8)年,未观察到与未切除MD相关的并发症。该研究认为,如果在阑尾切除术过程中发现MD,应采取个体化处理策略,并未提出确切建议。而在切除MD
手术中,是否需要“预防性”切除未病变的阑尾尚无确切数据论证,需要进一步研究与探讨。
总之,MD术前诊断较为困难,不管是鱼刺导致的并发症还是其他原因导致的并发症,临床上均容易误诊,需引起临床医生注意与鉴别。无症状MD是否需要手术仍存争议,有症状MD需行个体化手术治疗。
参考文献略。
来源:劳利昌,游建.鱼刺致麦克尔憩室穿孔1例并文献复习[J].江汉大学学报(自然科学版),2025,53(06):68-73.
