
腹腔异位妊娠邻肠壁着床1例
作者:郭海宁, 王成芳, 卢明东, 黄颖鹏 等,温州医科大学第二临床医学院,温州医科大学附属第二医院超声影像科,温州医科大学附属第二医院胃肠外科
等,温州医科大学第二临床医学院,温州医科大学附属第二医院超声影像科,温州医科大学附属第二医院胃肠外科
异位妊娠 (ectopic pregnancy,EP)以输卵管妊娠最多见,影像学表现典型,而腹腔异位妊娠(abdominal pregnancy, AP)罕见,且临床表现隐匿,难与其他常见急腹症相鉴别,临床医师应提高腹腔镜
(ectopic pregnancy,EP)以输卵管妊娠最多见,影像学表现典型,而腹腔异位妊娠(abdominal pregnancy, AP)罕见,且临床表现隐匿,难与其他常见急腹症相鉴别,临床医师应提高腹腔镜 探查和常规β-HCG检测对高危妊娠史患者的鉴别诊断意识。笔者报告了温州医科大学附属第二医院1例早期AP肠系膜着床伴妊娠囊破裂出血的病例,结合相关文献,分析探讨该病的临床特点及诊治方式。
探查和常规β-HCG检测对高危妊娠史患者的鉴别诊断意识。笔者报告了温州医科大学附属第二医院1例早期AP肠系膜着床伴妊娠囊破裂出血的病例,结合相关文献,分析探讨该病的临床特点及诊治方式。
1 病例资料
1.1 一般资料
患者,女,43岁。因“腹痛1周,加重1 d”于2023年5月25日13时32分入院。1周前,患者无明显诱因下出现阵发性腹痛,较剧,难忍,伴阴道出血,诉经期如常,同经量,末次月经为2023年5月18日,无恶心呕吐 ,无肛门停止排气排便,无发热
,无肛门停止排气排便,无发热 畏寒等不适。其间于外院就诊行抗感染治疗,效果不佳。1 d前患者腹痛加重,无其他不适。患者既往育有4子(G4P4,3-1-0-4),3年前因盆腔粘连行宫腔镜
畏寒等不适。其间于外院就诊行抗感染治疗,效果不佳。1 d前患者腹痛加重,无其他不适。患者既往育有4子(G4P4,3-1-0-4),3年前因盆腔粘连行宫腔镜 下腹盆腔粘连松解术。门诊拟“腹腔肿物,腹腔积液,肾结石
下腹盆腔粘连松解术。门诊拟“腹腔肿物,腹腔积液,肾结石 ,轻度贫血
,轻度贫血 ”收住入院。
”收住入院。
1.2 检查诊断
入院查体:全腹平软,无压痛、反跳痛,肝脾肋下未及,全腹未触及明显肿块。移动性浊音 (-),肠鸣音
(-),肠鸣音 3次/min。辅助检查(2023-05-25):血常规
3次/min。辅助检查(2023-05-25):血常规 :WBC计数7.96×109/L;Hb 118 g/L;RBC计数3.91×1012/L,PLT 计数266×109/L。凝血功能:PT 12.90 s,APTT 34.20 s,INR 0.99。血生化:ALT 10 U/L,AST 16 U/L,总蛋白75.1 g/L,总胆红素15.7 μmol/L,尿素
:WBC计数7.96×109/L;Hb 118 g/L;RBC计数3.91×1012/L,PLT 计数266×109/L。凝血功能:PT 12.90 s,APTT 34.20 s,INR 0.99。血生化:ALT 10 U/L,AST 16 U/L,总蛋白75.1 g/L,总胆红素15.7 μmol/L,尿素 3.87 mmol/L,Cr 49.3 μmol/L,钠143.2 mmol/L,氯105.5 mmol/L。尿常规
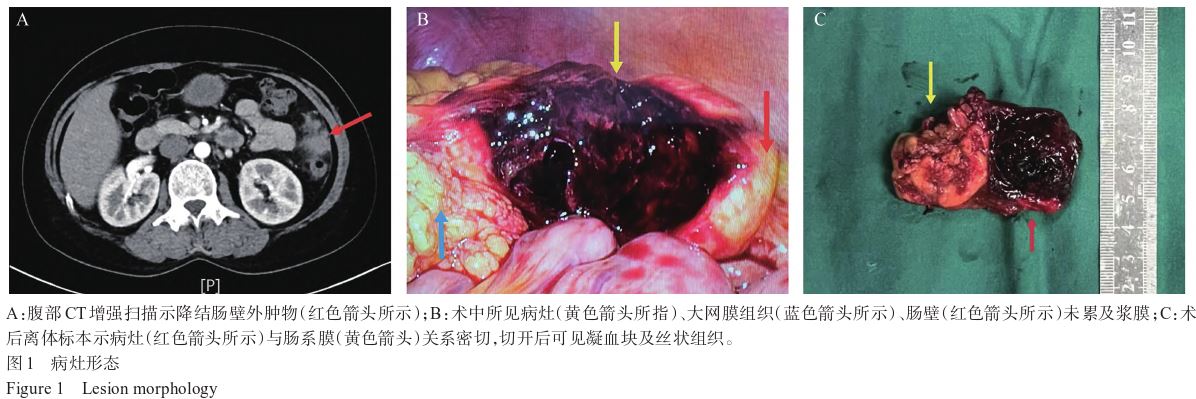
3.87 mmol/L,Cr 49.3 μmol/L,钠143.2 mmol/L,氯105.5 mmol/L。尿常规 :色淡黄,质清,红细胞数23.00/μL,尿潜血弱阳性(±),比重1.040。查腹部B超示:盆腔积液。腹盆部CT示:盆腔高密度影,考虑积血可能;左侧腹腔占位;右肾多发结石。腹部增强CT示(图1A):腹腔左侧肿块伴周围多发小淋巴结及渗出改变,伴周围脂肪渗出样改变,可疑肠系膜来源,累及肠壁可能;胃肠镜示:慢性胃炎
:色淡黄,质清,红细胞数23.00/μL,尿潜血弱阳性(±),比重1.040。查腹部B超示:盆腔积液。腹盆部CT示:盆腔高密度影,考虑积血可能;左侧腹腔占位;右肾多发结石。腹部增强CT示(图1A):腹腔左侧肿块伴周围多发小淋巴结及渗出改变,伴周围脂肪渗出样改变,可疑肠系膜来源,累及肠壁可能;胃肠镜示:慢性胃炎 ,其余无殊。
,其余无殊。
1.3 治疗方法及结果
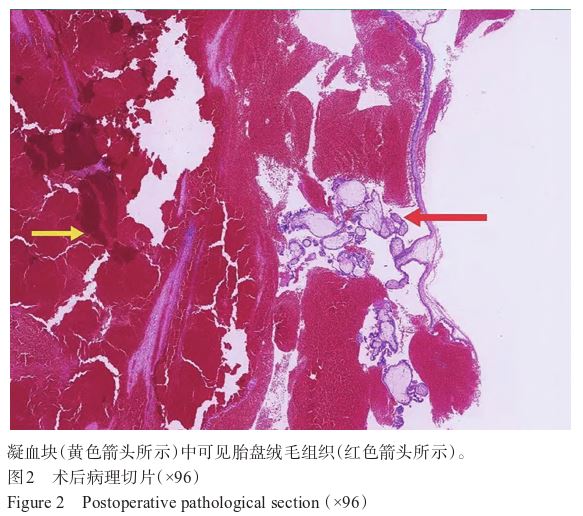
入院后完善相关检查,于2023年5月27日12∶00行腹腔镜探查术+腹腔肿物切除术,术中所见(图1B):左上腹腔一大小约3 cm×4 cm的暗红色肿物,边界不清,质地中等,表面血管丰富并伴有少量渗血,局部被包裹,嵌入肠系膜,与降结肠肠壁粘连稍致密,致肠壁凹陷,呈“着床”样改变,肠壁浆膜完整无穿孔。术中诊断:降结肠系膜肿物,AP肠系膜着床可能。遂予肿块及部分肠系膜切除,离体后部分切开肿块标本可见富含血凝块及丝状组织(图1C),考虑EP肠系膜着床可能。术后病理回报:腹腔肿块纤维结缔组织内见凝血块,凝血块内见绒毛组织(图2),证实诊断。术后当日补测β-人绒毛膜促性腺激素(beta-human chorionic gonadotropin,β-HCG):18.9 mIU/mL(参考值0~5 mIU/mL),提示妊娠状态,术后4 d复查妇科超声、腹部超声,未及腹腔、盆腔积液,予出院,门诊随访观察,β-HCG回降至正常范围,康复佳。
2 讨论
EP以输卵管妊娠最多见,影像学表现典型,而AP罕见,多数患者因腹痛表现就医,难与其他常见急腹症相鉴别,此时往往已伴有腹腔内出血,且就诊时患者对“异常阴道出血”与“末次月经”的表述不当,加之普外科医师容易忽视对行经如常的育龄期女性患者进行β-HCG筛查,极易导致误诊或延误诊断,一旦病情发展,将有导致器官穿孔和腹腔大出血的风险,据统计,AP导致的孕产妇死亡率高达10%[ 1],是正常妊娠意外死亡率的89.9倍[2]。临床医师应提高常规β-HCG筛查和腹腔镜探查和对高危妊娠史患者的鉴别诊断意识。此例为肠系膜着床伴妊娠囊破裂出血的案例,以下对该病的诊治进行探讨。
β-HCG是目前诊断早孕,评估妊娠状态最灵敏的方法,经阴道超声 (transvaginal ultrasonography,TVUS)是诊断EP的首选影像学方法,通常可在子宫内及双侧附件区发现孕囊声像,并随孕期推进观察到孕囊胚胎的生命活动[3]。联合β-HCG监测与TVUS检查基本可以确定EP诊断。由于AP受精卵着床部位特殊,临床表现不典型,对于育龄期女性尤其高危妊娠史患者,症状上满足停经、腹痛、阴道异常流血其中之一,β-HCG提示异常者,当TVUS未在子宫内及双侧附件区发现孕囊声像时,应考虑特殊部位EP的可能。联合腹部超声、CT检查
(transvaginal ultrasonography,TVUS)是诊断EP的首选影像学方法,通常可在子宫内及双侧附件区发现孕囊声像,并随孕期推进观察到孕囊胚胎的生命活动[3]。联合β-HCG监测与TVUS检查基本可以确定EP诊断。由于AP受精卵着床部位特殊,临床表现不典型,对于育龄期女性尤其高危妊娠史患者,症状上满足停经、腹痛、阴道异常流血其中之一,β-HCG提示异常者,当TVUS未在子宫内及双侧附件区发现孕囊声像时,应考虑特殊部位EP的可能。联合腹部超声、CT检查 ,可排查常见的普外科急腹症,进一步明确诊断[4]。然而,由于受腹腔脏器和腹壁脂肪等结构影响,腹部B超对早期孕囊声像不易检出[5],增强CT有助于明确肿物的结构组成,且对腹盆腔积血、积液有较好的鉴别价值,但难以区分血供丰富的肿瘤、被大网膜包裹的炎性病灶和异位妊娠孕囊。对于来源不明的“腹腔肿物”,腹腔镜探查既是确诊手段又是治疗的最佳方法。本例患者孕囊着床与肠壁和肠系膜关系密切,血液供应主要来源于大网膜。研究表明,肠系膜间皮处于干细胞生态位,具有转化能力,可延续至肠壁外表面参与浆膜的构成,并参与腹腔组织修复[6],大网膜丰富的血供来源、淋巴引流和生物膜体系可形成天然的胎盘屏障,为受精卵提供良好的着床条件[7]。
,可排查常见的普外科急腹症,进一步明确诊断[4]。然而,由于受腹腔脏器和腹壁脂肪等结构影响,腹部B超对早期孕囊声像不易检出[5],增强CT有助于明确肿物的结构组成,且对腹盆腔积血、积液有较好的鉴别价值,但难以区分血供丰富的肿瘤、被大网膜包裹的炎性病灶和异位妊娠孕囊。对于来源不明的“腹腔肿物”,腹腔镜探查既是确诊手段又是治疗的最佳方法。本例患者孕囊着床与肠壁和肠系膜关系密切,血液供应主要来源于大网膜。研究表明,肠系膜间皮处于干细胞生态位,具有转化能力,可延续至肠壁外表面参与浆膜的构成,并参与腹腔组织修复[6],大网膜丰富的血供来源、淋巴引流和生物膜体系可形成天然的胎盘屏障,为受精卵提供良好的着床条件[7]。
目前手术彻底切除胚胎组织仍然是EP治疗的主要方法。此外,小剂量甲氨蝶呤 局部注射联合腹腔镜开窗取胚术在近年获得一定推广,其手术创伤小,术后并发症少,β-HCG水平下降更显著,且可以提高再次正常妊娠率[8]。
局部注射联合腹腔镜开窗取胚术在近年获得一定推广,其手术创伤小,术后并发症少,β-HCG水平下降更显著,且可以提高再次正常妊娠率[8]。
综上所述,当接诊急腹症的育龄期女性患者,不应遗漏EP可能,尤其合并高危妊娠史者。血β-HCG筛查有助于明确妊娠状态,对TVUS检查为阴性的急腹症孕妇应高度警惕AP,并进一步行增强CT辅助定位诊断。本例患者发病时因无停经史,临床症状不典型,忽略了EP可能,未早期排除妊娠状态,但影像学提示降结肠壁肿物及盆腔积血,经及时腹腔镜探查及腹腔肿物切除后确诊早期原发性AP,避免了延误诊断的严重后果。
参考文献略。
来源:郭海宁,王成芳,卢明东,等.腹腔异位妊娠邻肠壁着床1例[J].温州医科大学学报,2026,56(02):167-168+177.
