
围产期淋巴细胞性垂体炎致部分性中枢性尿崩症1例并文献复习
作者:隋 颖,赵明 瑜等,烟台市烟台山医院
瑜等,烟台市烟台山医院
1 病例简介
患者,女,30岁,因“停经37+6周,阴道流液1+h冶于2025年7月11日收入院。既往史:否认高血压 、糖尿病
、糖尿病 等慢性病史,无手术及外伤史,无吸烟饮酒史,无食物药物过敏
等慢性病史,无手术及外伤史,无吸烟饮酒史,无食物药物过敏 史。个人史、家族史无特殊。患者因“急性胎心型胎儿宫内窘迫冶于2025年7月11日行剖宫产术,分娩
史。个人史、家族史无特殊。患者因“急性胎心型胎儿宫内窘迫冶于2025年7月11日行剖宫产术,分娩 一女婴,术后恢复平稳。2025年7月14日(术后第3天),患者离床活动时突发剧烈跳动性头痛
一女婴,术后恢复平稳。2025年7月14日(术后第3天),患者离床活动时突发剧烈跳动性头痛 ,伴胸闷、憋气。测血压198/106mmHg,心率80次/min,血糖5.3mmol/L。给予“心痛定冶10mg舌下含化、低流量吸氧、心电监护,并急查血常规
,伴胸闷、憋气。测血压198/106mmHg,心率80次/min,血糖5.3mmol/L。给予“心痛定冶10mg舌下含化、低流量吸氧、心电监护,并急查血常规 、凝血常规、肝肾功、前脑利钠肽、电解质离子、尿常规
、凝血常规、肝肾功、前脑利钠肽、电解质离子、尿常规 。18:00血压181/90mmHg,心率74次/min,给予硫酸镁
。18:00血压181/90mmHg,心率74次/min,给予硫酸镁 15mg静滴及安定5mg口服。18:10因症状未缓解,予留置导尿,引流出淡黄色尿液1500mL后,血压逐渐降至正常范围(18:30血压124/73mmHg)。急诊检验结果:K+3.22mmol/L,Na+141.65mmol/L,CL-108.27mmol/L。病情发生后40min内血压最高达210/110mmHg,经对症治疗后平稳。4h内尿量
15mg静滴及安定5mg口服。18:10因症状未缓解,予留置导尿,引流出淡黄色尿液1500mL后,血压逐渐降至正常范围(18:30血压124/73mmHg)。急诊检验结果:K+3.22mmol/L,Na+141.65mmol/L,CL-108.27mmol/L。病情发生后40min内血压最高达210/110mmHg,经对症治疗后平稳。4h内尿量 约3700mL,考虑“尿崩症
约3700mL,考虑“尿崩症 冶可能。经内分泌科会诊,完善相关检查:抗核抗体、抗ENA抗体
冶可能。经内分泌科会诊,完善相关检查:抗核抗体、抗ENA抗体 、体液免疫系列、血甲氧基肾上腺素、甲氧基去甲肾上腺素
、体液免疫系列、血甲氧基肾上腺素、甲氧基去甲肾上腺素 均未见明显异常;内分泌相关检查,如促肾上腺皮质激素
均未见明显异常;内分泌相关检查,如促肾上腺皮质激素 、皮质醇、醛固酮测定、直接肾素、醛固酮/肾素、生长激素
、皮质醇、醛固酮测定、直接肾素、醛固酮/肾素、生长激素 测定、促黄体生成素、卵泡刺激素、雌二醇
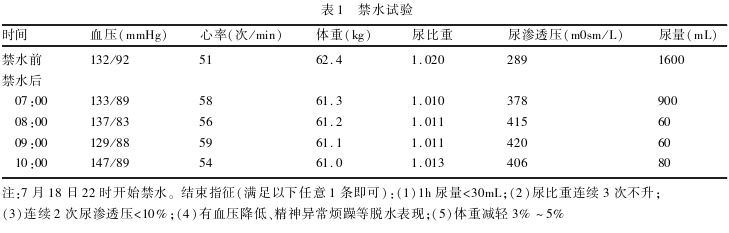
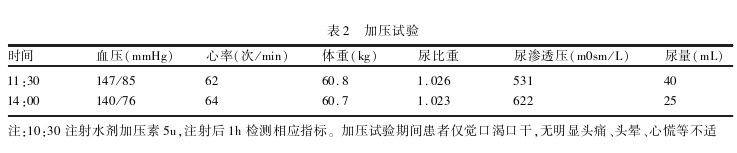
测定、促黄体生成素、卵泡刺激素、雌二醇 、泌乳素、孕酮、甲功三项均为正常水平。禁水加压试验结果(表1、2)支持中枢性尿崩症诊断。眼科检查
、泌乳素、孕酮、甲功三项均为正常水平。禁水加压试验结果(表1、2)支持中枢性尿崩症诊断。眼科检查 未见异常。
未见异常。
自2025年7月14日急性事件后,患者头痛、头晕等异常症状未再发生,血压维持于110~123/69~77mmHg正常范围内,24h尿量逐渐减少至约1300mL/d,但尿渗透压 仍偏低。24h动态血压监测结果正常。垂体增强MRI提示:垂体饱满,中央呈丘状膨隆,高度约10mm,信号均匀强化;垂体柄居中,局部见小结节状T1、T2等信号灶,边界清,增强扫描明显均匀强化。垂体周围结构未见明显异常;蝶鞍无扩大,鞍底无破坏。诊断考虑:淋巴细胞性垂体炎。
仍偏低。24h动态血压监测结果正常。垂体增强MRI提示:垂体饱满,中央呈丘状膨隆,高度约10mm,信号均匀强化;垂体柄居中,局部见小结节状T1、T2等信号灶,边界清,增强扫描明显均匀强化。垂体周围结构未见明显异常;蝶鞍无扩大,鞍底无破坏。诊断考虑:淋巴细胞性垂体炎。
患者禁水后尿量及体重均下降,尿比重及尿渗透压均轻度升高,注射加压素后尿量进一步减少,尿比重继续升高(>1.020),尿渗透压较前上升44%(9%~50%)。经综合评估后诊断:(1)部分性中枢性尿崩症;(2)淋巴细胞性垂体炎;(3)剖宫产术后。给予去氨加压素 3.56滋g皮下注射,患者尿量明显减少。于2025年7月22日出院。出院后1、2、3月后进行院外随访,患者血压维持在115~128/70~82mmHg,无口渴、头痛、头晕,尿量及饮水量明显减少,目前每日尿量为1~1.5L,电解质及垂体MRI未复查。
3.56滋g皮下注射,患者尿量明显减少。于2025年7月22日出院。出院后1、2、3月后进行院外随访,患者血压维持在115~128/70~82mmHg,无口渴、头痛、头晕,尿量及饮水量明显减少,目前每日尿量为1~1.5L,电解质及垂体MRI未复查。
2 讨论
尿崩症(diabetes insipidus,DI)是由于抗利尿激素 (anti鄄diuretic hormone,ADH)缺乏或肾脏对ADH不敏感,导致肾小管重吸收水功能障碍的临床综合征。妊娠
(anti鄄diuretic hormone,ADH)缺乏或肾脏对ADH不敏感,导致肾小管重吸收水功能障碍的临床综合征。妊娠 合并尿崩症较罕见,可分为中枢性、肾性及短暂性尿崩症,主要表现为多尿、多饮、烦渴、低比重尿及低渗尿。妊娠合并尿崩症的发病率为1/30000[1],妊娠合并短暂性尿崩症更罕见,仅为4/100000[2]。
合并尿崩症较罕见,可分为中枢性、肾性及短暂性尿崩症,主要表现为多尿、多饮、烦渴、低比重尿及低渗尿。妊娠合并尿崩症的发病率为1/30000[1],妊娠合并短暂性尿崩症更罕见,仅为4/100000[2]。
ADH主要由下丘脑的视上核分泌,储存于神经垂体,有V1和V2两种受体。ADH通过V1受体收缩血管升高血压;通过V2受体调节肾远端小管及集合管对水的重吸收。ADH不足则导致水重吸收障碍,引起尿量增加和尿渗透压降低,最终导致尿崩症。中枢性尿崩症多因肿瘤、创伤性损伤、外科手术干预以及自身免疫性疾病导致下丘脑或垂体的结构损伤或功能障碍[3]。
垂体炎根据病因可分为原发性和继发性。原发性自身免疫性垂体炎 (primary autoimmune hypophysitis,PAH)的主要组织学亚型可分为淋巴细胞性垂体炎(lymphocytic hypophys鄄itis,LYH)、IgG4相关性垂体炎、肉芽肿性垂体炎以及黄瘤病性垂体炎等[4-6],其中LYH最常见,其流行病学、组织形态学和临床特征均提示自身免疫发病机制,因此临床一般将其等同于PAH。LYH多见于妊娠期及围产期女性,主要表现为头痛、视力
(primary autoimmune hypophysitis,PAH)的主要组织学亚型可分为淋巴细胞性垂体炎(lymphocytic hypophys鄄itis,LYH)、IgG4相关性垂体炎、肉芽肿性垂体炎以及黄瘤病性垂体炎等[4-6],其中LYH最常见,其流行病学、组织形态学和临床特征均提示自身免疫发病机制,因此临床一般将其等同于PAH。LYH多见于妊娠期及围产期女性,主要表现为头痛、视力 障碍、促肾上腺皮质激素(ACTH)缺乏及中枢性尿崩症[7-8]。其机制不明确,可能与以下因素有关:(1)妊娠期雌激素
障碍、促肾上腺皮质激素(ACTH)缺乏及中枢性尿崩症[7-8]。其机制不明确,可能与以下因素有关:(1)妊娠期雌激素 水平改变影响垂体血供;(2)垂体增大释放自身抗原增多[9];(3)胎盘和垂体抗原同源引发交叉反应[10];(4)产后母体免疫抑制状态解除,免疫系统“过度激活冶或“耐受失衡冶,将垂体组织视为异物攻击。病理活检是确诊淋巴细胞性垂体炎的“金标准冶,但为有创操作且风险较高。MRI是常用的无创诊断手段[8],特征性表现包括:垂体对称性增大并强化;垂体柄增粗无偏移;后期可出现“空蝶鞍冶。本例患者产后出现尿崩症症状,结合垂体MRI检查结果,考虑为LHY所致中枢性尿崩症,可能与产后免疫平衡重建有关,亦不排除妊娠期发生LYH而至产后才确诊。
水平改变影响垂体血供;(2)垂体增大释放自身抗原增多[9];(3)胎盘和垂体抗原同源引发交叉反应[10];(4)产后母体免疫抑制状态解除,免疫系统“过度激活冶或“耐受失衡冶,将垂体组织视为异物攻击。病理活检是确诊淋巴细胞性垂体炎的“金标准冶,但为有创操作且风险较高。MRI是常用的无创诊断手段[8],特征性表现包括:垂体对称性增大并强化;垂体柄增粗无偏移;后期可出现“空蝶鞍冶。本例患者产后出现尿崩症症状,结合垂体MRI检查结果,考虑为LHY所致中枢性尿崩症,可能与产后免疫平衡重建有关,亦不排除妊娠期发生LYH而至产后才确诊。
尿崩症的诊断主要依靠禁水加压试验。正常人群及精神性多饮患者禁水后,尿量减少,尿渗透压显著升高且大于血渗透压2倍以上(通常>800m0sm/kg),注射加压素后,尿渗透压无明显升高(增幅不超过9%),部分情况下甚至可能下降。完全性中枢性尿崩症禁水后,尿渗透压轻微上升,注射加压素后显著上升>50%;部分性中枢性尿崩症禁水后,尿渗透压可上升,注射加压素后上升9%~50%;肾性尿崩症禁水及注射加压素后,尿渗压与尿量均无变化。本例患者禁水后尿渗透压升高,加压素后上升44%,符合部分性中枢性尿崩症诊断。
尿崩症主要为病因治疗及对症治疗。LYH首选糖皮质激素 ,对于激素不敏感者可联用硫唑嘌呤
,对于激素不敏感者可联用硫唑嘌呤 等免疫抑制剂;出现占位性症状且免疫抑制剂治疗无效时,可考虑手术治疗。尿崩症对症治疗以减少尿量为主,常用药物包括鞣酸加压素
等免疫抑制剂;出现占位性症状且免疫抑制剂治疗无效时,可考虑手术治疗。尿崩症对症治疗以减少尿量为主,常用药物包括鞣酸加压素 (长效尿崩停)和1鄄脱氨鄄8鄄D鄄精氨酸
(长效尿崩停)和1鄄脱氨鄄8鄄D鄄精氨酸 加压素治疗(DDAVP)。治疗期间需监测患者尿量、体重、电解质、激素水平及血压,并定期复查颅脑MRI。研究表明,围产期尿崩症患者血液浓缩,血液黏稠度增加,可能增加高血压风险[1],故血压监测尤为重要。本例患者经去氨加压素液对症治疗后,尿量明显减少,血压稳定,无不适症状。
加压素治疗(DDAVP)。治疗期间需监测患者尿量、体重、电解质、激素水平及血压,并定期复查颅脑MRI。研究表明,围产期尿崩症患者血液浓缩,血液黏稠度增加,可能增加高血压风险[1],故血压监测尤为重要。本例患者经去氨加压素液对症治疗后,尿量明显减少,血压稳定,无不适症状。
综上所述,妊娠及围产期体内激素与免疫变化可能诱发自身免疫性垂体炎及尿崩症。患者出现多尿、头痛、视力障碍时,需与精神性烦渴、糖尿病等疾病进行鉴别,结合影像学与实验室检查,尽早明确诊断。对于确诊的妊娠合并尿崩症患者,积极对症对因治疗,监测血压,优化治疗方案,以改善患者预后与生活质量,并进一步完善临床诊疗方案。
参考文献略。
来源: 隋颖,赵明瑜.围产期淋巴细胞性垂体炎致部分性中枢性尿崩症1例并文献复习[J/OL].现代妇产科进展. https://doi.org/10.13283/j.cnki.xdfckjz.2026.05.030
