
子宫囊性腺肌病一例
作者:胡晓红,令菲菲,白耀俊,李红 丽等,兰州大学第一临床医学院,兰州大学第一医院妇产科,甘肃省妇科肿瘤
丽等,兰州大学第一临床医学院,兰州大学第一医院妇产科,甘肃省妇科肿瘤 临床医学研究中心
临床医学研究中心
子宫囊性腺肌病(cystic adenomyosis)是一种罕见类型的子宫腺肌病 ,其特征为子宫肌层内存在囊性结构,内衬子宫内膜组织,充满巧克力样积液。其病因及发病机制尚未完全明确,综合现有研究可归纳为先天性发育异常及后天获得性损伤:前者为胚胎期米勒管发育受损,残留组织在初潮后受雌激素
,其特征为子宫肌层内存在囊性结构,内衬子宫内膜组织,充满巧克力样积液。其病因及发病机制尚未完全明确,综合现有研究可归纳为先天性发育异常及后天获得性损伤:前者为胚胎期米勒管发育受损,残留组织在初潮后受雌激素 刺激,周期性出血形成囊腔;后者多有子宫手术操作史,导致子宫内膜碎片可能植入肌层,或损伤基底层,诱发囊腔形成[1]。子宫囊性腺肌病的临床表现具有显著异质性,临床上以进行性痛经和月经异常为核心。报告1例兰州大学第一医院(我院)收治的子宫囊性腺肌病病例,以期为临床诊治提供参考。
刺激,周期性出血形成囊腔;后者多有子宫手术操作史,导致子宫内膜碎片可能植入肌层,或损伤基底层,诱发囊腔形成[1]。子宫囊性腺肌病的临床表现具有显著异质性,临床上以进行性痛经和月经异常为核心。报告1例兰州大学第一医院(我院)收治的子宫囊性腺肌病病例,以期为临床诊治提供参考。
1病例报告
患者女,31岁,因间歇性下腹部疼痛3个月余,于2024年11月9日就诊于我院。患者已婚,未避孕未孕3年,平素月经规律,月经周期30 d,经期5 d,经量正常,色暗红,偶有轻度痛经,末次月经2024年10月28日。2021年7月患者因葡萄胎行清宫术,术后动态复查人绒毛膜促性腺激素直至阴性。自诉无性交痛,无慢性盆腔痛。2024年11月6日外院经腹超声检查示:子宫后壁肌壁间囊实性混合性团块,大小约37 mm×29 mm×23 mm,考虑子宫肌瘤 并囊性变。建议患者住院完善相关检查后手术治疗。
并囊性变。建议患者住院完善相关检查后手术治疗。
患者为求进一步诊治,遂于我院就诊。入院查体:体温36.3℃,心率74次/min,呼吸19次/min,血压109/79 mmHg(1 mmHg=0.133 kPa),心、肺未见异常,下腹正中轻压痛,无反跳痛,无肌紧张。妇科查体:外阴发育正常,阴道通畅,黏膜无充血,分泌物量少、色白、质稀;宫颈光滑,无举痛、摇摆痛;子宫前位,形态不规则,略饱满,活动度可,有轻压痛;双侧附件区未触及明显异常。肿瘤标志物 糖类抗原125(carbohydrate antigen 125,CA125)455U/mL,血常规
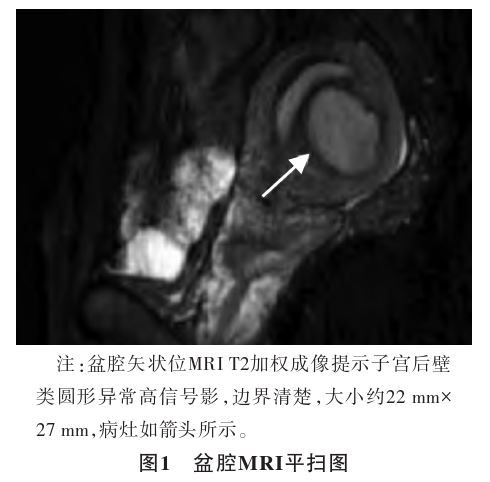
糖类抗原125(carbohydrate antigen 125,CA125)455U/mL,血常规 、生化检查、术前感染八项和凝血功能未见明显异常。盆腔MRI平扫示:子宫后壁见类圆形异常信号影,大小约22 mm×27 mm(见图1),考虑子宫肌瘤并出血;子宫内膜异位症
、生化检查、术前感染八项和凝血功能未见明显异常。盆腔MRI平扫示:子宫后壁见类圆形异常信号影,大小约22 mm×27 mm(见图1),考虑子宫肌瘤并出血;子宫内膜异位症 。入院初步诊断:子宫肌壁间子宫内膜异位囊肿。排除手术禁忌证,患者于2024年11月12日在全身麻醉下行宫腔镜
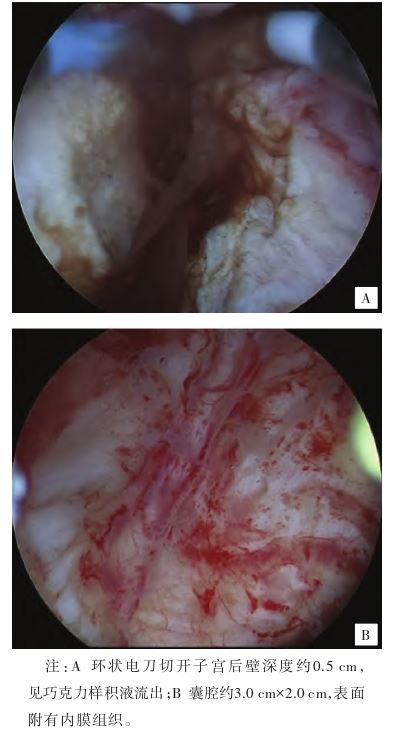
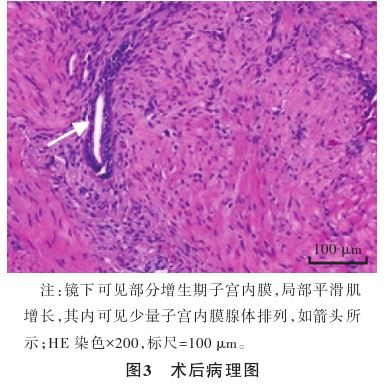
。入院初步诊断:子宫肌壁间子宫内膜异位囊肿。排除手术禁忌证,患者于2024年11月12日在全身麻醉下行宫腔镜 下子宫内膜异位病灶切除术,术中见:子宫内膜薄,色粉红,子宫后壁见一大小约3.0 cm×2.0 cm的肌瘤样凸起,表面光滑,双侧输卵管开口可见,90°环状电刀切开子宫后壁深度约0.5 cm,可见巧克力样积液流出(见图2A),扩大囊腔,膨宫液冲洗干净囊液,见囊腔约3.0 cm×2.0 cm,表面附有内膜组织(见图2B),电切囊腔内膜组织,电切滚珠破坏残余内膜组织,电凝止血,查无活动性出血,退出电切镜。术后病理结果示:可见部分增生期子宫内膜,局部平滑肌增长,其内可见少量子宫内膜腺体排列(见图3)。2024年11月13日患者恢复良好,予以出院。出院诊断:子宫囊性腺肌病。术后分别于2024年11月13日、2024年12月11日、2025年1月8日、2025年2月7日予以注射用醋酸亮丙瑞林微球3.75 mg皮下注射,共4个周期。2024年12月8日于我院妇科门诊复查时自诉腹痛症状完全缓解,CA125(20 U/mL)降至正常,超声检查示:子宫正常大小,后壁肌层查见一大小约17 mm×19 mm中低回声区,边界清,形态规则。2025年2月7日复查超声未见明显异常。2025年4月20日电话随访患者已月经来潮。
下子宫内膜异位病灶切除术,术中见:子宫内膜薄,色粉红,子宫后壁见一大小约3.0 cm×2.0 cm的肌瘤样凸起,表面光滑,双侧输卵管开口可见,90°环状电刀切开子宫后壁深度约0.5 cm,可见巧克力样积液流出(见图2A),扩大囊腔,膨宫液冲洗干净囊液,见囊腔约3.0 cm×2.0 cm,表面附有内膜组织(见图2B),电切囊腔内膜组织,电切滚珠破坏残余内膜组织,电凝止血,查无活动性出血,退出电切镜。术后病理结果示:可见部分增生期子宫内膜,局部平滑肌增长,其内可见少量子宫内膜腺体排列(见图3)。2024年11月13日患者恢复良好,予以出院。出院诊断:子宫囊性腺肌病。术后分别于2024年11月13日、2024年12月11日、2025年1月8日、2025年2月7日予以注射用醋酸亮丙瑞林微球3.75 mg皮下注射,共4个周期。2024年12月8日于我院妇科门诊复查时自诉腹痛症状完全缓解,CA125(20 U/mL)降至正常,超声检查示:子宫正常大小,后壁肌层查见一大小约17 mm×19 mm中低回声区,边界清,形态规则。2025年2月7日复查超声未见明显异常。2025年4月20日电话随访患者已月经来潮。
2讨论
2.1疾病概述子宫腺肌病是指子宫内膜腺体及间质侵入子宫肌层,形成局限性或弥漫性病变,导致子宫肌层肥厚、纤维化和异常收缩,以子宫增大、痛经、月经量异常、生育力低下为主要临床表现的雌激素依赖性良性妇科疾病。子宫腺肌病根据影像学表现可分为弥漫性和局灶性子宫腺肌病,其中局灶性子宫腺肌病又分为子宫腺肌瘤和子宫囊性
腺肌病[2],后者为子宫腺肌病的特殊类型,特征为子宫肌层内存在囊性结构,内衬子宫内膜组织,充满巧克力样积液。其临床表现具有显著异质性,可因患者年龄、生育史及病灶特征(如位置、大小)而呈现不同模式,临床上以进行性痛经和月经异常为核心,伴随慢性盆腔疼痛、性交痛及生育力下降,部分患者可无明显症状[3],提示临床需提高对隐匿性病灶的筛查意识。由于该病较为罕见,迄今为止,国内外仅报道了百余例子宫囊性腺肌病患者,且大多为散发病例和个案报道,尚缺乏大规模研究数据。
2.2发病机制子宫腺肌病的发病机制是多种因素共同作用的复杂过程,涉及解剖结构破坏、激素调控异常、免疫炎症失衡、表观遗传变异等因素,其中普遍被接受的两种机制为内陷和化生机制[4-5]。子宫囊性腺肌病是子宫腺肌病的罕见亚型,其病因及发病机制尚未完全明确,但综合现有研究可归纳为以下两方面。①先天性发育异常(原发性病变):胚胎期米勒管发育受损,残留组织在初潮后受雌激素刺激,周期性出血形成囊腔,多见于无生育史或无手术史的青少年患者,表现为初潮后严重痛经[6]。②后天获得性损伤(继发性病变):患者多有子宫手术操作史,如剖宫产、人工流产 、刮宫术、宫腔镜手术等操作,子宫内膜碎片可能植入肌层或损伤基底层,诱发囊腔形成[1]。本例患者既往有宫腔操作史,其发病可能是由于宫腔操作过程中子宫内膜植入肌层或损伤基底层,导致子宫基底层内膜向肌层浸润生长,形成病变。
、刮宫术、宫腔镜手术等操作,子宫内膜碎片可能植入肌层或损伤基底层,诱发囊腔形成[1]。本例患者既往有宫腔操作史,其发病可能是由于宫腔操作过程中子宫内膜植入肌层或损伤基底层,导致子宫基底层内膜向肌层浸润生长,形成病变。
2.3诊断与鉴别诊断子宫囊性腺肌病的诊断需结合临床表现、影像学检查和病理学检查。2010年Acién等[1]对子宫囊性腺肌病提出了客观全面的诊断标准:①孤立的包块;②子宫、双侧附件形态正常;③手术切除病灶,并进行病理检查 ;④囊腔可见子宫内膜腺体及间质;⑤囊腔内为巧克力样液体;⑥囊腔无子宫腺肌病病灶,但囊腔周围的子宫肌层可见子宫腺肌病病灶。本例患者慢性下腹部疼痛3个月余,经腹超声见子宫后壁肌壁间囊实性混合性团块,考虑子宫肌瘤并囊性变。盆腔MRI示子宫后壁见类圆形异常信号影,考虑子宫肌瘤并出血。术中囊腔内有巧克力样积液流出,术后病理可见部分增生期子宫内膜,局部平滑肌增长,其内可见少量子宫内膜腺体排列。结合患者临床表现、影像学检查及术后病理,该患者符合子宫囊性腺肌病的诊断标准。子宫囊性腺肌病通常需与以下疾病相鉴别。
;④囊腔可见子宫内膜腺体及间质;⑤囊腔内为巧克力样液体;⑥囊腔无子宫腺肌病病灶,但囊腔周围的子宫肌层可见子宫腺肌病病灶。本例患者慢性下腹部疼痛3个月余,经腹超声见子宫后壁肌壁间囊实性混合性团块,考虑子宫肌瘤并囊性变。盆腔MRI示子宫后壁见类圆形异常信号影,考虑子宫肌瘤并出血。术中囊腔内有巧克力样积液流出,术后病理可见部分增生期子宫内膜,局部平滑肌增长,其内可见少量子宫内膜腺体排列。结合患者临床表现、影像学检查及术后病理,该患者符合子宫囊性腺肌病的诊断标准。子宫囊性腺肌病通常需与以下疾病相鉴别。
①子宫肌瘤囊性变:子宫肌瘤囊性变时边界清晰,囊腔形态不规则且内壁光滑,无子宫内膜衬覆;子宫囊性腺肌病边界模糊,囊壁有子宫内膜样组织,周围肌层回声粗糙[7-8]。②先天性子宫囊肿:多发生在子宫后壁或者子宫底部,为胚胎发育6周以后,米勒管(副中肾管)在中肾管的外侧形成,此后前者发育为女性生殖道,后者逐渐退化,在这个过程中残留的组织可以形成囊肿,临床无痛经等症状,超声表现为子宫肌层内边界清楚、形态较规则的无回声区[9]。③残角子宫及子宫附腔(accessory cavitateduterine malformation,ACUM):残角子宫有独立的宫腔和内膜,可能与主子宫相通;ACUM为先天畸形,通常位于圆韧带附着点附近,有完整内膜衬覆和肌壁结构;子宫囊性腺肌病则无规律解剖位置,肌层结构不完整[3]。影像学检查对鉴别疾病有重要意义,MRI是首选方式,能清楚地显示盆腔解剖结构、肿块及出血,亦能显示子宫肌层和子宫内膜的界限。因此,术前详细的问诊和全面的影像学检查对明确诊断至关重要。
2.4治疗子宫囊性腺肌病的治疗需基于患者年龄、生育需求、症状严重程度及病灶特点进行个体化选择。目前主要分为药物治疗和手术治疗。其中,药物治疗主要包括促性腺激素释放激素激动剂(gonadotropin releasing hormone agonist,GnRH-a)、孕激素 类药物(如左炔诺孕酮宫内缓释系统)及非甾体抗炎药等[10]。然而,研究表明,药物治疗效果有限,仅能暂时缓解症状[11-12]。有学者认为术后使用2~3个周期的GnRH-a可以有效预防复发,但缺乏循证依据,目前尚未就术后使用GnRH-a类药物治疗达成共识。由于子宫囊性腺肌病主要累及年轻未育女性,手术治疗可显著改善症状,对于年轻或有生育需求的患者,保留生育功能的手术是首选,特别是腹腔镜
类药物(如左炔诺孕酮宫内缓释系统)及非甾体抗炎药等[10]。然而,研究表明,药物治疗效果有限,仅能暂时缓解症状[11-12]。有学者认为术后使用2~3个周期的GnRH-a可以有效预防复发,但缺乏循证依据,目前尚未就术后使用GnRH-a类药物治疗达成共识。由于子宫囊性腺肌病主要累及年轻未育女性,手术治疗可显著改善症状,对于年轻或有生育需求的患者,保留生育功能的手术是首选,特别是腹腔镜 或宫腔镜病灶切除术[13]。本例患者采用宫腔镜下子宫病灶切除术,术后予以GnRH-a共4个周期,复查超声未见异常,肿瘤标志物CA125水平降至正常,术后腹痛症状完全缓解。
或宫腔镜病灶切除术[13]。本例患者采用宫腔镜下子宫病灶切除术,术后予以GnRH-a共4个周期,复查超声未见异常,肿瘤标志物CA125水平降至正常,术后腹痛症状完全缓解。
2.5预后及随访子宫囊性腺肌病是良性病变,其预后整体优于典型子宫腺肌病。Takeuchi等[14]报道了9例子宫囊性腺肌病患者,术后随访21.4~35.9个月,症状完全缓解,且均未复发。贺其志等[15]报道了4例子宫囊性腺肌病患者,术后随访3.5~42个月,症状完全缓解,均未复发。本例患者术后随访5个月,腹痛症状完全缓解,未复发。然而,2014年日本学者报道了1例67岁子宫囊性腺肌病癌变的病例,超声发现子宫肌壁间孤立囊性病变7年,诊断为子宫囊性腺肌病(MRI示病灶直径6 cm)3年,未行治疗,因超声示囊性灶增大行手术治疗,术后病理示中分化子宫内膜样腺癌[16]。提示临床中还需警惕子宫囊性腺肌病发生恶变的风险,术前及术后定期进行影像学检查及CA125检测十分必要。
综上,子宫囊性腺肌病临床少见,临床表现具有异质性。早期诊断和个体化治疗策略可以提高患者的生活质量。超声、MRI及检测CA125是诊断该疾病的重要辅助方法。手术切除病灶是治疗的主要手段,术后辅助激素治疗可巩固手术效果、降低复发风险及改善生育预后。
参考文献略。
来源:胡晓红,令菲菲,白耀俊,等.子宫囊性腺肌病一例[J].国际生殖健康/计划生育杂志,2026,45(01):28-31.
