
先天性心脏病术后稽留流产宫腔镜术中失血性休克一例分析
作者:肖金芬,张旭 梅,刘懿,昆明医科大学附属延安医院
梅,刘懿,昆明医科大学附属延安医院
随着心血管外科技术的进步,多数先天性心脏病 患者经规范治疗、心功能代偿良好的情况下,可在育龄期妊娠,其妊娠管理成为临床重点。稽留流产作为早期妊娠常见并发症,若发生于先天性心脏病术后孕妇,临床处理更为复杂。组织滞留宫腔过久易致机化粘连,清宫时易发生宫缩乏力、出血增多。宫腔镜
患者经规范治疗、心功能代偿良好的情况下,可在育龄期妊娠,其妊娠管理成为临床重点。稽留流产作为早期妊娠常见并发症,若发生于先天性心脏病术后孕妇,临床处理更为复杂。组织滞留宫腔过久易致机化粘连,清宫时易发生宫缩乏力、出血增多。宫腔镜 虽可精准处理复杂流产,但手术操作可能诱发心功能受限患者血流动力学波动,且在切除粘连或血运丰富的妊娠物时,存在急性难以控制的出血风险。一旦患者发生失血性休克
虽可精准处理复杂流产,但手术操作可能诱发心功能受限患者血流动力学波动,且在切除粘连或血运丰富的妊娠物时,存在急性难以控制的出血风险。一旦患者发生失血性休克 ,有效循环血量骤减将导致心脏灌注不足,引发急性心力衰竭
,有效循环血量骤减将导致心脏灌注不足,引发急性心力衰竭 甚至心脏骤停
甚至心脏骤停 。因此,该类患者行宫腔镜手术时,围术期评估、应急预案及多学科协作至关重要。现有研究多关注先天性心脏病孕妇的术后长期管理,而针对其稽留流产宫腔镜术中严重并发症的个案报道极少。现报告昆明医科大学附属延安医院(我院)收治的1例先天性心脏病术后稽留流产患者宫腔镜术中失血性休克病例的特点及经验总结,以期提高妇产科医生的认识。
。因此,该类患者行宫腔镜手术时,围术期评估、应急预案及多学科协作至关重要。现有研究多关注先天性心脏病孕妇的术后长期管理,而针对其稽留流产宫腔镜术中严重并发症的个案报道极少。现报告昆明医科大学附属延安医院(我院)收治的1例先天性心脏病术后稽留流产患者宫腔镜术中失血性休克病例的特点及经验总结,以期提高妇产科医生的认识。
1病例报告
患者女,47岁,因闭经 10个月余,下腹痛1个月,于2020年12月18日就诊于我院妇科门诊。16岁初潮,平素月经规律,经期2~3 d,月经周期28~32d,经量正常,无痛经,末次月经2020年2月(具体不详),闭经后无不规则阴道出血、流液等不适。孕5产3,顺产3次,20年前末次顺产,17年前药物流产1次,15年前行人工流产
10个月余,下腹痛1个月,于2020年12月18日就诊于我院妇科门诊。16岁初潮,平素月经规律,经期2~3 d,月经周期28~32d,经量正常,无痛经,末次月经2020年2月(具体不详),闭经后无不规则阴道出血、流液等不适。孕5产3,顺产3次,20年前末次顺产,17年前药物流产1次,15年前行人工流产 术。患者自诉10年前行宫颈物理治疗(具体不详)。2016年无明显诱因反复出现运动后胸闷、气促,伴数次晕厥
术。患者自诉10年前行宫颈物理治疗(具体不详)。2016年无明显诱因反复出现运动后胸闷、气促,伴数次晕厥 发作,当地医院初步诊断为“先天性心脏病”(具体类型未详细记录),建议转上级医院进一步评估,患者未及时就诊。2019年11月起开始出现劳累后或情绪激动时感左前胸间断性疼痛,持续20余分钟后自行缓解,烧灼样,向后背部放射,自服草药(不详)无缓解。2020年11月12日因“发现先天性心脏病4年,左前胸痛
发作,当地医院初步诊断为“先天性心脏病”(具体类型未详细记录),建议转上级医院进一步评估,患者未及时就诊。2019年11月起开始出现劳累后或情绪激动时感左前胸间断性疼痛,持续20余分钟后自行缓解,烧灼样,向后背部放射,自服草药(不详)无缓解。2020年11月12日因“发现先天性心脏病4年,左前胸痛 1年”于我院心内科行房间隔缺损封堵术,术后规律口服阿司匹林肠溶片
1年”于我院心内科行房间隔缺损封堵术,术后规律口服阿司匹林肠溶片 (1次/d)。2020年12月18日于心内科复诊,查心脏彩色超声示:先天性心脏病,房间隔缺损封堵术后恢复良好;主动脉瓣、二尖瓣、三尖瓣轻度关闭不全;左心室射血分数65%。凝血功能示:凝血酶原时间(prothrombin time,PT)10.8 s,凝血酶原活动度(prothrombin activity,PTA)131.7%,PT-国际标准化比值(international normalized ratio,INR)0.85,活化部分凝血活酶时间
(1次/d)。2020年12月18日于心内科复诊,查心脏彩色超声示:先天性心脏病,房间隔缺损封堵术后恢复良好;主动脉瓣、二尖瓣、三尖瓣轻度关闭不全;左心室射血分数65%。凝血功能示:凝血酶原时间(prothrombin time,PT)10.8 s,凝血酶原活动度(prothrombin activity,PTA)131.7%,PT-国际标准化比值(international normalized ratio,INR)0.85,活化部分凝血活酶时间 (activated partialthromboplastin time,APTT)24.2 s,凝血酶时间(thrombin time,TT)18.0 s,纤维蛋白原(fibrinogen,FBG)2.91 g/L,建议加用枸橼酸西地那非片
(activated partialthromboplastin time,APTT)24.2 s,凝血酶时间(thrombin time,TT)18.0 s,纤维蛋白原(fibrinogen,FBG)2.91 g/L,建议加用枸橼酸西地那非片 (每次1/3片,2次/d,口服)。同日患者因“闭经10个月余,下腹痛1个月”就诊于我院妇科门诊,血人绒毛膜促性腺激素β亚单位(β-human chorionic gonadotropin,β-hCG)362.67 U/L,超声检查示:①宫腔内蜂窝状暗区及不均质回声,与子宫肌层分界不清,性质待查(滋养细胞疾病?其他?);②子宫肌瘤
(每次1/3片,2次/d,口服)。同日患者因“闭经10个月余,下腹痛1个月”就诊于我院妇科门诊,血人绒毛膜促性腺激素β亚单位(β-human chorionic gonadotropin,β-hCG)362.67 U/L,超声检查示:①宫腔内蜂窝状暗区及不均质回声,与子宫肌层分界不清,性质待查(滋养细胞疾病?其他?);②子宫肌瘤 (Ⅳ型)。遂于2020年12月21日收住入院。患者精神、饮食、睡眠可,二便正常,近6个月体质量增加5 kg。妇科检查
(Ⅳ型)。遂于2020年12月21日收住入院。患者精神、饮食、睡眠可,二便正常,近6个月体质量增加5 kg。妇科检查 :外阴已婚型,阴道畅,见大量淡黄色分泌物;宫颈肥大,宫口闭,无活动性出血,无举痛及摇摆痛;宫体前位,增大如孕3+个月大小,无压痛;双侧附件未触及明显异常。心电图
:外阴已婚型,阴道畅,见大量淡黄色分泌物;宫颈肥大,宫口闭,无活动性出血,无举痛及摇摆痛;宫体前位,增大如孕3+个月大小,无压痛;双侧附件未触及明显异常。心电图 示:偶发室性过早搏动,T波改变。凝血功能示:PT为11.0 s,PT-INR为0.87,APTT为24.5 s,TT为18.0 s,FBG为2.39 g/L。胸部CT平扫
示:偶发室性过早搏动,T波改变。凝血功能示:PT为11.0 s,PT-INR为0.87,APTT为24.5 s,TT为18.0 s,FBG为2.39 g/L。胸部CT平扫 +增强示:①右肺下叶背段钙化灶,右肺中叶索条灶;②心脏增大
+增强示:①右肺下叶背段钙化灶,右肺中叶索条灶;②心脏增大 ,房间隔缺损封堵术后改变,肺动脉主干增粗,约3.6 cm;纵隔多发稍大淋巴结;③扫描范围轻度脂肪肝
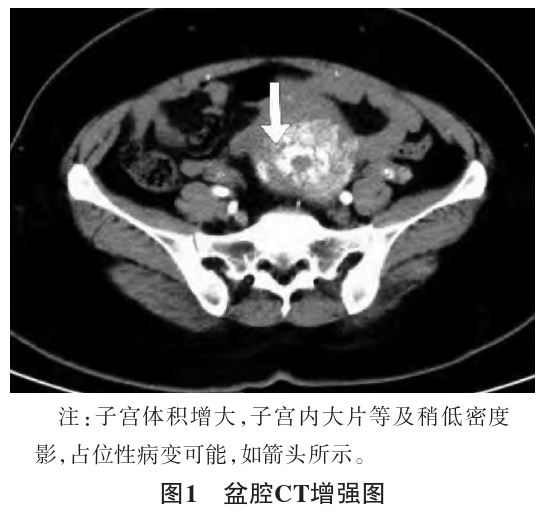
,房间隔缺损封堵术后改变,肺动脉主干增粗,约3.6 cm;纵隔多发稍大淋巴结;③扫描范围轻度脂肪肝 。盆腔CT平扫+增强示:子宫体积增大,子宫及双侧附件较多明显增粗迂曲杂乱血管影,双侧卵巢静脉增粗,右侧明显且右侧髂内静脉明显增粗迂曲,子宫内大片等及稍低密度影,占位性病变可能(见图1)。血β-hCG为239.17 U/L。患者系房间隔缺损封堵术后,存在MRI禁忌证,评估后未行MRI。患者入院后,请心内科会诊,会诊意见:停用阿司匹林,改用低分子肝素
。盆腔CT平扫+增强示:子宫体积增大,子宫及双侧附件较多明显增粗迂曲杂乱血管影,双侧卵巢静脉增粗,右侧明显且右侧髂内静脉明显增粗迂曲,子宫内大片等及稍低密度影,占位性病变可能(见图1)。血β-hCG为239.17 U/L。患者系房间隔缺损封堵术后,存在MRI禁忌证,评估后未行MRI。患者入院后,请心内科会诊,会诊意见:停用阿司匹林,改用低分子肝素 钠4 000 U皮下注射(12 h1次)抗凝治疗,并于术前12 h停用。患者宫腔内占位病变性质尚不明确,于2020年12月25日13:40开始行宫腔镜检查+诊断性刮宫术,术中探针探及宫深14 cm,宫腔镜下见:宫腔内组织增生紊乱,宫腔形态无法暴露,退宫腔镜。13:45行诊断性刮宫,术中刮取部分宫腔内组织约5 g,突见鲜红色血自宫颈喷射而出,量约250 mL,遂暂停诊断性刮宫术。查看患者,生命体征平稳,13:50予以宫颈注射20 U缩宫素
钠4 000 U皮下注射(12 h1次)抗凝治疗,并于术前12 h停用。患者宫腔内占位病变性质尚不明确,于2020年12月25日13:40开始行宫腔镜检查+诊断性刮宫术,术中探针探及宫深14 cm,宫腔镜下见:宫腔内组织增生紊乱,宫腔形态无法暴露,退宫腔镜。13:45行诊断性刮宫,术中刮取部分宫腔内组织约5 g,突见鲜红色血自宫颈喷射而出,量约250 mL,遂暂停诊断性刮宫术。查看患者,生命体征平稳,13:50予以宫颈注射20 U缩宫素 ,同时给予缩宫素10 U静脉滴注,同时按揉子宫促进子宫收缩,放置宫腔球囊压迫宫腔止血,观察阴道仍有持续性出血,量约300 mL。14:03予以静脉滴注氨甲环酸
,同时给予缩宫素10 U静脉滴注,同时按揉子宫促进子宫收缩,放置宫腔球囊压迫宫腔止血,观察阴道仍有持续性出血,量约300 mL。14:03予以静脉滴注氨甲环酸 1 g止血治疗。汇报上级医师联系介入室,14:05查看患者生命体征:呼吸22次/min,心率64次/min,血压90/50 mmHg(1 mmHg=0.133 kPa),脉搏
1 g止血治疗。汇报上级医师联系介入室,14:05查看患者生命体征:呼吸22次/min,心率64次/min,血压90/50 mmHg(1 mmHg=0.133 kPa),脉搏 血氧饱和度0.97,感头晕、恶心,口吐白沫,全身虚汗,意识丧失,阴道仍有持续性出血,量约500 mL。考虑失血性休克,14:06立即实施抢救,予以面罩给氧,静脉滴注羟乙基淀粉500 mL、垂体后叶素
血氧饱和度0.97,感头晕、恶心,口吐白沫,全身虚汗,意识丧失,阴道仍有持续性出血,量约500 mL。考虑失血性休克,14:06立即实施抢救,予以面罩给氧,静脉滴注羟乙基淀粉500 mL、垂体后叶素 0.6 U、氨甲环酸1 g,以0.06μg/(kg·min)的速率持续泵入去甲肾上腺素
0.6 U、氨甲环酸1 g,以0.06μg/(kg·min)的速率持续泵入去甲肾上腺素 ,共计343μg。14:15行超声引导下右侧单腔静脉置管。血气分析示:pH值7.33,氧分压234 mmHg,二氧化碳分压37.5 mmHg,血氧饱和度0.998,K+为0.81 mmol/L,乳酸2.0 mmol/L,总血红蛋白
,共计343μg。14:15行超声引导下右侧单腔静脉置管。血气分析示:pH值7.33,氧分压234 mmHg,二氧化碳分压37.5 mmHg,血氧饱和度0.998,K+为0.81 mmol/L,乳酸2.0 mmol/L,总血红蛋白 111 g/L,红细胞压积(hematocrit,Hct)0.34。患者阴道仍有持续性出血,与家属沟通病情,考虑宫腔残留组织较多,决定再次行诊断性刮宫术,必要时行子宫动脉介入治疗。术中同时输注悬浮红细胞1.5 U纠正贫血
111 g/L,红细胞压积(hematocrit,Hct)0.34。患者阴道仍有持续性出血,与家属沟通病情,考虑宫腔残留组织较多,决定再次行诊断性刮宫术,必要时行子宫动脉介入治疗。术中同时输注悬浮红细胞1.5 U纠正贫血 ,输血
,输血 完毕后15:32复查血气分析:pH值7.36,氧分压100 mmHg,二氧化碳分压33.2mmHg,血氧饱和度0.976,K+3.92 mmol/L,乳酸1.1mmol/L,总血红蛋白95 g/L,Hct为0.29。凝血相关项目:PT为12.5 s,PT-INR为1.09,APTT为22.2 s,TT为16.9 s,D-二聚体
完毕后15:32复查血气分析:pH值7.36,氧分压100 mmHg,二氧化碳分压33.2mmHg,血氧饱和度0.976,K+3.92 mmol/L,乳酸1.1mmol/L,总血红蛋白95 g/L,Hct为0.29。凝血相关项目:PT为12.5 s,PT-INR为1.09,APTT为22.2 s,TT为16.9 s,D-二聚体 2.08 mg/L FEU,纤维蛋白降解产物
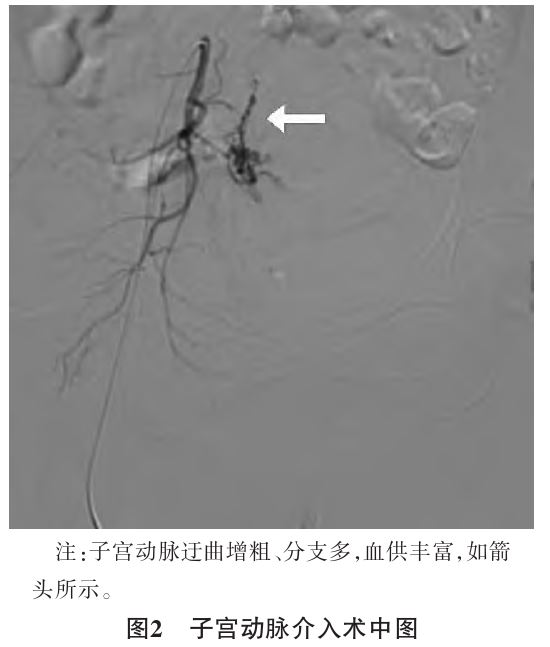
2.08 mg/L FEU,纤维蛋白降解产物 5.67μg/mL。15:40查体:呼吸20次/min,心率74次/min,血压105/56 mmHg,脉搏血氧饱和度0.94,贫血貌,乏力,嗜睡。生命体征逐渐恢复平稳,15:50到达介入室,行双侧子宫动脉栓塞术(见图2),手术过程顺利,术后拔出宫腔球囊引流管
5.67μg/mL。15:40查体:呼吸20次/min,心率74次/min,血压105/56 mmHg,脉搏血氧饱和度0.94,贫血貌,乏力,嗜睡。生命体征逐渐恢复平稳,15:50到达介入室,行双侧子宫动脉栓塞术(见图2),手术过程顺利,术后拔出宫腔球囊引流管 ,宫腔无活动性出血,患者术中未诉特殊不适,术毕安返病房。术中出血1 000 mL,将术中宫腔刮出物送病理检查
,宫腔无活动性出血,患者术中未诉特殊不适,术毕安返病房。术中出血1 000 mL,将术中宫腔刮出物送病理检查 。2020年12月29日病理回报:送检组织中见绒毛及滋养细胞。血β-hCG为110.30 U/L。2020年12月30日超声检查示:①宫腔内探及大小约5.8 cm×6.7cm×4.7 cm杂乱回声并蜂窝状暗区,与肌层分界不清,性质待定(稽留流产伴绒毛水肿
。2020年12月29日病理回报:送检组织中见绒毛及滋养细胞。血β-hCG为110.30 U/L。2020年12月30日超声检查示:①宫腔内探及大小约5.8 cm×6.7cm×4.7 cm杂乱回声并蜂窝状暗区,与肌层分界不清,性质待定(稽留流产伴绒毛水肿 ?葡萄胎?滋养细胞肿瘤?);②子宫肌瘤(Ⅴ型,与术前不一致)。患者生命体征平稳后,排除手术禁忌证,于介入术后第6天(2020年12月31日)在静脉复合麻醉下行超声监测下钳刮术(高危人工流产术),术中见:宫深13 cm,组织与子宫肌壁间粘连致密,超声引导下使用有齿卵圆钳钳夹,组织取出困难,手术难度大,术中刮出蜕膜组织及机化组织约100 g。术后宫深12 cm,术中失血100 mL。术毕超声检查示:宫腔线稍宽,未见明显胎物残留。术后患者低热,体温37.6℃,予吗啉硝唑氯化钠注射液
?葡萄胎?滋养细胞肿瘤?);②子宫肌瘤(Ⅴ型,与术前不一致)。患者生命体征平稳后,排除手术禁忌证,于介入术后第6天(2020年12月31日)在静脉复合麻醉下行超声监测下钳刮术(高危人工流产术),术中见:宫深13 cm,组织与子宫肌壁间粘连致密,超声引导下使用有齿卵圆钳钳夹,组织取出困难,手术难度大,术中刮出蜕膜组织及机化组织约100 g。术后宫深12 cm,术中失血100 mL。术毕超声检查示:宫腔线稍宽,未见明显胎物残留。术后患者低热,体温37.6℃,予吗啉硝唑氯化钠注射液 +注射用五水头孢唑林钠
+注射用五水头孢唑林钠 联合抗感染、低分子肝素4 000 U皮下注射(12 h 1次)抗凝、缩宫素促子宫收缩等对症支持治疗。2021年1月4日复查凝血相关项目:FBG为4.61 g/L,D-二聚体1.86 mg/LFEU,纤维蛋白降解产物5.38μg/mL;血β-hCG为3.14 U/L。妇科超声检查
联合抗感染、低分子肝素4 000 U皮下注射(12 h 1次)抗凝、缩宫素促子宫收缩等对症支持治疗。2021年1月4日复查凝血相关项目:FBG为4.61 g/L,D-二聚体1.86 mg/LFEU,纤维蛋白降解产物5.38μg/mL;血β-hCG为3.14 U/L。妇科超声检查 示:①宫腔分离并不均质回声(大小约1.7 cm×0.8 cm),多考虑宫腔积液并血凝块;②多发性子宫肌瘤(Ⅳ型)。2021年1月5日高危人工流产术中宫腔刮出物病理检查示:送检组织中见退变绒毛及滋养细胞。患者病情平稳,无发热
示:①宫腔分离并不均质回声(大小约1.7 cm×0.8 cm),多考虑宫腔积液并血凝块;②多发性子宫肌瘤(Ⅳ型)。2021年1月5日高危人工流产术中宫腔刮出物病理检查示:送检组织中见退变绒毛及滋养细胞。患者病情平稳,无发热 及阴道出血等症状,要求出院,遂于2021年1月6日办理出院。术后3、6、12个月均电话随访,患者自诉一般情况良好,无特殊不适,因个人原因未能按计划返回我院进行复查。
及阴道出血等症状,要求出院,遂于2021年1月6日办理出院。术后3、6、12个月均电话随访,患者自诉一般情况良好,无特殊不适,因个人原因未能按计划返回我院进行复查。
2讨论
2.1稽留流产的诊断稽留流产又称为过期流产,是由胚胎因素、母体因素和母-胎互作因素等导致胚胎或胎儿死亡而滞留在宫腔内未自然排出者[1]。稽留流产易与妊娠滋养细胞疾病[2]、子宫肿瘤 相混淆。本病例诊断的难点在于:①患者停经天数较长,胚胎或胎儿死亡后滞留于宫腔的时间可能较长,在此期间可能发生了胎盘自溶、坏死、机化、与子宫壁粘连合并宫腔感染等较为复杂的病理改变,在妇科超声和盆腔CT上的表现除了子宫小于停经天数外,易与妊娠滋养细胞疾病相混淆。根据患者20年前顺产分娩
相混淆。本病例诊断的难点在于:①患者停经天数较长,胚胎或胎儿死亡后滞留于宫腔的时间可能较长,在此期间可能发生了胎盘自溶、坏死、机化、与子宫壁粘连合并宫腔感染等较为复杂的病理改变,在妇科超声和盆腔CT上的表现除了子宫小于停经天数外,易与妊娠滋养细胞疾病相混淆。根据患者20年前顺产分娩 一足月活婴、2005年行末次人工流产术且血β-hCG低水平,可与葡萄胎后滋养细胞肿瘤相鉴别,但仅根据月经史、婚育史、症状、体征及影像学检查可能误诊为绒毛膜癌、胎盘部位滋养细胞肿瘤等疾病。②该患者血β-hCG变化:在术前血β-hCG处于低水平且可自行下降,但结合临床表现和病史不能排除妊娠物残留、胎盘植入、胎盘部位滋养细胞肿瘤等疾病。③该患者宫腔镜下诊断性刮宫术中出现失血性休克,术中未一次完全清除病灶,术后可能存在取材差异,导致治疗不足,依靠宫腔刮出组织病理检查回报,送检组织中见绒毛及滋养叶细胞,可协助排除绒毛膜癌,但仍不能排除胎盘部位滋养细胞肿瘤。综合分析该患者病史及两次宫腔刮出物中见退变绒毛和滋养细胞方明确诊断。
一足月活婴、2005年行末次人工流产术且血β-hCG低水平,可与葡萄胎后滋养细胞肿瘤相鉴别,但仅根据月经史、婚育史、症状、体征及影像学检查可能误诊为绒毛膜癌、胎盘部位滋养细胞肿瘤等疾病。②该患者血β-hCG变化:在术前血β-hCG处于低水平且可自行下降,但结合临床表现和病史不能排除妊娠物残留、胎盘植入、胎盘部位滋养细胞肿瘤等疾病。③该患者宫腔镜下诊断性刮宫术中出现失血性休克,术中未一次完全清除病灶,术后可能存在取材差异,导致治疗不足,依靠宫腔刮出组织病理检查回报,送检组织中见绒毛及滋养叶细胞,可协助排除绒毛膜癌,但仍不能排除胎盘部位滋养细胞肿瘤。综合分析该患者病史及两次宫腔刮出物中见退变绒毛和滋养细胞方明确诊断。
2.2稽留流产的处理胚胎或胎儿已死亡,若发生时间长易导致凝血功能障碍及合并感染,及时有效清除宫腔内容物是治疗的关键[3]。稽留流产的处理步骤主要包括:①完善凝血功能检查,评估是否存在凝血功能障碍,及时发现弥散性血管内凝血 (disseminated intravascular coagulation,DIC)。如存在DIC,酌情使用肝素和输注血液制品等,尽早纠正、及时手术。本病例房间隔缺损封堵术后长期口服抗凝药,凝血功能无明显异常,术前4 d将阿司匹林肠溶片调整为低分子肝素钠,严密监测凝血功能未见明显异常。②若凝血功能正常,酌情使用雌激素
(disseminated intravascular coagulation,DIC)。如存在DIC,酌情使用肝素和输注血液制品等,尽早纠正、及时手术。本病例房间隔缺损封堵术后长期口服抗凝药,凝血功能无明显异常,术前4 d将阿司匹林肠溶片调整为低分子肝素钠,严密监测凝血功能未见明显异常。②若凝血功能正常,酌情使用雌激素 药物和缩宫素辅助胎儿及胚胎组织排出。③综合评估病情,排除手术禁忌证,及时行手术治疗,手术方式包括宫腔镜检查联合宫腔镜下诊断性刮宫术、超声引导下诊断性刮宫术、直接诊断性刮宫术等。本例患者宫腔占位性病变性质尚不明确,针对患者病情可选择以下治疗方案。①宫腔镜检查+诊断性刮宫术:必要时行宫腔内占位性病变电切术,建议首选该方案。宫腔镜检查可直视宫腔形态及病灶部位,进一步明确病变性质,同时将组织取出送病理检查明确诊断。如为胎物残留或稽留流产,行电吸刮宫术及宫腔镜下刮宫术。术中可能因组织粘连机化导致手术困难、组织残留、术中易出血不止,发生凝血障碍。若绒毛植入,人工流产术中及术后可能易出血,出血多则可能发生休克危及患者生命,需行子宫动脉栓塞介入治疗,甚至切除子宫,切除子宫后可导致闭经、丧失生育能力、更年期症状提前或加重,对性生活也可能有一定影响。术中还可能发生人工流产综合征(血压降低、脉搏减慢、恶心、呕吐
药物和缩宫素辅助胎儿及胚胎组织排出。③综合评估病情,排除手术禁忌证,及时行手术治疗,手术方式包括宫腔镜检查联合宫腔镜下诊断性刮宫术、超声引导下诊断性刮宫术、直接诊断性刮宫术等。本例患者宫腔占位性病变性质尚不明确,针对患者病情可选择以下治疗方案。①宫腔镜检查+诊断性刮宫术:必要时行宫腔内占位性病变电切术,建议首选该方案。宫腔镜检查可直视宫腔形态及病灶部位,进一步明确病变性质,同时将组织取出送病理检查明确诊断。如为胎物残留或稽留流产,行电吸刮宫术及宫腔镜下刮宫术。术中可能因组织粘连机化导致手术困难、组织残留、术中易出血不止,发生凝血障碍。若绒毛植入,人工流产术中及术后可能易出血,出血多则可能发生休克危及患者生命,需行子宫动脉栓塞介入治疗,甚至切除子宫,切除子宫后可导致闭经、丧失生育能力、更年期症状提前或加重,对性生活也可能有一定影响。术中还可能发生人工流产综合征(血压降低、脉搏减慢、恶心、呕吐 等)、突发黑矇、晕厥、子宫穿孔、恶性心律失常
等)、突发黑矇、晕厥、子宫穿孔、恶性心律失常 、呼吸心跳停止和猝死
、呼吸心跳停止和猝死 等风险,必要时需急诊中转开腹行全子宫切除术。不能保证一次可以完全刮除病灶,必要时需二次手术。如术后病理检查为葡萄胎,需行二次清宫。如为滋养细胞肿瘤可能需进一步手术治疗及化疗。②超声引导下诊断性刮宫术或直接诊断性刮宫:本例患者宫腔内占位性病变考虑稽留流产、葡萄胎可能性大,若直接行刮宫术可能无法完全清除病灶、术中出血多,必要时需行子宫动脉栓塞治疗,甚至可能切除子宫。
等风险,必要时需急诊中转开腹行全子宫切除术。不能保证一次可以完全刮除病灶,必要时需二次手术。如术后病理检查为葡萄胎,需行二次清宫。如为滋养细胞肿瘤可能需进一步手术治疗及化疗。②超声引导下诊断性刮宫术或直接诊断性刮宫:本例患者宫腔内占位性病变考虑稽留流产、葡萄胎可能性大,若直接行刮宫术可能无法完全清除病灶、术中出血多,必要时需行子宫动脉栓塞治疗,甚至可能切除子宫。
③药物治疗:宫腔内占位性病变性质不明确,如为稽留流产组织机化,药物治疗可能无效,从而延误病情和治疗,不建议患者选择此方法。④期待治疗:不能进一步明确病因,若为葡萄胎或恶性滋养细胞肿瘤可能会延误病情,继续增长导致子宫异常增大、贫血、恶病质等,严重时可发生远处转移、恶变等,不建议患者选择此方法。
2.3本例宫腔镜下诊断性刮宫术中急性失血性休克原因分析①解剖学异常:盆腔CT示子宫及双侧附件较多明显增粗迂曲杂乱血管影,双侧卵巢静脉增粗,右侧明显且右侧髂内静脉明显增粗迂曲。子宫动脉造影+双侧子宫动脉栓塞术中见子宫动脉迂曲增粗、分支多,血供丰富。在术中因手术操作导致血管损伤进一步导致大出血,且术前由于宫腔内占位性病变性质尚不明确,未在术前使用雌激素提高子宫肌层对宫缩剂的敏感性。②患者术前复查凝血相关项目无明显异常,但系房间隔缺损封堵术后,于心内科规律复查凝血功能调整抗凝药,该病史可能隐藏稽留流产相关的凝血功能障碍。③患者停经时间较长,胎儿及胎盘机化组织、残留组织与子宫壁肌层粘连或向肌层深层嵌入,组织与子宫肌层分界不清,组织粘连易损伤肌层及周围血管导致大出血。④诊断性刮宫术中退变的胎盘组织被破坏后大量释放凝血活酶进入母血循环,引起凝血功能障碍,造成术中出血增加。⑤胚胎死亡后,胎儿血管内皮细胞及上皮细胞损伤,释放大量的组织因子进入母体循环系统,引起凝血功能障碍[4]。⑥患者系多发性子宫肌瘤,肌瘤周围血管较丰富,可能导致子宫肌层侧支循环丰富,且肌瘤也可导致宫腔变形,导致宫腔镜手术操作困难及出血风险较大。该患者发生急性失血性休克时及时纠正休克、积极扩容、输血纠正贫血、宫腔球囊压迫止血、急诊行双侧子宫动脉栓塞治疗,挽救了患者生命,且为二次手术提供了较好的手术时机和条件,避免了切除子宫。
2.4本例诊治体会根据对该患者诊疗经过的回顾分析初步得出结论:稽留流产在影像学上表现较复杂多样,易与妊娠滋养细胞疾病相混淆,诊断稽留流产时必须综合分析患者的生育史、临床病史、体征、血/尿hCG和术后病理检查等,才能尽可能地避免或减少误诊。本病例的罕见性在于:①根据病史采集情况,该患者闭经时间较长,患者未诊治,无法推算妊娠月份,根据超声结果容易与妊娠滋养细胞肿瘤 相混淆;②该患者闭经期间曾行房间隔缺损封堵术,根据患者提供的病例材料,不能明确妊娠时间与心脏病手术时间的前后关系,术后长时间口服抗凝药,增加了该病例诊治的难度;③该病例进行第一次宫腔镜手术后血β-hCG自行下降,根据病理检查结果可排除绒毛膜癌及葡萄胎等诊断,加之子宫动脉栓塞术,为第二次手术(超声监测下钳刮术)创造了条件;④该患者有房间隔缺损封堵术史,存在盆腔血管解剖学异常且同时合并多发性子宫肌瘤,既往尚少见报道。子宫动脉栓塞术是妇科手术中发生急性大出血的有效抢救措施[5],尤其适用于具有强烈保留子宫意愿的患者。在此次诊疗过程中体现了多学科协调合作的诊疗思维,希望本病例的诊断步骤及诊疗方案能为类似的病例提供一些诊疗经验。
相混淆;②该患者闭经期间曾行房间隔缺损封堵术,根据患者提供的病例材料,不能明确妊娠时间与心脏病手术时间的前后关系,术后长时间口服抗凝药,增加了该病例诊治的难度;③该病例进行第一次宫腔镜手术后血β-hCG自行下降,根据病理检查结果可排除绒毛膜癌及葡萄胎等诊断,加之子宫动脉栓塞术,为第二次手术(超声监测下钳刮术)创造了条件;④该患者有房间隔缺损封堵术史,存在盆腔血管解剖学异常且同时合并多发性子宫肌瘤,既往尚少见报道。子宫动脉栓塞术是妇科手术中发生急性大出血的有效抢救措施[5],尤其适用于具有强烈保留子宫意愿的患者。在此次诊疗过程中体现了多学科协调合作的诊疗思维,希望本病例的诊断步骤及诊疗方案能为类似的病例提供一些诊疗经验。
参考文献略。
来源:国际生殖健康/计划生育杂志2026年1月第45卷第1期
