
基于保肢策略的复杂先天性双侧胫骨缺如的序贯治疗1例报告及争议探讨
作者:海南方科技大学医院骨科 潘福
先天性胫骨缺如(CTD)是一种罕见的肢体纵向发育缺陷,其主要特征表现为胫骨的完全或部分缺失,同时常累及膝关节与足踝的功能和稳定性,导致患儿无法站立及正常行走,严重影响其日常生活、社会参与度及心理健康。根据Kalamchi分型,Ⅰ型表现为胫骨完全缺失,常伴有同侧腓骨短缩、弯曲及膝关节失稳,传统治疗多以截肢为主;Ⅱ型为胫骨的部分缺失,可合并膝关节或足踝部畸形,部分病例可通过外固定架技术进行保肢重建。既往对于复杂、混合型畸形的治疗多建议截肢;近年来,随着外固定技术及数字化矫形骨科的发展,临床上保肢治疗的可行性与效果得到显著提升。与传统Ilizarov支架相比,泰勒空间支架(TSF)因其6个自由度的数字化精准调控能力,可在术前设计矫正多平面畸形的参数,实现多维度同步矫正,大大减少了患者的X线拍摄次数、外固定支架调整频率、佩戴外固定架总时间,适用于临床处理复杂畸形。南方科技大学医院骨科于2023年8月收治1例14岁双侧复杂先天性胫骨缺如女性患儿,通过采用3d打印技术术前规划、一期TSF矫形、二期关节融合及患儿个体化康复的序贯治疗方案,最终使患者从跪行状态实现辅助下的功能性负重行走,取得了满意的近期疗效。本研究旨在探讨此类极端复杂畸形保肢治疗的技术路径、临床决策要点及其存在的争议,现报道如下。
病例资料
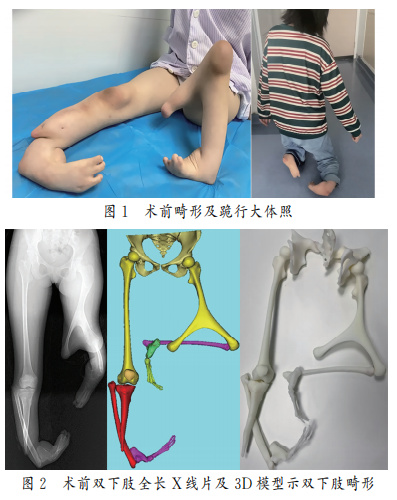
14岁女性患儿,因“双下肢短小畸形伴跪行9年”入院。查体:双膝跪行步态;左膝屈曲挛缩,右膝关节屈伸良好;双足呈马蹄内翻畸形,且均为三趾畸形,同时伴跖骨缺如(见图1);左侧股四头肌、髂腰肌、股内收肌肌力3~4级,胫前肌肌力3级;右侧对应肌群肌力4~5级,胫前肌肌力4级,右膝可触及上移的腓骨小头。影像学检查:X线片显示左侧胫骨完全缺如,右侧胫骨远端缺如;左侧股骨分叉畸形,分叉角87°、骨盆倾斜21°、双侧踝关节脱位及部分跗骨缺如(见图2)。Kalamchi分型左侧Ⅰ型,右侧Ⅱ型。辅助检查:双下肢血管彩超 示动脉管径偏细,血流通畅;心脏、腹部及泌尿系彩超未见明显异常;血清学炎性指标正常。
示动脉管径偏细,血流通畅;心脏、腹部及泌尿系彩超未见明显异常;血清学炎性指标正常。
手术方法
策略制定 本患者采用分阶段治疗计划。一期手术(2023年8月31日)采用TSF矫正左膝及双足软组织挛缩,同时牵伸下移右侧的腓骨,使左膝和双侧足踝接近力线位置。二期手术(2024年1月17日)进行左膝和双踝关节的融合,重建下肢力线,最终实现负重行走。
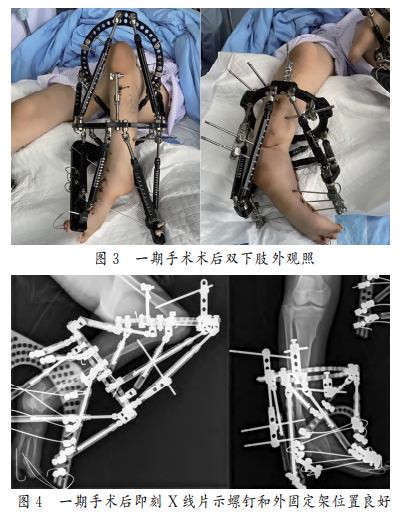
一期手术 (1)患者双侧跟腱进行“Z”字形延长,同时松解胫后肌腱及双踝关节后方的关节囊;(2)安装左膝及双侧足踝部位的TSF,左膝使用串联式外固定架结构,右侧足踝使用圆环和半环结构固定;(3)术后2d开始调整TSF外固定架的6根连接杆,以矫正软组织挛缩及骨性畸形,总速率控制在1mm/d,每天调整4~6次,每次增量0.16~0.25mm,平均分配到TSF的6个调节杆上,进行双足内翻、左膝屈曲挛缩及右侧腓骨上移的多平面同步矫正,潜在的旋转畸形也可以通过支架的旋转界面同期矫正。一期手术术后影像学资料见图3~4。
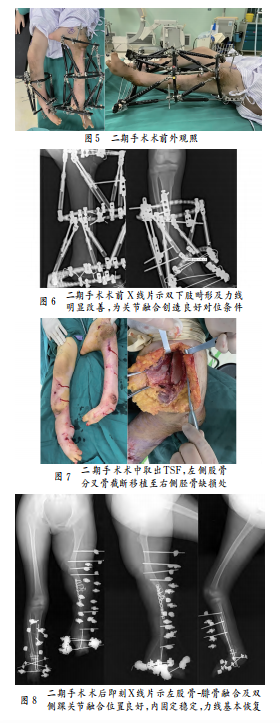
二期手术 (1)左侧股骨分叉骨截骨,并行左股骨腓骨融合内固定;(2)双侧踝关节融合:取左侧股骨分叉骨截骨段(约15cm)移植至右侧踝关节进行融合固定,左侧踝关节常规克氏针固定融合;(3)双下肢均用组合式外固定架进行加强固定,将双踝固定于功能位。二期手术前后影像学资料见图5~10。
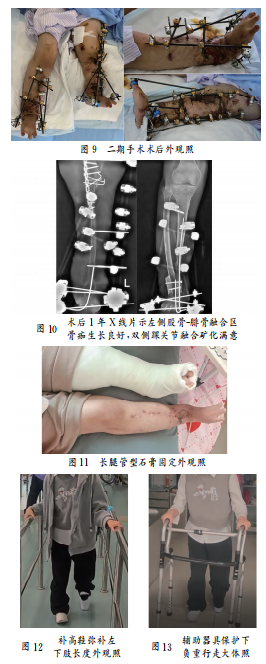
术后康复与随访 术后即开始康复训练,主要包括股四头肌肌力训练、平衡训练;术后3个月开始进行负重适应性训练;术后1年拆除外固定架,左下肢用长腿管型石膏临时固定(见图11)。为实现患者负重行走,定制补高鞋,以弥补双下肢长度不等(见图12)。术后18个月,患者已能在辅助器具保护下进行负重行走(见图13)。步态分析 :步速由术前跪行0.21m/s上升至0.89m/s,步长对称性约82%。生活质量:PedsQl评分从术前的54分提升至82分。步行能力:Hoffer步行能力分级达到Ⅳ级,实现了社区性行走。
:步速由术前跪行0.21m/s上升至0.89m/s,步长对称性约82%。生活质量:PedsQl评分从术前的54分提升至82分。步行能力:Hoffer步行能力分级达到Ⅳ级,实现了社区性行走。
讨论
近年来随着手术技术以及外固定器械的升级,保肢重建的效果得到了明显改善,保肢策略也向KalamchiⅠ型开始转变。一项12例Ⅰ型患者行保肢手术的10年随访研究发现,其中10例患者均获得了稳定、功能良好的肢体,并保留了本体感觉,能够以“平足”方式行走。但要实现可靠的功能重建,获得稳定的踝关节融合尤为关键。因此,准确分型对预后评估和制定计划必不可少。
本研究患者的畸形极为复杂,表现为双侧混合分型,同时合并了左侧股骨分叉、膝关节屈曲挛缩、右侧腓骨上移、复杂的双侧足踝畸形。这种多重复杂畸形的叠加,大大超过了常规治疗指南范围,给治疗决策带来极大困难。面对患者家属强烈的保肢要求,本研究进行了深度思考和讨论,最终确定并实施了分阶段治疗方案。(1)术前通过3d打印建模,确定股骨分叉骨的位置及二期手术右侧植骨位置,提前进行手术模拟。(2)利用TSF进行软组织缓慢牵伸,并且左侧使用了TSF的串联结构,双侧TSF同步矫正左侧膝关节屈曲挛缩、双足内翻及旋转、右侧腓骨上移,这些畸形可同时进行数字化矫正,大大缩短手术时间,为二期手术做准备。(3)畸形矫正后拆除TSF,并进行膝关节、双侧踝关节融合固定,最终实现患者负重行走。在二期手术中,出于对关节融合所需的稳定性以及术后护理的考量,本研究选用了组合式外固定架而非TSF进行最终固定,是因组合式外固定架在提供充足稳定性的同时,结构相对简化,更利于患者长期佩戴和骨愈合期管理;此外,考虑到患者双下肢严重畸形,若同时进行双下肢较大幅度延长,不仅治疗周期延长,外固定架佩戴时间延长,针道感染、关节挛缩、神经血管损伤甚至骨不连等风险也会显著提升;而且,由于患者长期缺乏负重行走,双下肢骨骼发育纤细,实施肢体延长术会显著增加继发性骨折 风险;因此,本次治疗以恢复双下肢力线与功能性负重为核心目标,并未对双下肢等长进行矫正。
风险;因此,本次治疗以恢复双下肢力线与功能性负重为核心目标,并未对双下肢等长进行矫正。
为了减轻关节融合导致活动度丧失带来的影响,本研究在行双侧踝关节融合时进行了足弓重塑,并提早指导患者进行康复功能锻炼,为后期负重做准备。同时,面对双下肢近8cm的长度差,个性化定制了补高鞋,改善了其社会参与能力,保留了患者的本体感觉,避免了截肢可能带来的幻肢痛,对正处于青春期的患者心理适应度有很大帮助。
本研究最终选择TSF,主要是由于它的6自由度数字化矫形同步多平面矫正的效率。传统Ilizarov支架矫正如此复杂的畸形往往需要多次调整支架构型或分多次手术,高度依赖术者的临床经验,且矫正精度相对有限,容易出现矫正不足、过度矫正、轴线偏移等问题,可能导致畸形残留或需再次手术干预,从而延长了治疗周期,软组织感染、针道并发症及关节挛缩等风险提高。而TSF的数字化精准调节,配合矫形规划,可以同时设定多个畸形参数,极大提高了效率,缩短了总的外固定时间,使得TSF在临床上有着更高的矫正成功率。然而,单套TSF费用约为Ilizarov的2~3倍,对许多家庭来说难以承受,本研究患者的总治疗费用(涵盖二次手术、麻醉、住院、TSF器械材料、康复、支具等)远高于选择双下肢截肢并安装假肢的初始费用。患者及家属在充分知情高昂费用及可能的风险、并发症的前提下,仍有保留肢体的强烈愿望,本研究团队尊重患者及家属选择,并尽最大努力给患者提供最好的技术支持。因此,本研究实施的技术适用于传统方法难以处理、且家庭依从性较高、经济承受能力强的复杂病例,对于比较典型的单侧畸形,Ilizarov支架仍是更具性价比的选择。
综上所述,本研究患者实施分阶段治疗,一期手术利用TSF进行多平面畸形矫正后,二期手术进行多关节融合,最终使患者由跪行实现了站立负重行走,不仅保留了患肢,也提高了患者心理适应度和社会参与度,取得了良好的临床效果。但本研究治疗成本高昂,关节融合导致活动度丢失,左下肢短缩以及未来的潜在并发症都难以避免。本研究仅为未来处理此类极端复杂畸形提供一定的治疗思路,不能作为常规治疗手段推广。未来,数字化技术应用、新手术技术、新材料的出现也会为临床医生提供更多选择,更有利于临床治疗方案的制定。
来源:实用骨科杂志2026年1月 第32卷第1期
