
以急性胰腺炎为首发表现的原发性甲状旁腺功能亢进一例
作者:赵俊芳,天津市中医药研究院附属医院检验科
原发性甲状旁腺功能亢进 (primary hyperparathyroidism,PHPT)是由于甲状旁腺组织异常导致甲状旁腺激素(parathyroid hormone,PTH)过度分泌,引发钙磷代谢紊乱
(primary hyperparathyroidism,PHPT)是由于甲状旁腺组织异常导致甲状旁腺激素(parathyroid hormone,PTH)过度分泌,引发钙磷代谢紊乱 的内分泌疾病,其经典表现多与骨骼、泌尿系统损伤相关,而以急性胰腺炎
的内分泌疾病,其经典表现多与骨骼、泌尿系统损伤相关,而以急性胰腺炎 (acute pancreatitis,AP)为首发症状的病例临床少见,易因症状掩盖病因而延误诊断。
(acute pancreatitis,AP)为首发症状的病例临床少见,易因症状掩盖病因而延误诊断。
今天,为大家带来一篇发表于QJM: An International Journal of Medicine的病例研究,报道了一位61岁超重男性患者,因突发持续性上腹部疼痛伴背部放射就诊,最终确诊为甲状旁腺腺瘤致PHPT,急性胰腺炎为其首发表现[1]。
01病例描述
1、患者概况
患者,男,61岁,体型超重,有长期吸烟史,既往无特殊疾病史。因上腹部疼痛24小时且于2小时前症状加重就诊于急诊科。疼痛呈持续性,放射至背部,体位 改变后疼痛无缓解,无发热
改变后疼痛无缓解,无发热 、恶心、呕吐
、恶心、呕吐 、消化道出血
、消化道出血 及排便习惯改变等伴随症状。体格检查:患者血流动力学稳定,伴脱水表现;生命体征除血压升高(160/85 mmHg)外,其余指标正常;意识清醒、定向力正常,中腹部有中度压痛,无反跳痛,肠鸣音
及排便习惯改变等伴随症状。体格检查:患者血流动力学稳定,伴脱水表现;生命体征除血压升高(160/85 mmHg)外,其余指标正常;意识清醒、定向力正常,中腹部有中度压痛,无反跳痛,肠鸣音 正常,未触及腹部肿块;心电图
正常,未触及腹部肿块;心电图 显示窦性心律,心率90次/min。
显示窦性心律,心率90次/min。
2、实验室发现
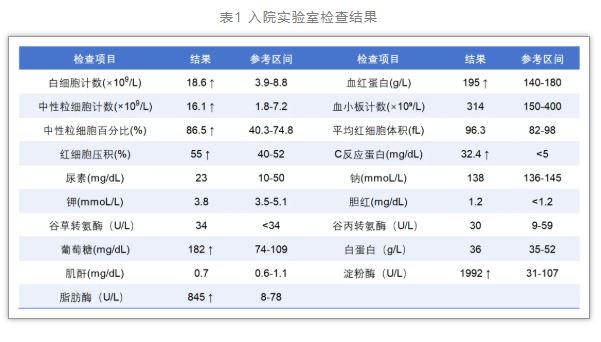
患者血清脂肪酶、淀粉酶水平显著升高,均超过正常参考区间上限3倍,见表1。
3、影像学检查
腹部超声及增强CT提示胰腺弥漫性肿大,伴炎性脂肪条索影,小网膜囊、左肾前筋膜及脾周区域可见胰周液体积聚;胰头旁探及一20 mm液性暗区,符合小型胰周脓肿表现,经评估无需引流。胆道系统及胰管未见明显异常,未探及胆囊结石 。
。
4、初步诊断及进一步检查
结合临床症状、实验室检查和影像学结果,患者被诊断为AP。因已排除胆结石 、饮酒等AP常见诱因,故完善进一步相关检查。血脂检查
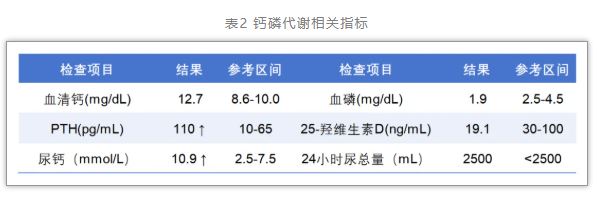
、饮酒等AP常见诱因,故完善进一步相关检查。血脂检查 结果正常,血清钙显著升高,血磷降低,PTH升高,见表2。颈部超声显示右下甲状旁腺区域有一个低回声结节,99m锝-甲氧基异丁基异腈显像(99mTc-MIBI)证实局部放射性摄取增高,符合右下甲状旁腺腺瘤表现。依据以上结果,诊断为PTHP。
结果正常,血清钙显著升高,血磷降低,PTH升高,见表2。颈部超声显示右下甲状旁腺区域有一个低回声结节,99m锝-甲氧基异丁基异腈显像(99mTc-MIBI)证实局部放射性摄取增高,符合右下甲状旁腺腺瘤表现。依据以上结果,诊断为PTHP。
5、治疗及随访
患者予静脉补液、利尿剂联合双膦酸盐纠正高钙血症 ,同时予禁食、镇痛等AP对症支持治疗。48~72 h内,患者临床症状及实验室相关指标均明显改善。鉴于 PHPT 诊断明确,遂建议其行甲状旁腺腺瘤切除术。患者入院 1 周后行该手术,术中PTH监测显示其水平下降超 50%(110 pg/mL 降至 45 pg/mL),证实单侧甲状旁腺腺瘤已完整切除。患者术后恢复顺利,24 h 内血清钙水平即恢复至正常参考区间;术后 1 个月随访,患者无明显不适,高钙血症及急性胰腺炎均未复发。
,同时予禁食、镇痛等AP对症支持治疗。48~72 h内,患者临床症状及实验室相关指标均明显改善。鉴于 PHPT 诊断明确,遂建议其行甲状旁腺腺瘤切除术。患者入院 1 周后行该手术,术中PTH监测显示其水平下降超 50%(110 pg/mL 降至 45 pg/mL),证实单侧甲状旁腺腺瘤已完整切除。患者术后恢复顺利,24 h 内血清钙水平即恢复至正常参考区间;术后 1 个月随访,患者无明显不适,高钙血症及急性胰腺炎均未复发。
02临床提示
AP是因胰酶异常激活对胰腺自身及周围器官产生消化作用,以胰腺局部炎性反应为主要特征,可累及多器官功能的急腹症。其典型临床表现为急性发作的持续性上腹部剧烈疼痛,疼痛常向背部放射,伴有腹胀、恶心、呕吐等症状;实验室检查可见血清淀粉酶及脂肪酶水平升高;早期典型影像学表现包括胰腺水肿 、胰周渗出、胰腺和(或)胰周组织坏死等[2]。
、胰周渗出、胰腺和(或)胰周组织坏死等[2]。
该病诊断标准需满足以下3项中任意2项:1)上腹部持续性疼痛;2)血清淀粉酶和(或)脂肪酶浓度至少高于正常上限值3倍;3)腹部影像学检查结果符合AP影像学改变[3]。
本例患者以急性上腹部疼痛伴背部放射为主要症状,结合实验室检查中淀粉酶和脂肪酶水平显著升高,以及腹部影像学检查显示胰腺弥漫性肿大、炎性脂肪浸润及胰周液体积聚,符合AP临床诊断标准。
AP病因复杂,其中胆石病、高甘油三酯血症及过度饮酒是临床最常见的病因,此外,药物、内镜逆行胰胆管造影 术后、高钙血症、感染、遗传、自身免疫疾病及创伤等因素也可诱发该病[2]。早期明确并控制病因,对缓解患者病情、改善预后及预防疾病复发具有重要意义。
术后、高钙血症、感染、遗传、自身免疫疾病及创伤等因素也可诱发该病[2]。早期明确并控制病因,对缓解患者病情、改善预后及预防疾病复发具有重要意义。
本例患者否认饮酒史,血脂检查结果正常,腹部超声及CT检查 均未发现胆结石,据此可排除胆道疾病、过度饮酒、高脂血症
均未发现胆结石,据此可排除胆道疾病、过度饮酒、高脂血症 等AP常见病因,需进一步排查其他少见病因。
等AP常见病因,需进一步排查其他少见病因。
PHPT是甲状旁腺组织原发病变致PTH 分泌过多而导致的一组临床症候群, 包括高钙血症、肾钙重吸收和尿磷 排泄增加、肾结石
排泄增加、肾结石 、肾钙质沉着症等。病理以单个甲状旁腺腺瘤最常见,少数为甲状旁腺增生或甲状旁腺癌
、肾钙质沉着症等。病理以单个甲状旁腺腺瘤最常见,少数为甲状旁腺增生或甲状旁腺癌 。根据病史、骨骼病变、泌尿系统结石和高血钙的临床表现,以及高钙血症和高PTH血症并存可做出定性诊断。此外,血碱性磷酸酶水平升高,低磷血症,尿钙和尿磷排出增多等均支持PHPT的诊断。定性诊断明确后,可通过超声、放射性核素扫描等有关定位检查了解甲状旁腺病变的部位完成定位诊断[4]。
。根据病史、骨骼病变、泌尿系统结石和高血钙的临床表现,以及高钙血症和高PTH血症并存可做出定性诊断。此外,血碱性磷酸酶水平升高,低磷血症,尿钙和尿磷排出增多等均支持PHPT的诊断。定性诊断明确后,可通过超声、放射性核素扫描等有关定位检查了解甲状旁腺病变的部位完成定位诊断[4]。
该患者血清钙显著升高,血磷降低,PTH升高,符合PHPT的实验室特征。颈部超声发现右下甲状旁腺区域低回声结节,99mTc-MIBI显示该区域局部放射性摄取增高,提示存在右下甲状旁腺腺瘤。
高钙血症(尤其是由PHPT引起的高钙血症)虽不是AP的常见病因,但已是公认的诱发因素之一[5]。钙在胰腺损伤 中起着关键作用,在PHPT中,持续的高钙血症可能通过增加腺泡细胞内钙浓度,导致消化酶过早激活,从而诱发胰腺炎。此外,钙浓度升高还可能使细胞内信号传导失调、激活钙依赖性蛋白或核因子-κB,进而引发胰腺炎症[6]。同时,高钙血症与胰管梗阻及复发性AP相关[6,7]。对于血钙升高或存在其他提示高PTH临床特征的患者,应怀疑甲状旁腺功能亢进相关的AP。国际胰腺学会2025年AP修订指南明确提出:对于AP合并血钙升高的患者,应进一步检测血清PTH水平;有肾结石、肾功能异常或骨病(如骨质疏松
中起着关键作用,在PHPT中,持续的高钙血症可能通过增加腺泡细胞内钙浓度,导致消化酶过早激活,从而诱发胰腺炎。此外,钙浓度升高还可能使细胞内信号传导失调、激活钙依赖性蛋白或核因子-κB,进而引发胰腺炎症[6]。同时,高钙血症与胰管梗阻及复发性AP相关[6,7]。对于血钙升高或存在其他提示高PTH临床特征的患者,应怀疑甲状旁腺功能亢进相关的AP。国际胰腺学会2025年AP修订指南明确提出:对于AP合并血钙升高的患者,应进一步检测血清PTH水平;有肾结石、肾功能异常或骨病(如骨质疏松 或病理性骨折
或病理性骨折 )病史的患者,提示其AP可能由PHPT引起[8]。
)病史的患者,提示其AP可能由PHPT引起[8]。
03检验提示
AP的实验室诊断主要依赖血清淀粉酶和脂肪酶检测,其中脂肪酶特异性更高。当两者浓度超过正常上限3倍,结合临床症状可辅助诊断该病,但需注意,酶升高的幅度与疾病严重程度无明确相关性[2]。
本例患者淀粉酶和脂肪酶水平均升高至正常上限3倍以上,符合AP的实验室诊断标准。同时,炎症相关指标亦出现异常,白细胞计数,中性粒细胞百分比、C反应蛋白均高于正常参考区间,提示患者存在明显炎症反应;
此外,患者葡萄糖水平高于74-109mg/dL的正常参考区间,考虑与AP急性期的应激状态有关,亦可能因胰腺实质损伤导致胰岛素分泌或糖代谢调节功能障碍所致;血红蛋白 升高,与患者入院时存在的脱水状态相符,提示血液浓缩。
升高,与患者入院时存在的脱水状态相符,提示血液浓缩。
其余如血小板计数、钠、钾、胆红素、转氨酶、白蛋白、肌酐等常规指标均在正常参考区间内,可排除其他系统性基础疾病对本次发病的干扰,其中胆红素、转氨酶正常,联合后续腹部影像学检查未发现胆道异常,可有效排除肝胆疾病作为本次AP的诱因。
PHPT的典型实验室特征包括高钙血症、低磷血症、高PTH血症,以及常伴有的高钙尿症和25-羟基维生素 D [25(OH)D] 水平降低。当患者存在高钙血症伴有血PTH水平高于正常或正常范围偏高时,需考虑PHPT的诊断[4]。
D [25(OH)D] 水平降低。当患者存在高钙血症伴有血PTH水平高于正常或正常范围偏高时,需考虑PHPT的诊断[4]。
PTH对钙、磷及25(OH)D的代谢存在明确调控作用,具体机制如下:1)对钙代谢的影响,PTH升高可促进肾脏远曲小管对钙的重吸收增加,同时刺激破骨细胞活性增强,促使骨骼中钙释放至血液中,双重作用导致血清钙水平升高;2)对磷代谢的影响,PTH升高会抑制肾脏近曲小管对磷的重吸收,促进磷从尿液中排出,进而导致血磷水平降低;3)对维生素D的影响,PTH升高可促进肾脏中25(OH)D向活性形式(1,25-二羟维生素D)转化,而后者作用于肠道, 增加肠钙的吸收,导致血钙升高。当血钙上升超过一定水平时, 从肾小球滤过的钙增多,致使尿钙排量增多。值得注意的是,25(OH)D降低是PHPT患者的常见伴随表现,主要与PTH长期持续升高、钙代谢紊乱导致维生素D消耗增加密切相关。
本例患者在排除AP常见诱因后,进一步检查显示:血钙升高、血磷降低、PTH显著升高,符合PHPT的典型生化特征;同时伴有25(OH)D水平降低及尿钙升高,进一步支持该诊断。结合后续甲状旁腺影像学定位结果,PHPT的临床诊断得以确立。
04作者总结
甲状旁腺腺瘤所致PHPT以AP为首发表现的情况临床少见,易因AP的典型症状掩盖原发病,造成漏诊或延误诊断,本病例为该类复杂疾病的临床诊疗提供了重要的实践参考。
PHPT是患者高钙血症的首要病因[9],85% 由单个甲状旁腺腺瘤引发,75%~80% 的患者无明显症状,但长期高钙血症可累及骨骼、泌尿、消化等多系统[7],其患者中胰腺炎的患病率为 1.5%~13%,可表现为急性、复发性或慢性胰腺炎 [10]。高钙血症作为AP的少见诱因,临床关注度不足,致病机制可能与钙介导胰酶过早激活、激活炎症信号通路、诱发胰管梗阻等相关。
[10]。高钙血症作为AP的少见诱因,临床关注度不足,致病机制可能与钙介导胰酶过早激活、激活炎症信号通路、诱发胰管梗阻等相关。
PHPT 的诊断需结合临床特征、实验室与影像学检查综合判断,高钙血症与高PTH血症并存是定性诊断的核心依据,低磷血症、高钙尿症、25(OH)D 降低为重要实验室佐证;颈部超声联合99mTc-MIBI可有效完成病变甲状旁腺的定位诊断,同时排除恶性肿瘤、维生素 D 过量等其他高钙血症病因,避免误诊。
PHPT合并AP的治疗需遵循急性期对症支持、远期病因根治的原则:急性期通过静脉补液、纠正高钙血症、禁食、镇痛等综合治疗,可快速缓解患者临床症状;纠正高钙血症并实施甲状旁腺切除术,有助于改善PHPT相关胰腺炎患者的预后[11],本病例患者术后恢复顺利、相关指标正常且无复发,印证了该治疗方案的有效性。
综上,对于AP患者,尤其是缺乏典型危险因素(如胆石症、酗酒、高甘油三酯血症)者,若血清钙处于正常高值或升高,应高度警惕PHPT可能。早期识别并干预原发病,不仅有助于急性期管理,更能从根本上预防胰腺炎复发,改善临床结局[12]。
本病例报道了原发性甲状旁腺功能亢进以急性胰腺炎为首发表现的罕见临床情况,具有重要的临床警示价值。患者为61岁超重男性,既无骨病、肾结石等甲旁亢典型表现,也无胆石症、酗酒或高脂血症等胰腺炎常见诱因,初诊极易被局限在“胰腺炎”本身,从而延误对根本病因的识别。值得肯定的是,作者凭借高血钙、低血磷、高甲状旁腺激素等特征性检验异常,结合颈部超声与 99mTc-MIBI 显像精准定位甲状旁腺腺瘤,最终明确根本病因,充分体现了从异常生化指标追溯疾病本质的缜密临床诊疗思维。
文献也报道过急性胰腺炎反复发作数年才确诊甲状旁腺功能亢进的案例,这就要求临床医师与检验人员建立双向联动的诊疗思维:临床医师面对无明确诱因的急性胰腺炎患者,需主动拓宽鉴别诊断思路,多方位排查潜在病因;检验人员则要强化异常指标的解读与预警能力,针对特征性检验结果及时为临床提供精准诊疗线索。这一诊疗思路,与 2025 年国际急性胰腺炎修订指南中 “对合并血钙升高或有肾结石、肾功能异常等病史的急性胰腺炎患者,需警惕甲状旁腺功能亢进” 的核心要求高度契合。
该病例的诊疗过程,充分彰显了多学科协作在复杂、罕见疾病诊疗中的重要价值。唯有实现检验与临床的深度沟通、检验数据与临床症状的双向印证,才能推动疾病诊疗从单纯的对症处理向病因根治转变。此类罕见病例的积累与分享,也将为提升临床对罕见内分泌急症的早期识别与精准诊疗能力,提供重要的实践参考。
专家简介
李宏峰
天津市中医药研究院附属医院检验科主任,主任技师,医学硕士。中华中医药学会检验医学分会第三届委员会委员,中国老年医学会检验分会第二届委员会委员,中国老年保健医学研究会检验分会委员,全国卫生产业企业管理协会实验医学(管理)专家委员会常务委员,国家卫生健康委人才交流服务中心全国卫生专业技术资格考试题库建设专家,天津医师学会检验医师学会第三届委员会委员,天津医学会检验分会第十届委员会委员,天津市药理学会精神药理专委会常务委员,天津市生物医学工程学会医学生物技术专业委员会常务委员,天津市医疗健康学会第一届精准检测专业委员会常务委员,天津市临床检验质量控制中心委员,天津市生物医学工程学会精准医学技术专业委员会常务委员,天津市中医药卫生监督执法专家委员会委员,天津市检验检测机构资质认定评审员,天津市预防医学会第六届卫生检验分会委员,天津市医学会微生物学与免疫学分会委员 等,以第一作者发表SCI学术论文4篇和中文核心期刊6篇,科研课题6项,专利技术1项。
参考文献略。
编辑:周宜滔 审校:冯甜
来源:数智检验医学
