
拨开迷雾见真章——一例肾小管酸中毒的检验诊断案例分析
作者:吴小平,中山市广济医院检验科
前言
肾小管酸中毒[1](Renal Tubular Acidosis, RTA)是一组由于肾小管泌氢离子(H+)和/或重吸收碳酸氢根离子(HCO3-)障碍,导致机体出现阴离子间隙(AG) 正常的高氯性代谢性酸中毒的临床综合征。根据病变部位和病理生理机制,RTA主要分为远端型(Ⅰ型,泌H⁺障碍)、近端型(Ⅱ型,重吸收HCO3-障碍)和IV型(醛固酮分泌或反应异常)。
正常的高氯性代谢性酸中毒的临床综合征。根据病变部位和病理生理机制,RTA主要分为远端型(Ⅰ型,泌H⁺障碍)、近端型(Ⅱ型,重吸收HCO3-障碍)和IV型(醛固酮分泌或反应异常)。
该病临床表现隐匿且复杂,轻者可无症状,重者可表现为顽固性低钾血症 、骨病、肾结石
、骨病、肾结石 甚至慢性肾衰竭
甚至慢性肾衰竭 ,极易被误诊或漏诊。在诊断过程中,实验室检查起着决定性作用,从血气分析、电解质测定到尿酸化功能试验,每一项指标都是拼凑诊断真相的关键碎片。
,极易被误诊或漏诊。在诊断过程中,实验室检查起着决定性作用,从血气分析、电解质测定到尿酸化功能试验,每一项指标都是拼凑诊断真相的关键碎片。
本文笔者通过1例Ⅰ型(远端)RTA的完整检验流程与分析,展示检验在RTA诊断、分型、病因鉴别中的关键价值,为临床与检验协同诊疗提供参考。
案例经过
病史资料:患者,女性,22岁。因“反复四肢无力2个月,加重2天”入院。患者2个月前无明显诱因出现双下肢乏力,进行性加重至行走困难,伴恶心、纳差。
于外院查血钾为2.1 mmol/L,诊断为“低钾血症”,经静脉及口服补钾后症状缓解,但停药后复发。近2天感四肢无力加重,无法独立行走,遂来我院就诊。患者既往有“干燥综合征”病史3年,未规律治疗。否认高血压 、糖尿病
、糖尿病 史,否认家族遗传病史。
史,否认家族遗传病史。
初步实验室检查:入院后立即采集血气、血生化及尿液标本送检,主要结果如下;
①血气分析(见图1):pH 7.28(↓),HCO3- 14 mmol/L(↓),PaCO2 30 mmHg。提示代谢性酸中毒。
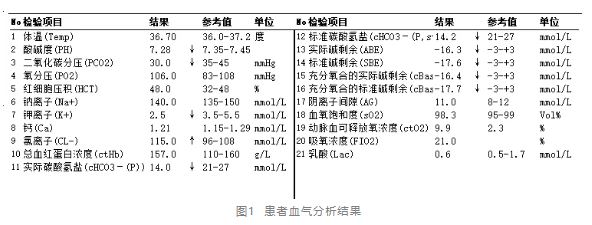
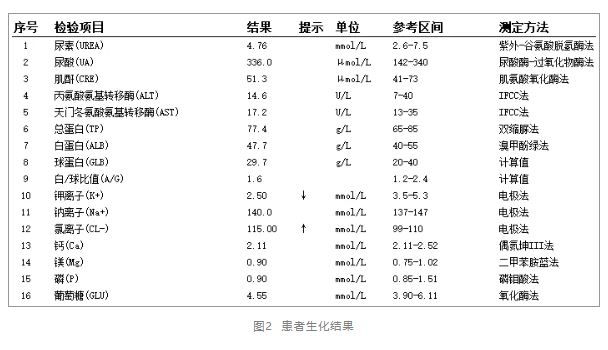
②血清生化(见图2):电解质 K+ 2.5 mmol/L(↓),Na+ 140 mmol/L,Cl- 115 mmol/L(↑),Ca2+ 2.11 mmol/L,P3- 0.9 mmol/L;肾功能:肌酐(CRE)51.3umol/L,尿素氮 (BUN)4.76 mmol/L,正常 ; 肝功能、血糖正常。
(BUN)4.76 mmol/L,正常 ; 肝功能、血糖正常。
计算阴离子间隙(AG)= Na+ - (Cl- + HCO3-)= 140 - (115 + 14)= 11(参考范围8-16),处于正常范围内(排除高AG代酸)。
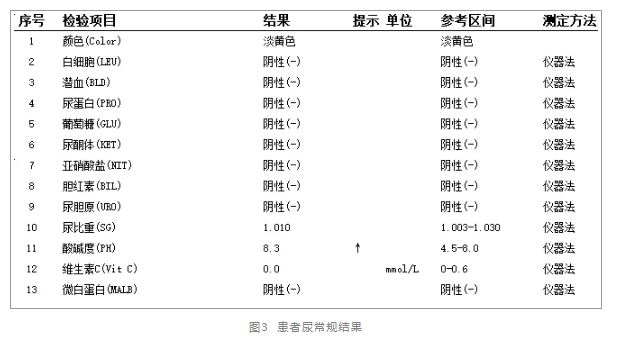
③尿液检查 (见图3):尿pH 8.3(↑),尿比重1.010,尿糖阴性,尿蛋白阴性。
(见图3):尿pH 8.3(↑),尿比重1.010,尿糖阴性,尿蛋白阴性。
④尿电解质:24h尿K+ 65 mmol(提示肾性失钾),尿Ca2+ 8.2 mmol/24 h(↑)。
⑤确诊试验:氯化铵负荷试验 :口服氯化铵后,尿常规
:口服氯化铵后,尿常规 尿pH持续>7.0,试验阳性。
尿pH持续>7.0,试验阳性。
最终诊断:1. Ⅰ型(远端)肾小管酸中毒;2. 继发性干燥综合征;3. 低钾性麻痹、肾钙质沉着症。
治疗与转归:予枸橼酸钾纠正酸中毒与低钾、碳酸氢钠补碱、补钙及免疫调节治疗。1周后乏力缓解,血钾3.6 mmol/L,HCO3- 21 mmol/L,尿pH 5.5;出院后规律随访,电解质与血气稳定。
案例分析
本案例的检验结果看似寻常,实则存在明显的逻辑矛盾。笔者在审核报告时,敏锐地发现了一些关键疑点,并与临床医生展开了深入沟通。
第一步:明确核心综合征——矛盾性电解质与酸碱失衡。
患者最突出的检验异常有两点:低钾血症(2.5 mmol/L)和阴离子隙 正常的高氯性代谢性酸中毒(pH 7.28,HCO3- 14 mmol/L,Cl⁻ 115 mmol/L,AG正常),AG正常可排除糖尿病酮症、乳酸酸中毒、尿毒症
正常的高氯性代谢性酸中毒(pH 7.28,HCO3- 14 mmol/L,Cl⁻ 115 mmol/L,AG正常),AG正常可排除糖尿病酮症、乳酸酸中毒、尿毒症 等高AG代酸。
等高AG代酸。
通常,腹泻 导致的酸中毒因丢失HCO3-而伴有高氯,但同时会因肠道丢失钾而致低钾,看似符合。然而,腹泻时尿pH应呈酸性(机体产酸,肾脏拼命排酸),且尿钾排泄量应减少(机体缺钾,肾脏保钾)。
导致的酸中毒因丢失HCO3-而伴有高氯,但同时会因肠道丢失钾而致低钾,看似符合。然而,腹泻时尿pH应呈酸性(机体产酸,肾脏拼命排酸),且尿钾排泄量应减少(机体缺钾,肾脏保钾)。
本例患者却表现为反常的碱性尿(pH 8.3)和高尿钾(24小时尿钾65 mmol/L),这完全不符合胃肠源性的酸碱失衡。这提示笔者:问题可能出在肾脏本身;
第二步:定位病变部位——结合碱性尿,强烈指向肾小管酸化功能障碍。
再按“血钾→尿pH→负荷试验”分型逻辑继续分析:
① 血钾2.5mmol/L(低钾),排除Ⅳ型RTA(高钾特征);
② 全身酸中毒(pH 7.28)时,尿pH 8.3>5.5,呈反常性碱性尿,提示远端肾小管泌氢障碍;
③24 h尿钾升高(低钾时仍>25 mmol/24 h),证实肾性失钾;
④氯化铵负荷试验阳性,确诊远端酸化功能缺陷。综上,排除近端RTA,如果是近端RTA(Ⅱ型),由于近端小管重吸收HCO3-障碍,大量碱基从尿中丢失。
但在严重酸中毒时(血浆HCO3- < 15 mmol/L),到达远端小管的HCO3-已经极少,远端小管排H⁺功能正常,此时尿液可以被正常酸化,尿pH可降至5.5以下。而本例患者在血HCO3-已降至14 mmol/L的严重酸中毒状态下,尿pH依然高达8.3。这完全符合Ⅰ型远端RTA的诊断标准。
其病理生理机制如同一条“排水不畅的管道”,肾脏无法将体内代谢产生的酸性物质通过泌H⁺的方式排入尿液,导致酸在体内堆积(酸中毒),而尿液却因为缺少H⁺而呈现相对碱性;
第三步:解释伴随现象——低钾血症的根源,为何远端RTA会导致顽固性低钾?
这是因为远端肾小管泌H⁺障碍后,H⁺-Na⁺交换减少,机体代偿性地启用了K⁺-Na⁺交换途径,导致本该通过H⁺形式排出的酸性物质,被迫通过大量排泄K⁺来代替。因此,即便机体已经处于严重低钾状态,肾脏依然在“错误地”源源不断排出钾离子。
本患者24小时尿钾排泄量高达65 mmol/L,结合其低血钾状态,证实了肾性失钾是其低钾的根本原因。高氯机制:HCO3-丢失致氯被动重吸收增加,形成高氯性代酸;
第四步:溯本求源——寻找继发病因。
RTA并非一个最终诊断,找到背后的病因才是关键,成人起病的远端RTA,约一半以上继发于自身免疫性疾病,尤其是干燥综合征和系统性红斑狼疮 。自身免疫性疾病引发的异常免疫球蛋白或浸润的淋巴细胞可损伤肾小管上皮细胞,导致其泌H⁺功能丧失。
。自身免疫性疾病引发的异常免疫球蛋白或浸润的淋巴细胞可损伤肾小管上皮细胞,导致其泌H⁺功能丧失。
回顾病史,该患者既往有“干燥综合征”,且未规律治疗,这为病因提供了重要线索。因此,最终诊断指向:原发性干燥综合征 继发性远端肾小管酸中毒(Ⅰ型RTA)。
继发性远端肾小管酸中毒(Ⅰ型RTA)。
知识拓展
RTA分型与检验要点[2]:
Ⅰ型(远端):泌氢障碍;AG正常高氯代酸、低钾、尿pH>5.5、可滴定酸/NH4+ ↓;氯化铵负荷(+);Ⅱ型(近端):HCO3-重吸收障碍;低钾、尿pH可<5.5、伴糖尿/氨基酸尿;FE-HCO3->15%;
Ⅳ型:醛固酮不足/抵抗;高钾、代酸较轻、尿pH可<5.5;肾素/醛固酮异常。
关键检验项目解读:尿pH 酸中毒时仍>5.5为Ⅰ型核心线索。AG:正常是RTA与其他代酸的分水岭。负荷试验:不完全型RTA确诊金标准。
继发性RTA常见病因:自身免疫病(干燥综合征、狼疮)、药物(锂剂、两性霉素B)、梗阻性肾病 、遗传性疾病等,检验需同步筛查自身抗体、肾功能、药物史与影像学。
、遗传性疾病等,检验需同步筛查自身抗体、肾功能、药物史与影像学。
总结
本案例以代谢性酸中毒+反常性碱性尿+低钾高氯为核心线索,笔者按酸碱失衡判断→分型鉴别→病因筛查→确诊验证四步完成分析。
对于检验科而言,本例的启示在于:不能仅满足于报出异常的数值,更应关注指标之间的逻辑关系。当一份标本同时出现“低血钾、高血氯、碱性尿”时,应高度怀疑RTA的可能,并及时与临床沟通,建议完善血气分析、尿pH及24小时尿电解质检查,避免患者反复因“低钾”而延误诊治。RTA的治疗关键在于纠正酸中毒(常用枸橼酸钾/钠),而非单纯补钾。只有酸中毒被纠正,肾脏才会停止“漏钾”。
点评专家:侯枫林 中山市广济医院检验科 副主任技师
本案例是一篇非常出色的检验与临床结合的案例分析。文章最大的亮点在于其严谨的临床逻辑推理过程,完美诠释了如何从检验数据的“乱麻”中理清诊断思路。
作者抓住了该病最核心的病理生理矛盾——“酸血症”与“碱性尿”并存。这一现象看似简单,却往往是临床医生容易忽视或无法合理解读的关键。
通过计算阴离子间隙(AG)排除了高AG酸中毒,通过尿钾定量明确了肾性失钾,最后利用酸中毒状态下的尿pH值进行分型诊断,步步为营,丝丝入扣。
特别值得一提的是,本文并未止步于RTA的分型诊断,而是结合患者病史,将最终病因指向了干燥综合征。这一点非常重要,因为RTA只是一种临床综合征,约30%的成人远端RTA由自身免疫病引起。
对于检验科医生而言,在报告单上“提示可能为干燥综合征继发RTA”,能极大地帮助临床医生缩短诊断路径,避免漏查原发病。建议在今后的工作中,对于此类疑似病例,检验科可进一步与临床合作开展“氯化铵负荷试验”或“碳酸氢盐重吸收试验”等功能性试验,或进行肾小管相关自身抗体检测,以进一步丰富诊断依据。
总的来说,这是一篇对检验医师和临床医生都具有很高学习价值的优秀案例。
专业审核:陈宏 (秦皇岛市工人医院)
(秦皇岛市工人医院)
参考文献
[1]陈罡, 吴东, 李明 喜. 第475例——肾小管酸中毒,肾衰竭,贫血
喜. 第475例——肾小管酸中毒,肾衰竭,贫血 ,乳酸酸中毒[J]. 中华内科杂志, 2020, 59(2):165-168.
,乳酸酸中毒[J]. 中华内科杂志, 2020, 59(2):165-168.
[2]高思豪, 等. 儿童原发性远端肾小管酸中毒19例临床、基因及预后分析[J]. 中国实用儿科杂志, 2024, 39(5).
来源:检验医学
