
患者性激素异常指向克氏综合征,临床却“另有发现”?
作者:刘茜,匡莹莹,陈丹 ,姚咸等,湖北省监利市人民医院检验科
,姚咸等,湖北省监利市人民医院检验科
案例经过
患者男,30岁,因未避孕未育一年到医院泌尿外科就诊,经检测发现:促卵泡激素(FSH)和促黄体生成素(LH)显著升高,睾酮水平降低,精液分析为无精子症。
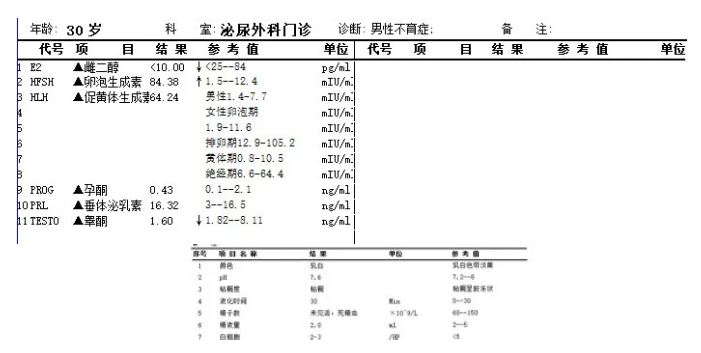
从检验的角度看,这组数据高度指向 “原发性睾丸功能衰竭”,即睾丸本身失去了正常工作的能力[1]。
在这种情况下,我们想到一个常见的病因便是克氏综合征(47,XXY核型)。因此,在发出报告时,我们与临床医生沟通提示“建议行染色体核型分析 以排除克氏综合征等遗传病因”。
以排除克氏综合征等遗传病因”。
但是医生面对检验数据所提示的克氏综合征表示怀疑,因为患者的临床症状和体征并不符合克氏综合征,但是基于检验结果,还是建议患者进一步检查染色体。
一个星期后患者结果出来,患者染色体正常。
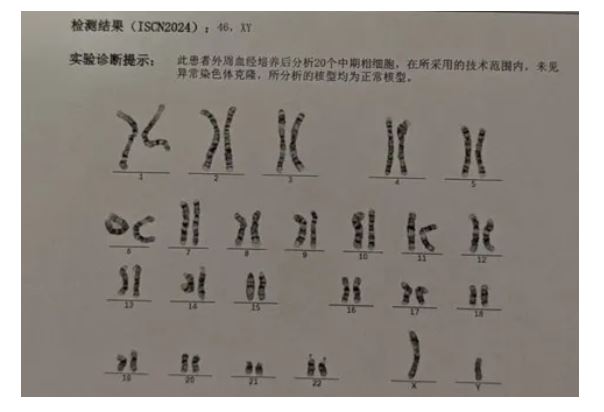
后续去上一级医院检查:

医生先给予生精片 ,复方氨基酸
,复方氨基酸 ,阿那曲唑
,阿那曲唑 治疗,后续再根据疗效继续观察看是否完善睾丸活检
治疗,后续再根据疗效继续观察看是否完善睾丸活检 和基因检测。
和基因检测。
案例分析
这是一场关于“究竟该相信数据还是人”的辩论。
蓝方:检验科
从病理生理学机制看,这组检验结果的分析非常明朗:
男性生殖器官由下丘脑—垂体—睾丸这根性腺轴控制,下丘脑分泌促性腺激素释放激素(GnRH),刺激垂体分泌促性腺激素(FSH、LH),作用于睾丸,使睾丸产生雄激素和精子。我们通过性激素可以了解病变部位和睾丸功能。
其中FSH升高、LH升高、T正常或降低,说明睾丸功能障碍,临床表现为无精症,不可逆的。
而最常见的一种模式是FSH、LH明显增高,T低或正常,睾丸小或偏小,说明睾丸生精功能障碍,病变部位在于睾丸,染色体47XXY,称为克氏综合征[2]。
红方:临床医生
患者不是一组简单的数据,当临床医生看到患者本人时,就会发现体征并不符合数据所推断的克氏综合征。
典型的克氏综合征患者,通常伴随一些特征性的临床表现:
体型特征:身材高大,下肢相对较长
第二性征发育不良:胡须、体毛稀疏,喉结不明显,肌肉欠发达
睾丸体积显著缩小(通常小于4毫升),质地偏软
可能伴有轻度智力或学习障碍,或社会行为问题。
所以临床医生提出疑问:检验数据指向克氏综合征,但眼前的患者却完全不符合这个疾病的典型面貌。
这个患者身材、体态、第二性征发育完全正常,睾丸体积正常,质地尚可,无任何相关的认知或行为特征。
矛盾的统一:检验与临床的协同诊断
当检验怀疑与临床表现发生冲突时,这并不是非黑即白的对立关系,而是说明我们需要做进一步的检查才能做出正确的判断。而核型分析(染色体检查)正是解决这一矛盾的最佳办法。
最后的结果证明:
1. 核型正常(46, XY),推翻了克氏综合征的诊断。这证实了临床医生的怀疑:患者不是XXY。
2. 但异常的激素水平(高FSH/LH,低睾酮)告诉我们:原发性睾丸功能衰竭的诊断是成立的,只是病因并不是因为染色体数目异常。
3. 我们的诊断思路需要转向其他可能导致“获得性”睾丸功能衰竭的病因:
感染因素:如青春期后的流行性腮腺炎 并发睾丸炎。
并发睾丸炎。
理化损伤:如放疗、化疗、长期接触重金属或杀虫剂。
外伤或手术损伤:如腹股沟疝 手术不慎损伤睾丸血供。
手术不慎损伤睾丸血供。
免疫因素:自身免疫性睾丸炎。
其他遗传综合征:如46,XY型性腺发育不全等(临床表现与克氏不同)。
特发性:经过系统检查仍找不到明确原因。
案例思考
这个案例虽然最后并没有得到明确的答案,但是我们也得到了很多思考和经验。
检验科依据数据,可以为诊断指明方向、提供证据,但是不能脱离临床而存在,不然就变成了闭门造车。而临床也不能一味的依赖辅助检查,基本的病史询问和体格检查才是根本。当检验与临床矛盾时,应该互相结合,深度思考,从而为患者找到真正精准的病因。
总之,在医学实践中,检验医师应该学会数据的临床意义,而临床医师应该懂得如何将数据与人的整体相结合。两者不是对立关系,而是伙伴关系。共同做出最精准的诊断。
【参考文献】
[1] 内分泌医师的案头工具书——《威廉姆斯内分泌学第14版(中文版)》正式出版[J].中华内分泌代谢杂志,2024,40,(8):709-709.
[2] 俞旭君,董良,余青霞等.克氏综合症的治疗研究进展[C].//中华中医药学会第十六次男科学术大会.2016:933-934.
[3] 中国医师协会生殖医学专业委员会生殖男科学组,安庚,熊承良等.非梗阻性无精子症病因及诊断专家共识(2025年)[J].中华生殖与避孕杂志,2025,45,(10):985-1002.DOI:10.3760/cma.j.cn101441-20250612-00264.
来源:检验医学网
