
血气高钾危急值,究竟是检验误差还是标本问题?
作者:麻薇,长沙华程康复医院检验科
血气分析因快速、便捷,常被用于急危重症患者的即时评估,尤其血钾结果,往往直接影响临床处置。但血气样本属于全血标本,一旦发生体外溶血,往往不像常规生化标本那样容易被识别,却可能导致钾离子假性升高,甚至触发不必要的临床干预。
本文通过一例转院患者血气高钾危急值的识别经过,回顾检验科如何借助同期其他标本、结果逻辑和复核验证,将一次原本可能被简单归为“检验误差”的异常结果,准确归因为“标本问题”,并提示血气危急值管理不仅要“报得快”,更要“报得准”。
危急值报出了
但这个结果“高得不太对”
患者女,87岁,转入我院重症康复二科。入院当日下午先行血气分析,结果提示:钾离子 6.18mmol/L,为危急值。
检验科按流程完成危急值电话通知。随后,临床主任来电反馈:患者为当日转院新入院病人,自上一家医院转出后至我院采血前,并未进行可能明显影响血钾的特殊输液或相关处置;而前院当日电解质结果显示,血钾仅为4+mmol/L,处于正常范围。
也就是说,如果本次血气钾6.18 mmol/L是真实结果,则意味着患者在短时间内出现了明显的血钾升高;但从病程演变和诊疗经过看,这一变化缺乏足够的临床支持。
面对这样的结果,检验科不能只停留在“结果异常、流程已报”,而应进一步追问:这是患者真的高钾了,还是标本本身出了问题?
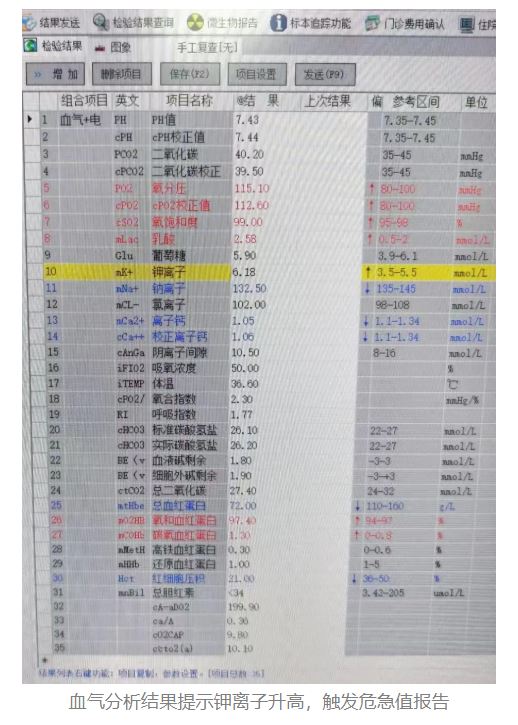
血气分析结果提示钾离子升高,触发危急值报告
从“看结果”转向“查标本”
带着这个疑问,我们随即回查患者同一时间段是否还有其他送检标本。结果发现,该患者同期还送检了血常规 、凝血、急诊生化、发光项目等。
、凝血、急诊生化、发光项目等。
这一点非常关键。因为血气样本本身难以直接判断是否存在溶血,而同期其他标本,恰恰可能成为识别前分析问题的重要旁证。
进一步调取并观察同批次标本后发现:血常规、凝血等抗凝管均有明显溶血表现;生化管离心后血清外观未见明显溶血。
这一结果提示:同次采血过程中,至少部分样本已经发生了明显的分析前误差。
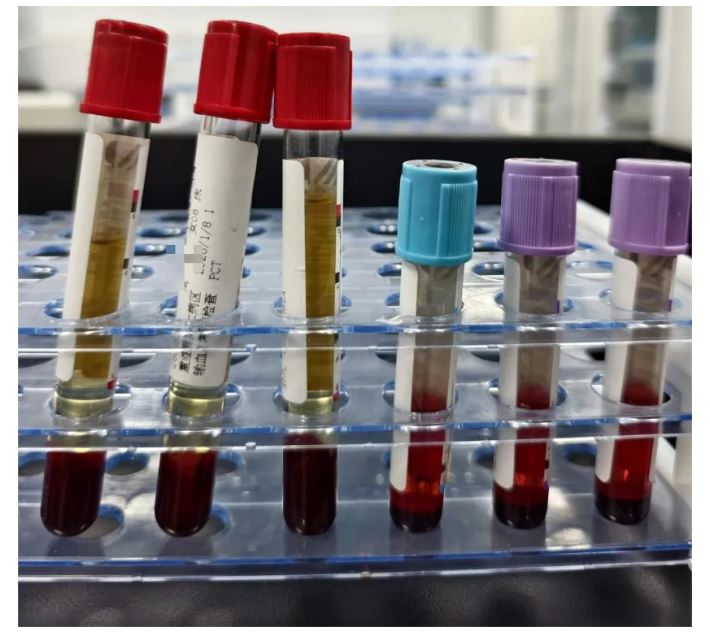
同期其他血标本离心后,抗凝管均重度溶血,生化管血清正常。
随后,我们使用同期采集且外观无明显溶血的生化标本复查电解质。结果显示:血钾 4.22 mmol/L,处于正常范围。这一复查结果与前院当日结果基本一致,却与血气钾6.18 mmol/L明显不符。
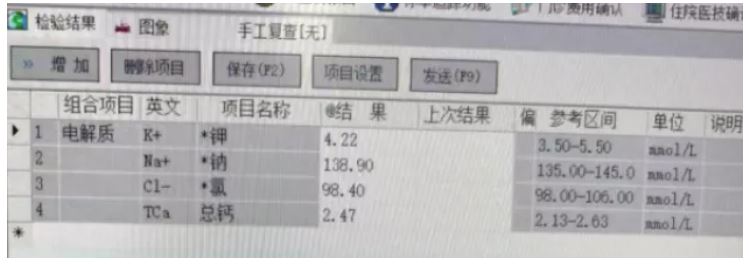
同时间生化标本复查电解质,血钾结果正常,与血气结果明显不一致。
血气样本虽然“看不见”
但问题已经被旁证出来了
至此,这条判断链已经比较清楚:
血气提示高钾危急值;
临床经历并不支持患者短时间内真实高钾;
同批次多支抗凝管均可见明显溶血;
同时间无明显溶血的生化标本复查血钾正常。
更值得注意的是,这批标本呈现出一个很有特点的现象:抗凝管都有溶血,而非抗凝生化管没有明显溶血。这提示导致溶血的因素,很可能更多与抗凝标本采集后的操作有关。结合日常工作经验分析,不排除采血后混匀动作过猛、震荡过剧等因素导致红细胞受损。当然,采血不顺、抽吸负压过大、转运过程中震荡等前分析因素,也仍需一并考虑。
基于这些线索,可以高度怀疑:血气样本虽然无法直接从外观判断是否溶血,但其结果已被同批次标本“旁证”出来——该血气标本很可能同样存在体外溶血,从而造成钾离子假性升高。
这也正是血气分析在分析前质量控制阶段最容易被忽视的难点之一。与常规生化样本不同,血气分析使用的是全血标本,通常不经过离心,因此无法像血清、血浆那样通过外观直接识别溶血。也正因为如此,血气样本中的溶血常常是“隐匿的”——结果已经报出,但干扰却未必能被第一时间发现。
这次最值得记录的
不只是“复查正常”
这例病例最有价值的地方,不仅在于识别出一次血气假性高钾,更在于对异常结果完成了准确归因。
临床最终在病程记录中写明:“考虑标本误问题,予复查电解质。”这一表述非常关键。因为本例中:仪器运行并无异常;分析系统未见失控;真正导致结果失真的,是样本在进入分析系统之前,已经因前分析环节受损而改变。
所以,这不是简单的“检验误差”,更准确地说,是标本问题。
这几个字的变化,看似只是措辞调整,实际上反映的是对检验全过程质量控制认识的提升。很多“解释不通”的异常结果,并不是分析系统出了错,而是样本在分析前就已经发生了改变。

这例病例
给检验工作带来的几点启示
危急值管理,不应止于“报出结果”
危急值管理当然强调及时,但对检验科而言,真正的价值不仅是快速通知,更包括对结果可信度的专业判断。
对“高得不合逻辑”的结果,要有追问意识
当结果与患者病情、近期历史数据、治疗经过明显不符时,不能只重复数字,而应先判断:是患者变了,还是样本变了?
同时间窗其他标本,是识别血气隐匿性溶血的重要抓手
血气样本自身难以识别溶血,而同期血常规、凝血、生化等标本,往往能帮助检验人员把前分析问题“找出来”。
复核要尽量建立在高质量标本基础上
对于钾这类受溶血影响明显的项目,条件允许时,应尽快使用无明显溶血的血清或血浆标本复核,以避免将假性异常继续放大。
“标本问题”比“检验误差”更准确
这个区别看似只是表述层面的变化,实则体现的是检验思维的精度,也体现了检验在临床决策中的专业价值。
这例病例提醒我们:并不是所有血气高钾都是真高钾,也并不是所有“解释不通”的异常结果都应被简单归为检验误差。
当血气样本无法直接识别溶血时,检验人员更需要依靠临床信息、同期标本和复核结果,建立完整的判断链条。对检验科而言,真正的专业,不只是把结果报出去,而是帮助临床判断:这个结果,到底有多可信。
从“检验误差”到“标本问题”,改变的不只是几个字,更是检验思维的精度,也是患者安全管理中的重要一环。面对与临床不符的危急值,检验人员多想一步、多查一步,往往就能避免一次可能的误判甚至误治。这正是检验医学在临床中的意义所在。
来源:检验医学网
