
疑难病例:胆囊炎后的淋巴结肿大
来源:解放军总医院
2012.02.03
我要投稿
作者:解放军总医院 李胜光 邓小虎
【病例资料】
患者女,46岁,主因发热 、淋巴结肿大2个月余,发现肝、脾肿大1周被收住解放军总医院。
、淋巴结肿大2个月余,发现肝、脾肿大1周被收住解放军总医院。
患者于2007年1月9日夜间开始,无诱因出现发热,自测体温38℃。无寒战、咳嗽 、咳痰;无腹痛、腹泻
、咳痰;无腹痛、腹泻 以及尿频、尿急等症状,未处理。第2天晨起体温恢复正常,当日晚发热再起,发热前有轻微寒战,体温最高达39.6℃。期间有右上腹疼痛,向后背放射。另有明显乏力、纳差、恶心,呕吐一次胃内容物。在当地医院行CT检查
以及尿频、尿急等症状,未处理。第2天晨起体温恢复正常,当日晚发热再起,发热前有轻微寒战,体温最高达39.6℃。期间有右上腹疼痛,向后背放射。另有明显乏力、纳差、恶心,呕吐一次胃内容物。在当地医院行CT检查 ,发现腹腔多发淋巴结肿大(图1A),住院诊治。给予头孢唑啉钠、氧氟沙星
,发现腹腔多发淋巴结肿大(图1A),住院诊治。给予头孢唑啉钠、氧氟沙星 及地塞米松
及地塞米松 治疗4 d,体温降至正常。此后未再发热。热退后即行腹腔镜
治疗4 d,体温降至正常。此后未再发热。热退后即行腹腔镜 取淋巴结活检+胆囊切除术。术后病理诊断提示:慢性胆囊炎
取淋巴结活检+胆囊切除术。术后病理诊断提示:慢性胆囊炎 ,增生性淋巴结炎伴坏死。2个月后在当地复查腹部CT
,增生性淋巴结炎伴坏死。2个月后在当地复查腹部CT ,提示肝、脾肿大。为进一步诊治收住我院消化科。
,提示肝、脾肿大。为进一步诊治收住我院消化科。
 、淋巴结肿大2个月余,发现肝、脾肿大1周被收住解放军总医院。
、淋巴结肿大2个月余,发现肝、脾肿大1周被收住解放军总医院。患者于2007年1月9日夜间开始,无诱因出现发热,自测体温38℃。无寒战、咳嗽
 、咳痰;无腹痛、腹泻
、咳痰;无腹痛、腹泻 以及尿频、尿急等症状,未处理。第2天晨起体温恢复正常,当日晚发热再起,发热前有轻微寒战,体温最高达39.6℃。期间有右上腹疼痛,向后背放射。另有明显乏力、纳差、恶心,呕吐一次胃内容物。在当地医院行CT检查
以及尿频、尿急等症状,未处理。第2天晨起体温恢复正常,当日晚发热再起,发热前有轻微寒战,体温最高达39.6℃。期间有右上腹疼痛,向后背放射。另有明显乏力、纳差、恶心,呕吐一次胃内容物。在当地医院行CT检查 ,发现腹腔多发淋巴结肿大(图1A),住院诊治。给予头孢唑啉钠、氧氟沙星
,发现腹腔多发淋巴结肿大(图1A),住院诊治。给予头孢唑啉钠、氧氟沙星 及地塞米松
及地塞米松 治疗4 d,体温降至正常。此后未再发热。热退后即行腹腔镜
治疗4 d,体温降至正常。此后未再发热。热退后即行腹腔镜 取淋巴结活检+胆囊切除术。术后病理诊断提示:慢性胆囊炎
取淋巴结活检+胆囊切除术。术后病理诊断提示:慢性胆囊炎 ,增生性淋巴结炎伴坏死。2个月后在当地复查腹部CT
,增生性淋巴结炎伴坏死。2个月后在当地复查腹部CT ,提示肝、脾肿大。为进一步诊治收住我院消化科。
,提示肝、脾肿大。为进一步诊治收住我院消化科。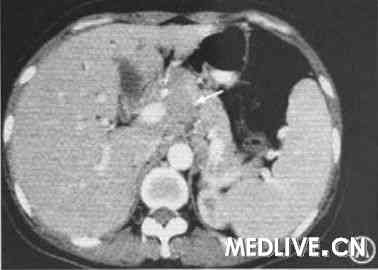 |
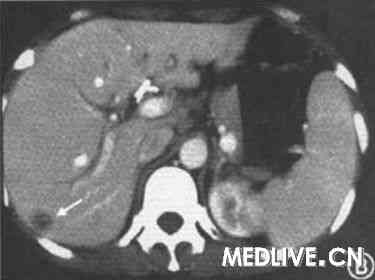 |
图1 激素治疗10 d后患者腹部cT检查结果
(A) 可见肿大的腹腔淋巴结较入院前明显缩小。
(B) 新发现肝右叶背段包膜下一约1.5 cm大小的低密度影,内部密度不均匀
病程中有一过性轻度口干,无眼干、眼砂粒感、四肢无力、关节肿痛等症状。发病以来精神、饮食、睡眠欠佳,无脱发、口腔溃疡、关节肿痛,无黄疸 、呕血,大、小便正常,体重下降5 kg。
、呕血,大、小便正常,体重下降5 kg。
既往史
患者否认结核和肝炎病史,10多年前曾行阑尾切除术,3年前因子宫肌瘤 行子宫次全切术。半年前患“过敏性紫癜”,治疗后好转。患者父亲曾患“急性单核细胞性白血病”,现已治愈。其他个人史和家族史无特殊。
行子宫次全切术。半年前患“过敏性紫癜”,治疗后好转。患者父亲曾患“急性单核细胞性白血病”,现已治愈。其他个人史和家族史无特殊。
入院后体格检查:生命体征正常。左侧胫前有少量散在针尖大小的紫癜性皮疹 ,外侧有一小片直径约0.6 cm大小的出血斑。双侧颈后触及1~2个肿大淋巴结,约花生米大小,质软,无压痛。双侧腋窝及腹股沟可触及肿大淋巴结,直径约1.5~2.0 cm,无触痛,活动度可,余浅表淋巴结未触及肿大。心、肺、腹查体无异常发现。
,外侧有一小片直径约0.6 cm大小的出血斑。双侧颈后触及1~2个肿大淋巴结,约花生米大小,质软,无压痛。双侧腋窝及腹股沟可触及肿大淋巴结,直径约1.5~2.0 cm,无触痛,活动度可,余浅表淋巴结未触及肿大。心、肺、腹查体无异常发现。
入院后重要的化验结果如下:血红细胞沉降率(ESR) 137 min/1 h,C-反应蛋白
137 min/1 h,C-反应蛋白 (CRP)正常;免疫球蛋白IgG 3.7g/L(正常范围0.7~1.6),类风湿因子
(CRP)正常;免疫球蛋白IgG 3.7g/L(正常范围0.7~1.6),类风湿因子 199万IU/L(正常<2万IU/L),抗核抗体1:1000阳性(正常<1:100),抗β2糖蛋白Ⅰ抗体阳性,抗心磷脂抗体
199万IU/L(正常<2万IU/L),抗核抗体1:1000阳性(正常<1:100),抗β2糖蛋白Ⅰ抗体阳性,抗心磷脂抗体 阴性;尿常规
阴性;尿常规 正常,24 h尿蛋白定量阴性;D-二聚体
正常,24 h尿蛋白定量阴性;D-二聚体 >20 mg/L;EB病毒及柯萨奇病毒抗体
>20 mg/L;EB病毒及柯萨奇病毒抗体 ">柯萨奇病毒抗体IgM阳性;嗜异性凝集试验
">柯萨奇病毒抗体IgM阳性;嗜异性凝集试验 阴性;PPD试验
阴性;PPD试验 和结核抗体均阴性;各项肿瘤标记物均正常范围。
和结核抗体均阴性;各项肿瘤标记物均正常范围。
超声提示,双侧颈部、腹股沟区、肝门部及腹膜后多发肿大淋巴结;肝内胆管轻度扩张。胸部CT平扫 未见异常。胰腺CT:胰头体积增大,余未见胰管扩张;腹膜后淋巴结肿大并肝、脾肿大。纤维胃镜
未见异常。胰腺CT:胰头体积增大,余未见胰管扩张;腹膜后淋巴结肿大并肝、脾肿大。纤维胃镜 及肠镜
及肠镜 检查未见明显异常。唇腺活检为正常唾液腺组织。
检查未见明显异常。唇腺活检为正常唾液腺组织。
患者在北京协和医院首先收住消化科,完成上述辅助检查后,因多项自身抗体阳性,疑诊结缔组织病,于住院第25天(2007年4月6日)转入风湿科,给予泼尼松 每日40 mg口服。
每日40 mg口服。
(A) 可见肿大的腹腔淋巴结较入院前明显缩小。
(B) 新发现肝右叶背段包膜下一约1.5 cm大小的低密度影,内部密度不均匀
病程中有一过性轻度口干,无眼干、眼砂粒感、四肢无力、关节肿痛等症状。发病以来精神、饮食、睡眠欠佳,无脱发、口腔溃疡、关节肿痛,无黄疸
 、呕血,大、小便正常,体重下降5 kg。
、呕血,大、小便正常,体重下降5 kg。既往史
患者否认结核和肝炎病史,10多年前曾行阑尾切除术,3年前因子宫肌瘤
 行子宫次全切术。半年前患“过敏性紫癜”,治疗后好转。患者父亲曾患“急性单核细胞性白血病”,现已治愈。其他个人史和家族史无特殊。
行子宫次全切术。半年前患“过敏性紫癜”,治疗后好转。患者父亲曾患“急性单核细胞性白血病”,现已治愈。其他个人史和家族史无特殊。入院后体格检查:生命体征正常。左侧胫前有少量散在针尖大小的紫癜性皮疹
 ,外侧有一小片直径约0.6 cm大小的出血斑。双侧颈后触及1~2个肿大淋巴结,约花生米大小,质软,无压痛。双侧腋窝及腹股沟可触及肿大淋巴结,直径约1.5~2.0 cm,无触痛,活动度可,余浅表淋巴结未触及肿大。心、肺、腹查体无异常发现。
,外侧有一小片直径约0.6 cm大小的出血斑。双侧颈后触及1~2个肿大淋巴结,约花生米大小,质软,无压痛。双侧腋窝及腹股沟可触及肿大淋巴结,直径约1.5~2.0 cm,无触痛,活动度可,余浅表淋巴结未触及肿大。心、肺、腹查体无异常发现。入院后重要的化验结果如下:血红细胞沉降率(ESR)
 137 min/1 h,C-反应蛋白
137 min/1 h,C-反应蛋白 (CRP)正常;免疫球蛋白IgG 3.7g/L(正常范围0.7~1.6),类风湿因子
(CRP)正常;免疫球蛋白IgG 3.7g/L(正常范围0.7~1.6),类风湿因子 199万IU/L(正常<2万IU/L),抗核抗体1:1000阳性(正常<1:100),抗β2糖蛋白Ⅰ抗体阳性,抗心磷脂抗体
199万IU/L(正常<2万IU/L),抗核抗体1:1000阳性(正常<1:100),抗β2糖蛋白Ⅰ抗体阳性,抗心磷脂抗体 阴性;尿常规
阴性;尿常规 正常,24 h尿蛋白定量阴性;D-二聚体
正常,24 h尿蛋白定量阴性;D-二聚体 >20 mg/L;EB病毒及柯萨奇病毒抗体
>20 mg/L;EB病毒及柯萨奇病毒抗体 ">柯萨奇病毒抗体IgM阳性;嗜异性凝集试验
">柯萨奇病毒抗体IgM阳性;嗜异性凝集试验 阴性;PPD试验
阴性;PPD试验 和结核抗体均阴性;各项肿瘤标记物均正常范围。
和结核抗体均阴性;各项肿瘤标记物均正常范围。超声提示,双侧颈部、腹股沟区、肝门部及腹膜后多发肿大淋巴结;肝内胆管轻度扩张。胸部CT平扫
 未见异常。胰腺CT:胰头体积增大,余未见胰管扩张;腹膜后淋巴结肿大并肝、脾肿大。纤维胃镜
未见异常。胰腺CT:胰头体积增大,余未见胰管扩张;腹膜后淋巴结肿大并肝、脾肿大。纤维胃镜 及肠镜
及肠镜 检查未见明显异常。唇腺活检为正常唾液腺组织。
检查未见明显异常。唇腺活检为正常唾液腺组织。患者在北京协和医院首先收住消化科,完成上述辅助检查后,因多项自身抗体阳性,疑诊结缔组织病,于住院第25天(2007年4月6日)转入风湿科,给予泼尼松
 每日40 mg口服。
每日40 mg口服。 10 d后复查腹部CT,见腹膜后肿大淋巴结较前明显缩小,同时发现肝右叶后背段包膜下有一约1.5 cm大小的低密度影,内部密度不均匀(图1B)。原来多次复查的D-二聚体>20 mg/L也转为正常。
诊断
复习病初腹腔镜所取腹腔淋巴结病理,光镜下所见:淋巴结内大量大小不等的生发中心(图2A),中心内透明变性,外套层绕以增生的小淋巴细胞和树突状细胞,呈洋葱皮样外观(图2B),淋巴滤泡间有明显的血管增生,增生的生发中心中无过多的浆细胞 增生,符合castleman病,透明血管型。
增生,符合castleman病,透明血管型。
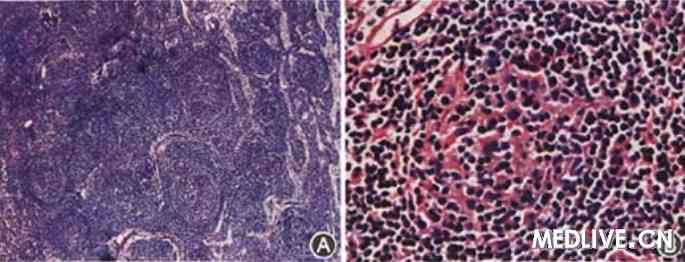
图2患者淋巴结的病理表现。HE染色,A x10;Bx40
治疗
继续泼尼松治疗,1个月后回当地复查CT,腹腔和腹膜后淋巴结明显缩小,肝右叶低密度影消失。5个月后在北京协和医院复诊,复查腹部CT,提示肝脾大小恢复正常,腹腔和腹膜后淋巴结消失。患者一般状况良好,泼尼松维持每日10 mg。
诊断
复习病初腹腔镜所取腹腔淋巴结病理,光镜下所见:淋巴结内大量大小不等的生发中心(图2A),中心内透明变性,外套层绕以增生的小淋巴细胞和树突状细胞,呈洋葱皮样外观(图2B),淋巴滤泡间有明显的血管增生,增生的生发中心中无过多的浆细胞
 增生,符合castleman病,透明血管型。
增生,符合castleman病,透明血管型。
图2患者淋巴结的病理表现。HE染色,A x10;Bx40
治疗
继续泼尼松治疗,1个月后回当地复查CT,腹腔和腹膜后淋巴结明显缩小,肝右叶低密度影消失。5个月后在北京协和医院复诊,复查腹部CT,提示肝脾大小恢复正常,腹腔和腹膜后淋巴结消失。患者一般状况良好,泼尼松维持每日10 mg。
【分析与讨论】
本例为中年女性,以中、高热起病,经联合抗菌药物和激素治疗短期内热退;发热时有寒战和右上腹疼痛,向后背放射,伴恶心呕吐胃内容物,需要考虑到胆囊炎的可能性,后来的腹腔镜手术和病理结果也支持慢性胆囊炎。但是慢性胆囊炎并不能解释患者的急性发热和淋巴结肿大。因此,仍需在这两方面进行分析。
发热是人体对于致病因子的一种全身性反应。急性发热的患者常伴有局灶症状,后者是明确诊断的重要线索。该患者以发热起病,发热持续不足1周,其最大可能性是上、下呼吸道或者泌尿系感染。但患者病程中并无咳嗽、咳痰、腹痛、腹泻以及尿频、尿急等局灶症状。对于无明显局灶症状,而有明显乏力和盗汗的发热,要考虑到结核、心内膜炎、骨髓炎、肺炎、腹腔内脓肿(肝或胆道)以及肾盂肾炎的可能性,因为这些疾病有时是没有局灶症状的。患者的临床资料提示PPD试验和结核3项均阴性,因而不支持结核。根据胸、腹部CT的结果患者出现肺炎、腹腔内脓肿和肾盂肾炎的可能性非常小。有时巨细胞病毒、艾滋病 或肝炎病毒感染早期也可以高热起病,而无局灶症状。经血清学检测,患者并无前述病原体的证据,而是出现了EB病毒及柯萨奇病毒的IgM抗体阳性。可见,患者存在EB病毒及柯萨奇病毒感染
或肝炎病毒感染早期也可以高热起病,而无局灶症状。经血清学检测,患者并无前述病原体的证据,而是出现了EB病毒及柯萨奇病毒的IgM抗体阳性。可见,患者存在EB病毒及柯萨奇病毒感染 。
。
可触性紫癜提示血管炎性疾病,非可触性紫癜见于血小板减少或者高球蛋白血症等。该例出现的紫癜为后者,然而血小板不低,因此考虑高球蛋白血症所致。
 或肝炎病毒感染早期也可以高热起病,而无局灶症状。经血清学检测,患者并无前述病原体的证据,而是出现了EB病毒及柯萨奇病毒的IgM抗体阳性。可见,患者存在EB病毒及柯萨奇病毒感染
或肝炎病毒感染早期也可以高热起病,而无局灶症状。经血清学检测,患者并无前述病原体的证据,而是出现了EB病毒及柯萨奇病毒的IgM抗体阳性。可见,患者存在EB病毒及柯萨奇病毒感染 。
。可触性紫癜提示血管炎性疾病,非可触性紫癜见于血小板减少或者高球蛋白血症等。该例出现的紫癜为后者,然而血小板不低,因此考虑高球蛋白血症所致。
弥漫性淋巴结肿大是患者的主要临床表现。由于淋巴结病与许许多多的感染(包括病毒)、免疫(包括类风湿、红斑狼疮等)、肿瘤、内分泌性疾病以及其他少见疾病(如卡斯尔曼病和坏死性淋巴结炎等)相关[1],需要仔细鉴别。
不同区域的淋巴结肿大可能提示不同的疾病[2]:颈部淋巴结多为良性病变,少数为头、颈、乳房、肺以及甲状腺的肿瘤所致;耳前淋巴结病多为结膜感染,而耳后则可为猫抓病所致;孤立的锁骨上淋巴结病常提示胸腹或盆腔的恶性肿瘤转移;腋淋巴结病主要为同侧上肢的感染或损伤,也可以为淋巴瘤或者乳腺癌 转移所致;同样,腹股沟区淋巴结病常为下肢的感染或者损伤,也可为性传播疾病、淋巴瘤或癌症转移所致。对于深部淋巴结,通过CT等影像学手段可准确了解有无纵隔或肺门淋巴结肿大。原因不明的浅表淋巴结病如果伴随肺门或者纵隔淋巴结肿大多提示结核病、结节病
转移所致;同样,腹股沟区淋巴结病常为下肢的感染或者损伤,也可为性传播疾病、淋巴瘤或癌症转移所致。对于深部淋巴结,通过CT等影像学手段可准确了解有无纵隔或肺门淋巴结肿大。原因不明的浅表淋巴结病如果伴随肺门或者纵隔淋巴结肿大多提示结核病、结节病 、组织胞质菌病、原发性肺癌或者转移癌。本例兼有多区域浅表淋巴结肿大和深部腹腔淋巴结肿大,支持全身性疾病。虽然病毒感染(有EB病毒抗体弱阳性,柯萨奇病毒抗体阳性的证据)能解释病变初期的发热,但患者的病史和体征并未提示局灶感染的证据;再者,患者的ESR明显增高,可能是对感染的反应,但是CRP这一更能体现急性感染的指标却正常-不支持全身感染的存在。而患者极高的免疫球蛋白IgG水平,一方面解释了ESR明显增高,另一方面可能是导致患者发病前出现紫癜的原因,第三,高球蛋白血症也可能是在初期局灶感染的基础上,机体启动了强烈的免疫反应,引起淋巴系统异常增生的结果。后者表现出来的弥漫性淋巴结病是某种自身免疫性疾病?还是恶性肿瘤?显著的高球蛋白血症,连同抗核抗体、类风湿因子、抗β2-GPI抗体等多项自身抗体阳性,补体C3水平下降,强烈提示系统性红斑狼疮、干燥综合征等自身免疫性疾病。但是患者临床上并无蝶斑、口腔溃疡、关节肌肉症状,无明显持续性口、眼干燥,既往也无反复自然流产
、组织胞质菌病、原发性肺癌或者转移癌。本例兼有多区域浅表淋巴结肿大和深部腹腔淋巴结肿大,支持全身性疾病。虽然病毒感染(有EB病毒抗体弱阳性,柯萨奇病毒抗体阳性的证据)能解释病变初期的发热,但患者的病史和体征并未提示局灶感染的证据;再者,患者的ESR明显增高,可能是对感染的反应,但是CRP这一更能体现急性感染的指标却正常-不支持全身感染的存在。而患者极高的免疫球蛋白IgG水平,一方面解释了ESR明显增高,另一方面可能是导致患者发病前出现紫癜的原因,第三,高球蛋白血症也可能是在初期局灶感染的基础上,机体启动了强烈的免疫反应,引起淋巴系统异常增生的结果。后者表现出来的弥漫性淋巴结病是某种自身免疫性疾病?还是恶性肿瘤?显著的高球蛋白血症,连同抗核抗体、类风湿因子、抗β2-GPI抗体等多项自身抗体阳性,补体C3水平下降,强烈提示系统性红斑狼疮、干燥综合征等自身免疫性疾病。但是患者临床上并无蝶斑、口腔溃疡、关节肌肉症状,无明显持续性口、眼干燥,既往也无反复自然流产 ,动静、脉血栓形成的病史,不支持红斑狼疮,也不支持干燥综合征及其他弥漫性结缔组织病。最后,我们请病理学专家重新阅片,结合临床,确诊为castleman病。推测本例出现的高球蛋白血症和多项自身抗体阳性可能是本病引发强烈的免疫反应所致。
,动静、脉血栓形成的病史,不支持红斑狼疮,也不支持干燥综合征及其他弥漫性结缔组织病。最后,我们请病理学专家重新阅片,结合临床,确诊为castleman病。推测本例出现的高球蛋白血症和多项自身抗体阳性可能是本病引发强烈的免疫反应所致。
castleman病又称血管滤泡性淋巴结增生症,临床分为两型,表现为局灶性淋巴结病者为单中心型,最常出现无症状性淋巴结肿大;表现为弥漫性淋巴结病者为多中心型,多累及肺门和腹腔淋巴结,常伴发热、盗汗、体重下降、关节痛和肝、脾肿大。本病的诊断主要依靠组织病理学检查,病理分3种类型[3]:透明样血管型、浆细胞型和浆母细胞型。其中透明血管型主要对应于临床的单中心型,而浆细胞型和浆母细胞型主要对应于临床的多中心型。当然,临床分型和病理表现分型的对应关系不是绝对的,少数临床单中心型的castleman病患者,病理可表现为浆细胞型,反之亦然。也有极个别病例,病理表现兼有透明血管型和浆细胞型的特点。而本例患者从临床的角度看,属多中心型castleman病,而从组织病理表现看,却属透明血管型,就不足为奇了。单中心型castleman病的预后相对较好,将病变淋巴结切除可获得病情长期稳定。而多中心型者预后相对较差:常急性起病,病情迅速进展,可在数周内死于严重感染,或者多脏器功能衰竭。激素的应用在此型患者的治疗中具有重要地位,其有效率可达60%~70%,其中15%~20%可获完全缓解。本例经激素治疗10 d后,腹腔肿大淋巴结已明显缩小,其效果可称得上“立竿见影”。出院后5个月复查,CT下腹腔淋巴结消失。近期电话随访,患者一般状况好,激素维持每日5 mg。
更多阅读
疑难病例:ITP还是Castleman病?
不同区域的淋巴结肿大可能提示不同的疾病[2]:颈部淋巴结多为良性病变,少数为头、颈、乳房、肺以及甲状腺的肿瘤所致;耳前淋巴结病多为结膜感染,而耳后则可为猫抓病所致;孤立的锁骨上淋巴结病常提示胸腹或盆腔的恶性肿瘤转移;腋淋巴结病主要为同侧上肢的感染或损伤,也可以为淋巴瘤或者乳腺癌
 转移所致;同样,腹股沟区淋巴结病常为下肢的感染或者损伤,也可为性传播疾病、淋巴瘤或癌症转移所致。对于深部淋巴结,通过CT等影像学手段可准确了解有无纵隔或肺门淋巴结肿大。原因不明的浅表淋巴结病如果伴随肺门或者纵隔淋巴结肿大多提示结核病、结节病
转移所致;同样,腹股沟区淋巴结病常为下肢的感染或者损伤,也可为性传播疾病、淋巴瘤或癌症转移所致。对于深部淋巴结,通过CT等影像学手段可准确了解有无纵隔或肺门淋巴结肿大。原因不明的浅表淋巴结病如果伴随肺门或者纵隔淋巴结肿大多提示结核病、结节病 、组织胞质菌病、原发性肺癌或者转移癌。本例兼有多区域浅表淋巴结肿大和深部腹腔淋巴结肿大,支持全身性疾病。虽然病毒感染(有EB病毒抗体弱阳性,柯萨奇病毒抗体阳性的证据)能解释病变初期的发热,但患者的病史和体征并未提示局灶感染的证据;再者,患者的ESR明显增高,可能是对感染的反应,但是CRP这一更能体现急性感染的指标却正常-不支持全身感染的存在。而患者极高的免疫球蛋白IgG水平,一方面解释了ESR明显增高,另一方面可能是导致患者发病前出现紫癜的原因,第三,高球蛋白血症也可能是在初期局灶感染的基础上,机体启动了强烈的免疫反应,引起淋巴系统异常增生的结果。后者表现出来的弥漫性淋巴结病是某种自身免疫性疾病?还是恶性肿瘤?显著的高球蛋白血症,连同抗核抗体、类风湿因子、抗β2-GPI抗体等多项自身抗体阳性,补体C3水平下降,强烈提示系统性红斑狼疮、干燥综合征等自身免疫性疾病。但是患者临床上并无蝶斑、口腔溃疡、关节肌肉症状,无明显持续性口、眼干燥,既往也无反复自然流产
、组织胞质菌病、原发性肺癌或者转移癌。本例兼有多区域浅表淋巴结肿大和深部腹腔淋巴结肿大,支持全身性疾病。虽然病毒感染(有EB病毒抗体弱阳性,柯萨奇病毒抗体阳性的证据)能解释病变初期的发热,但患者的病史和体征并未提示局灶感染的证据;再者,患者的ESR明显增高,可能是对感染的反应,但是CRP这一更能体现急性感染的指标却正常-不支持全身感染的存在。而患者极高的免疫球蛋白IgG水平,一方面解释了ESR明显增高,另一方面可能是导致患者发病前出现紫癜的原因,第三,高球蛋白血症也可能是在初期局灶感染的基础上,机体启动了强烈的免疫反应,引起淋巴系统异常增生的结果。后者表现出来的弥漫性淋巴结病是某种自身免疫性疾病?还是恶性肿瘤?显著的高球蛋白血症,连同抗核抗体、类风湿因子、抗β2-GPI抗体等多项自身抗体阳性,补体C3水平下降,强烈提示系统性红斑狼疮、干燥综合征等自身免疫性疾病。但是患者临床上并无蝶斑、口腔溃疡、关节肌肉症状,无明显持续性口、眼干燥,既往也无反复自然流产 ,动静、脉血栓形成的病史,不支持红斑狼疮,也不支持干燥综合征及其他弥漫性结缔组织病。最后,我们请病理学专家重新阅片,结合临床,确诊为castleman病。推测本例出现的高球蛋白血症和多项自身抗体阳性可能是本病引发强烈的免疫反应所致。
,动静、脉血栓形成的病史,不支持红斑狼疮,也不支持干燥综合征及其他弥漫性结缔组织病。最后,我们请病理学专家重新阅片,结合临床,确诊为castleman病。推测本例出现的高球蛋白血症和多项自身抗体阳性可能是本病引发强烈的免疫反应所致。|
诊断难点
发热和淋巴结肿大均为内科疾病中的难点,该患者出现了多种自身抗体阳性,很容易被误诊为结缔组织病,此时需要在全面收集病史和仔细查踢的基础上进行广泛的鉴别诊断。 启示 对于急性发热,首先要分清是感染还是非感染性疾病所致。当地医院在处理发热时采取的措施值得商榷:在发热原因未明的情况下,同时以抗菌药物和糖皮质激素  治疗,掩盖了疾病真相。虽然发热控制了,但是患者是感染性发热还是非感染性发热,这个问题被混淆了。 治疗,掩盖了疾病真相。虽然发热控制了,但是患者是感染性发热还是非感染性发热,这个问题被混淆了。本例患者最初的淋巴结病理结果为增生性淋巴结炎伴坏死。但是经过请病理专家重新阅片后,得到了不一样的诊断结果。这提示我们,对于少见病,有时病理结果也是值得“怀疑的”。此时,最好能联合病理学专家与临床专家的多方会诊。 |
castleman病又称血管滤泡性淋巴结增生症,临床分为两型,表现为局灶性淋巴结病者为单中心型,最常出现无症状性淋巴结肿大;表现为弥漫性淋巴结病者为多中心型,多累及肺门和腹腔淋巴结,常伴发热、盗汗、体重下降、关节痛和肝、脾肿大。本病的诊断主要依靠组织病理学检查,病理分3种类型[3]:透明样血管型、浆细胞型和浆母细胞型。其中透明血管型主要对应于临床的单中心型,而浆细胞型和浆母细胞型主要对应于临床的多中心型。当然,临床分型和病理表现分型的对应关系不是绝对的,少数临床单中心型的castleman病患者,病理可表现为浆细胞型,反之亦然。也有极个别病例,病理表现兼有透明血管型和浆细胞型的特点。而本例患者从临床的角度看,属多中心型castleman病,而从组织病理表现看,却属透明血管型,就不足为奇了。单中心型castleman病的预后相对较好,将病变淋巴结切除可获得病情长期稳定。而多中心型者预后相对较差:常急性起病,病情迅速进展,可在数周内死于严重感染,或者多脏器功能衰竭。激素的应用在此型患者的治疗中具有重要地位,其有效率可达60%~70%,其中15%~20%可获完全缓解。本例经激素治疗10 d后,腹腔肿大淋巴结已明显缩小,其效果可称得上“立竿见影”。出院后5个月复查,CT下腹腔淋巴结消失。近期电话随访,患者一般状况好,激素维持每日5 mg。
更多阅读
疑难病例:ITP还是Castleman病?
参考文献
[1] Herry PH,Longo DL.Enlar gememt of lymph nodes and spleen//Fauci AS, Braunwald E, Isselbacher KJ, et al. Harrison’sPrinciples of Internal Medicine,17th.New York:McGraw-HiⅡ,2008:370-375.
[2] weber R,Fontana A. Fever and lymph node enlargement//Siegenthalers W.Differential Diagnosis in Internal Medicine.NewYork:Thieme Stuttgart,2007:127-128.
[3] Aster JC,Brown JR,Freedman AS.Castleman’s disease.http//www.UpToDate.com.2009:17.
