
冬日物语之——势不可挡的“床板分离困难症”
作者:Tsai
本文为作者授权医脉通发布,未经授权请勿转载。
临近年尾,12月的寒气越渐逼人,晨起窗面玻璃的白雾越发浓重,层层升级的保暖装备又将成为御寒主流。一日之计在于晨,这是大家深谙于心的道理,但当寒潮来袭,“床板分离困难症”似乎越发严重,部分同志夏季早醒的现象却有所改善。那么,睡眠和温度真的有关吗?本文将带你一一解密。
睡眠的构成
正常睡眠周期分非快动眼睡眠期(NREM)和快动眼睡眠期(REM),其中NREM期分4个时期,N1、2期分别为入睡期和浅睡期,N3、4期慢波活动增多,称为慢波睡眠(SWS)。两者交替一次称为一个睡眠周期,REM睡眠时间依次递增,每晚通常有4-5个睡眠周期,每个周期约2小时。NREM 4期和REM期睡眠时间长度决定了睡眠质量。
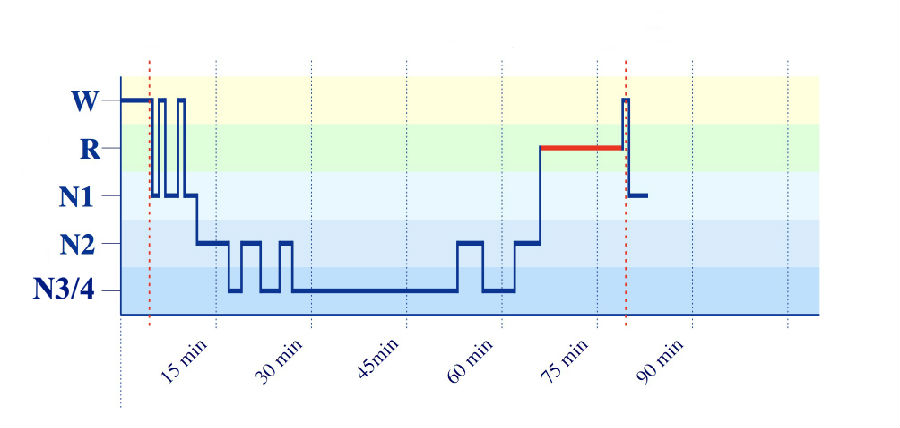
图1 睡眠周期图(一个睡眠周期)
W=清醒期;R=REM;N1=NREM1期;N2=NREM2期;N3/4=NREM3、4期。
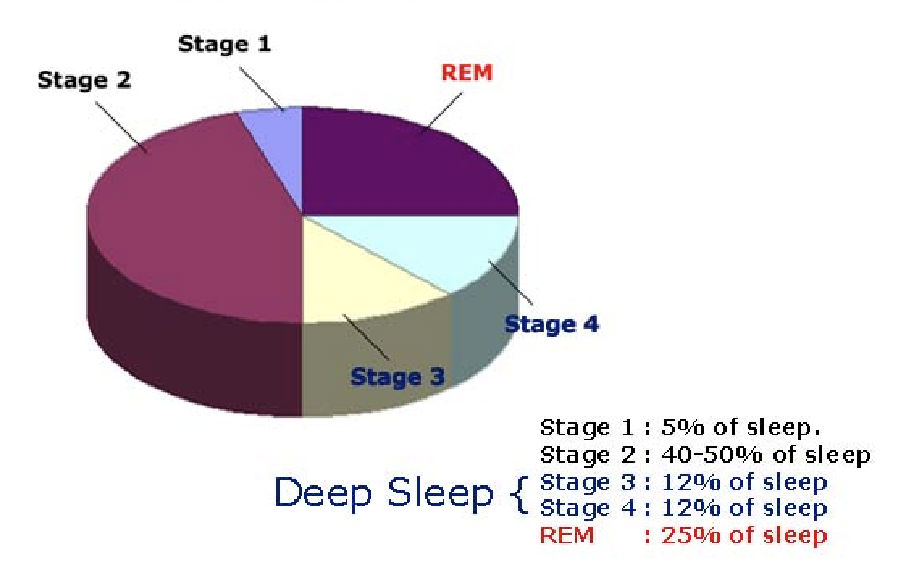
图2 各阶段睡眠时间占比
NREM 1期5%,2期40-50%,3、4期各12%;,REM期25%。
随睡眠程度的加深,人体新陈代谢减慢。在NREM期,循环、呼吸、交感神经系统活动水平逐渐降低,副交感神经活动占据优势,肌张力 下降、心率呼吸变慢、体温下降、垂体激素及肾上腺皮质激素分泌增多;REM期交感神经活动被广泛抑制,肌张力进一步下降,呼吸心率可出现一过性增快(容易诱发哮喘
下降、心率呼吸变慢、体温下降、垂体激素及肾上腺皮质激素分泌增多;REM期交感神经活动被广泛抑制,肌张力进一步下降,呼吸心率可出现一过性增快(容易诱发哮喘 、心绞痛
、心绞痛 ),眼球活动活跃,做梦多。此外,下丘脑体温调节中枢功能减退,不能反射性引起流汗、肌肉颤抖等进行调节,体温逐渐趋向于环境温度(Ta)。
),眼球活动活跃,做梦多。此外,下丘脑体温调节中枢功能减退,不能反射性引起流汗、肌肉颤抖等进行调节,体温逐渐趋向于环境温度(Ta)。
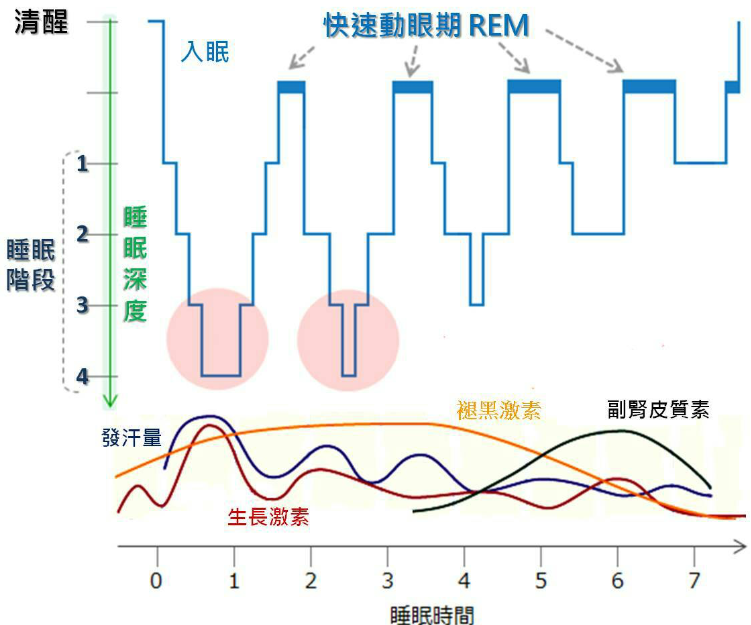
图3 睡眠周期与激素分泌(正常8h睡眠)
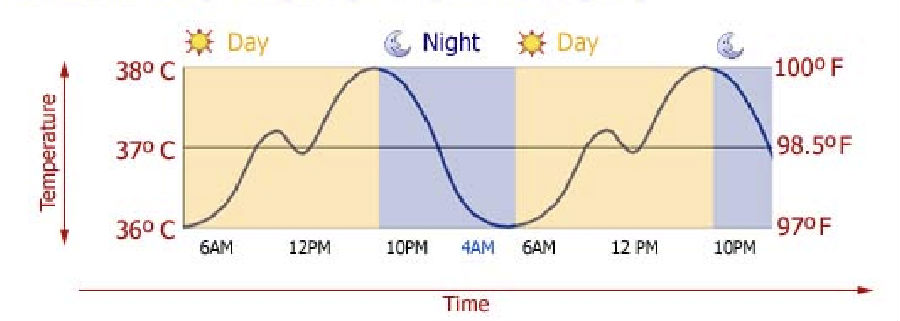
图4 人体体温周期变化
温度与睡眠的关系
温度是影响睡眠的影响因素众多之一,主要由昼夜节律和睡眠调节。人体核心温度(Tcore)随“睡眠—觉醒”节律变化,夜间睡眠时降低,醒后回升;Tcore下降时易诱导睡眠,而升高时抑制睡眠。
外周皮肤温度(Tsk)通过丰富的动静脉吻合,可快速散热,是Tcore降低的潜在因素;而Tsk上升主要通过减弱去甲肾上腺素 能递质的血管收缩作用,减少皮肤散热。肢体远端皮肤选择性血管舒张可诱导快动眼睡眠发作,且与褪黑激素分泌密切相关。但有研究表明,保持足部Tsk温暖可减少睡眠潜伏期。
能递质的血管收缩作用,减少皮肤散热。肢体远端皮肤选择性血管舒张可诱导快动眼睡眠发作,且与褪黑激素分泌密切相关。但有研究表明,保持足部Tsk温暖可减少睡眠潜伏期。
正常睡眠启动期主要通过增加外周散热和/或减少Tcore来实现,Tcore因潜在的昼夜节律降低并进一步诱导睡眠;此外,Tcore降低可能与内脏副交感神经兴奋性增高有关,后者可进一步影响体温调节。睡眠启动后,Tcore逐渐下降,而远端和近端Tsk仍高。有研究表明,Tsk可能作为睡眠调节系统的输入信号,增加胸部Tsk温度可增加SWS时间,减少早醒,在老年人中尤明显。日常生活中,被褥间的温度(32-34℃)和湿度(40-60%)对于调节Tsk、改善睡眠治疗具有重要作用。
在睡眠期体温调节方面,SWS期出汗增多,而REM期,机体对热冷刺激的敏感性降低,出汗延迟、出汗率下降,使其耐热性下降。当暴露于寒冷环境时,肢体颤抖可在NREM1和2期被观察到,而SWS期和REM期无,且四肢Tsk在REM期下降。
“冻醒”
寒冷刺激因体温调节反应被抑制,对REM期影响较大,SWS期不受影响。但也有研究表明,寒冷刺激不影响睡眠阶段,但对心脏自主神经活动造成显著影响——NREM2期和SWS期可出现血压 心率升高,主要与头部的冷刺激、吸入冷空气、全身体温下降引起的副交感神经活动增加有关(冷刺激升高血压
心率升高,主要与头部的冷刺激、吸入冷空气、全身体温下降引起的副交感神经活动增加有关(冷刺激升高血压 、动脉血栓和纤维蛋白原
、动脉血栓和纤维蛋白原 形成增多)。因此,心血管事件的发生与睡眠阶段依赖性自主神经系统兴奋性波动有关。
形成增多)。因此,心血管事件的发生与睡眠阶段依赖性自主神经系统兴奋性波动有关。
“热醒”
热刺激可增加机体觉醒次数、减少REM期和SWS期睡眠时间。热刺激主要通过抑制Tcore下降干扰睡眠启动阶段形成,通过增强去甲肾上腺素 能血管扩张系统活性增加皮肤血流量使Tsk升高、促进出汗。
能血管扩张系统活性增加皮肤血流量使Tsk升高、促进出汗。
此外,湿度是热刺激的一大组成因素。湿热刺激对睡眠的影响更进一步,主要影响睡眠后期,进一步抑制Tcore降低,但不影响Tsk升高和出汗。因此,建议在入睡前用空调调节室内温度、湿度,擦干汗水,穿着干燥舒适衣物,可帮助延长睡眠时间。老年人热阈值降低,热刺激敏感性增高,更容易早醒,且夜间Tsk增加较青年人多,出含量增加,容易脱水。
总结
温度对睡眠质量影响颇深,主要影响睡眠后期。湿热刺激可引起SWS和REM期睡眠时间减少,且主要影响SWS期;冷刺激对两者影响相对较小,主要造成心脏自主神经兴奋性增高,机体主管感觉不强,不会触发体温调节,可诱发心血管疾病 。空调、被子、睡衣等物品可通过调节睡眠环境改善睡眠质量。
。空调、被子、睡衣等物品可通过调节睡眠环境改善睡眠质量。
参考文献:
[1] Okamotomizuno K , Mizuno K . Effects of thermal environment on sleep and circadian rhythm[J]. Journal of Physiological Anthropology,31,1(2012-05-31), 2012, 31(1):14-14.
[2] Kacper M. Postawsk. Powerful Sleep – Secrets of the Inner Sleep Clock. PowerfulSleep.com
[3] Krauchi K, Deboer T. The interrelationship between sleep regulation and thermoregulation.[J]. Frontiers in Bioscience, 2010, 15(4):604-625.
[4] Aeschbach D , Sher L , Postolache T T , et al. A Longer Biological Night in Long Sleepers Than in Short Sleepers[J]. Journal of Clinical Endocrinology & Metabolism, 2003, 88(1):26.
