
介入并发症(3):夹层|临床精粹
夹层被定义为两腔被一大块组织片分隔。夹层由球囊扩张或器械操作所致过度的医源性斑块破裂及后续的血管壁层间分离所致。在诊断性造影或介入操作中,导管尖端可导致左主干或右冠口夹层,进一步可顺向或逆向进展。
顺向延展夹层可能在之前放置支架的区域终止,由于三层血管壁被支架紧压,或在具较大侧支的分叉处终止。如果夹层在包裹在房室沟中的左旋支(LCX)近段或中段发生,其一般可能不会向远端进展太远。然而,由于夹层被限制在紧张的空间中,其对于真腔的侵占更为严重(图15.1)。
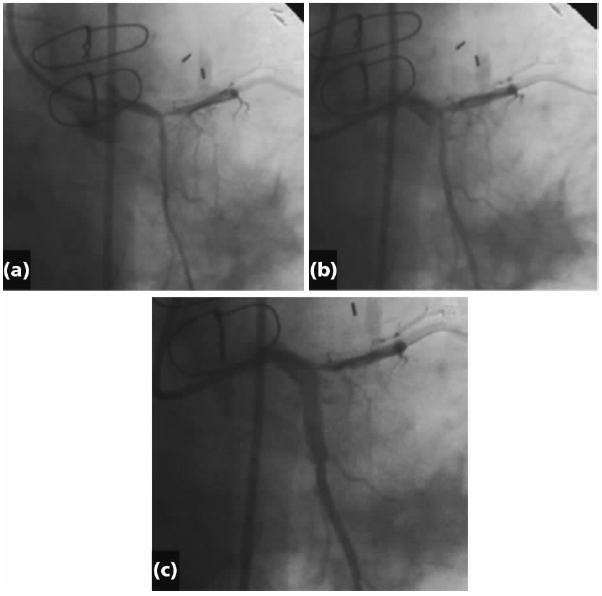
图15.1 导管导致左主干夹层的解剖。(a)注射造影剂示出左主干与左旋支。(b)进入处出现夹层并向远端延展。(c)完全夹层出现,阻遏流向远端的血流,在左旋支中段停止。
除了左主干、右冠、左乳内动脉及大隐静脉桥的顺向夹层外,夹层可能逆向方式向远端延展。左乳内动脉在选择性造影或引导导管插管时很容易发生夹层。大隐静脉桥在近段(尤其到右冠的大隐静脉桥)或开口处的局部夹层是由导管操作所致,看上去可能很安全,但可能迅速进展为急性闭塞。
治疗性的斑块破裂(球囊扩张)与濒临夹层无法清晰划分。NHLBI对于夹层的分类见框15.2(图15.2)。


图15.2 A型夹层代表冠状动脉腔内在造影剂注射时存在少量无充盈区域,造影剂清除后仅少量或无残余。B型夹层在造影剂注射时表现为平行两条或者一未充盈区域隔开的双腔,造影剂清除后仅少量或无残余。C型夹层表现为造影剂充盈在腔外帽,造影剂清除后仍有残余。D型夹层代表螺旋形腔内充盈缺损,多见于过量造影剂对于夹层假腔的染色。E型夹层代表新出现的持续腔内充盈缺损。F型夹层代表导致无远端前向血流完全堵塞的夹层。在少见情况下,冠状动脉夹层可能逆向延展并累及升主动脉。


框15.3 预防措施与技术以及逆转急性闭塞
操作要点:从类似夹层的病变中识别夹层
腔内瓣片或腔外线形或螺旋形造影剂外渗均提示夹层。腔内边缘光滑的充盈缺损,椭圆形或模糊一片,或扁平、圆形区域,均提示为血栓。痉挛会表现出末端逐渐变尖。在IVUS下,痉挛表现为无斑块的狭窄。其他假性夹层的可能原因见表15.3。
表15.3 夹层的鉴别诊断

处理
局部夹层的处理为立即支架,而开口处夹层向远端延展的处理为先对左主干或右冠开口处置入支架,再对远端夹层处置入支架。在任何情况下,导丝均应跨过夹层病变。
如果仅存小型夹层,无需治疗。在支架植入后的边缘夹层中,无需覆盖所有在IVUS下显示参与管腔大于50%或位置不重要(非左主干或主要分支开口处)的小型边缘夹层。
操作要点
*预防夹层
为了预防夹层,通常以6~8atm低压进行预扩。然而,对于重度钙化病变,由于未充分的预扩,一些支架无法充分扩张。所以预扩的要点为使用一个非顺应性小球囊(如2.5mm直径)充分扩张,使得中间无腰。其他策略包括在支架植入前进行最小化操作,以限制在开口处或病变近端节段发生夹层。在夹层节段立即植入支架能够避免夹层进一步延展。
*在左乳内动脉插管时预防夹层
这种夹层可以通过非选择性插管避免。先插入导丝,将球囊向前通过左乳内动脉口,并调整指引导管与球囊及导丝共轴以支持。在锁骨下动脉中使用一根伙伴导丝以避免指引导管进入病变开口处过深,使用小口径指引导管(5F或4F),这些均为避免开口处夹层的方法。
**重新通过夹层节段
一旦导丝位置丢失,可使用非常柔软的而非硬导丝尝试重新穿过病变。仔细观察球囊扩张后造影,在多个相互垂直的投照角度下找到夹层平面与进入真腔最可能的入口。然后将导丝尖端置于该点并置入真腔。
通常,在计算机模拟的液体动力学研究中,由于心肌侧高度剪应力,胆固醇斑块在动脉的心包一侧形成。所以夹层平面处于斑块与内肌层之间。为使导丝进入真腔,导丝尖端应指向内侧曲线或动脉的心肌侧。
如果导丝重新通过病变节段或进入假腔出现问题,应行IVUS,以使第二根导丝平行IVUS重新通过,从而使导丝能够在IVUS的引导下进入真腔。
**在支架区域再次进入真腔
当导丝尝试通过支架时,事实上导丝可能会进入到支架外撑杆后的区域。在这种情况下,球囊沿导丝前进,进入到支架后,在错误的路径上扩张。这时可能出现夹层,顺向或逆向延展。这样的话,一根新导丝需要插入真腔,以确保能够持续进入真腔。除非存在强有力证据证明导丝在假腔中,否则不要将通过病变的导丝移除。应仔细观察造影,以决定夹层(开口处或局部)起源并判断导丝是否在真腔中。夹层处理的总结见表15.4。
表15.4 根据起源位置对于夹层的处理

**早期发现在大隐静脉桥插管中出现的夹层
当怀疑逆向夹层时,将指引导管拉回并注射造影剂入冠状动脉窦中,可清楚显示逆向夹层累及主动脉。
左主干夹层
左主干夹层是灾难性血管闭塞的先兆,可由 左主干开口处操作或前降支开口处介入所致。左主干与前降支呈锐角,在球囊扩张处理前降支开口处病变并部分覆盖左主干时,是左主干夹层的危险因素。通常对于左主干损伤的处理是搭桥手术。然而,在等待急诊手术的过程中使患者保持稳定非常必要。在美国,对于大多数操作者来说,无保护左主干PCI并非常规操作。即使如此,为拯救生命,急性闭塞的左主干需要被紧急打开,类似于心包填塞时的心包腔穿刺。策略是要在插入临时起搏器与IABP前就打开左主干。全部急救操作需要在几分钟内完成,以防血流动力学紊乱、休克或死亡的发生。一旦患者稳定,可以考虑是否行搭桥手术(见图15.1)。
左主干开口处操作或前降支开口处介入所致。左主干与前降支呈锐角,在球囊扩张处理前降支开口处病变并部分覆盖左主干时,是左主干夹层的危险因素。通常对于左主干损伤的处理是搭桥手术。然而,在等待急诊手术的过程中使患者保持稳定非常必要。在美国,对于大多数操作者来说,无保护左主干PCI并非常规操作。即使如此,为拯救生命,急性闭塞的左主干需要被紧急打开,类似于心包填塞时的心包腔穿刺。策略是要在插入临时起搏器与IABP前就打开左主干。全部急救操作需要在几分钟内完成,以防血流动力学紊乱、休克或死亡的发生。一旦患者稳定,可以考虑是否行搭桥手术(见图15.1)。
操作要点:左主干夹层可能被小号指引导管忽略吗?
许多情况下,剧烈的临床表现(严重胸痛 、低血压、ST-T改变)与冠状动脉造影
、低血压、ST-T改变)与冠状动脉造影 结果相互不平行。此时,需要应用额外的垂直投照角度,以明确冠状动脉未受累或主动脉夹层
结果相互不平行。此时,需要应用额外的垂直投照角度,以明确冠状动脉未受累或主动脉夹层 是否存在或左主干夹层伪装成急性心肌梗死。诊断造影中,小号指引导管可以通过严重的左主干开口处病变而不造成压力心室化改变,故左主干开口处病变或夹层可能被忽略。在胸前导联广泛ST段抬高而高度提示左主干夹层时,应使用更大号的指引导管行重复造影,以发现夹层所致的开口处病变。另一种检测左主干夹层的方法是将指引导管拔出至刚刚在左主干开口外时注射造影剂,可显示全部左主干节段。
是否存在或左主干夹层伪装成急性心肌梗死。诊断造影中,小号指引导管可以通过严重的左主干开口处病变而不造成压力心室化改变,故左主干开口处病变或夹层可能被忽略。在胸前导联广泛ST段抬高而高度提示左主干夹层时,应使用更大号的指引导管行重复造影,以发现夹层所致的开口处病变。另一种检测左主干夹层的方法是将指引导管拔出至刚刚在左主干开口外时注射造影剂,可显示全部左主干节段。
逆向性主动脉夹层
冠状动脉夹层继发的逆向性主动脉夹层通常在右冠(更常见)近段或前降支(图15.3)球囊扩张时发生。尽管很少见,若在任何开口处或近段病变球囊扩张或支架后出现无法解释的胸痛、低血压,或在主动脉根部持续造影剂填充,均应充分排除。如果及早发现,需立即采取补救措施,包括对开口处病变置入支架,以封闭夹层。当出现严重主动脉瓣膜反流、主动脉上血管受累及夹层延展时,应请外科会诊。如以上情况均未出现,应仔细观察。随访胸部CT能够鉴别无需进一步治疗的稳定患者与出现并发症需手术的患者。
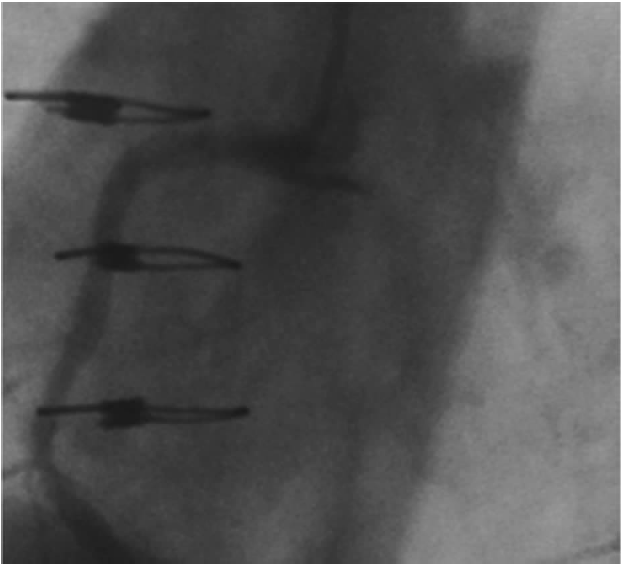
图15.3 在右冠近段球囊扩张后,在主动脉壁上右冠开口处出现持续的造影剂填充。
关键点
医源性主动脉冠状动脉夹层的病理生理机制与自发性主动脉夹层不同,这也就是为何其处理方法与预后也不同。在自发性升主动脉夹层中,动脉壁中膜严重退化促成了夹层的延展,造成广泛动脉损伤,需要紧急外科处理。另一方面,并无证据指出主动脉中膜退化是导管相关主动脉冠状动脉夹层发展的先决条件。不仅如此,胶原纤维丰富的主动脉瓣上纹可能限制了医源性夹层超越主动脉根部的窦-血管连接处向上发展。
逆向主动脉夹层患者,何时手术,何时药物治疗?
广泛主动脉夹层这一概念根据迄今最大的报道而随意定义为自冠状动脉瓣向上延展超过40mm的夹层。应用这一定义,文献中报告的8例广泛主动脉夹层中7例均经外科成功治疗,其中2例死亡。1例广泛主动脉夹层被认为不适合手术治疗(由于夹层程度以及之前的心脏手术史)而成功保守治疗。文献中13例夹层局限于40mm内,其中12例成功行药物治疗,无死亡,另1例行手术治疗,但其指征主要是搭桥而非主动脉修补。犯罪血管中主动脉夹层的破口处成功置入支架。所有患者均出院,其中只有2例需要后续手术(其中一例由于心包积血,另一例夹层太过广泛而延展到了腹主动脉分叉)。教训是,如果患者有>40mm的逆向主动脉夹层,建议手术治疗,如果<40mm,则行药物治疗。
如何分辨
一般来说,医源性夹层的绝大多数均局限于冠状动脉窦,然而一部分可以延展到升主动脉或逆行,导致主动脉瓣反流和(或)心包积血。对于局限性夹层,大多数患者都可于开口处植入支架治疗,但也有很多可以采取保守治疗。对迅速进展的夹层来说,即使需要心包腔穿刺以处理心包积血,支架置入效果很好。迅速进展的夹层如果保守处理,或同时合并心肌梗死,其预后最差。因此,所有努力都应用于阻止夹层的进一步延展上,应立即并适当地置入支架,以封住夹层的破口而阻断血流入假腔。此外,如果在入口处置入支架未能阻止夹层进展,也不会破坏手术修补成功的机会。
重点总结
能够降低医源性主动脉夹层发生率的预防性措施包括:
1.避免指引导管插入过深
2.在任何介入或诊断设备从动脉内撤出时,稍微后撤指引导管。持续监测指引导管的尖端防止其陷入(动脉内)
3.不要将指引导管放在左冠状动脉主干深部太长时间
4.每次冠状动脉注射之前应检查压力波形,若观察到心室波,应撤出导管或轻轻扭转导管,直至观察到正常的动脉压力波形
5.及时识别夹层阻止其进一步逆向和顺向扩展,每次完成诊断或介入操作都要检查装有仪器血管的近端和开口段
6.快速置入支架封闭夹层
7.出现血流动力学不稳定时,准备/插入主动脉球囊反搏并呼叫外科医生
本文内容节选自《介入心脏病学高级教程:要点与技巧(第4版)》(天津出版传媒集团/天津科技翻译出版有限公司出版)。医脉通已获得出版社授权。欲了解更多内容,请阅读原版书籍。
