
肺脓肿与脓胸需要这样鉴别│临床必备
医脉通编译整理,未经授权请勿转载。
肺脓肿 是肺实质坏死形成的亚急性感染。常累及右肺,多于左肺,并且最常见于吸入口咽分泌物之后。肺脓肿表现缓慢,隐匿,通常在初次误吸1-2周后发展。下图显示了肺脓肿。
是肺实质坏死形成的亚急性感染。常累及右肺,多于左肺,并且最常见于吸入口咽分泌物之后。肺脓肿表现缓慢,隐匿,通常在初次误吸1-2周后发展。下图显示了肺脓肿。
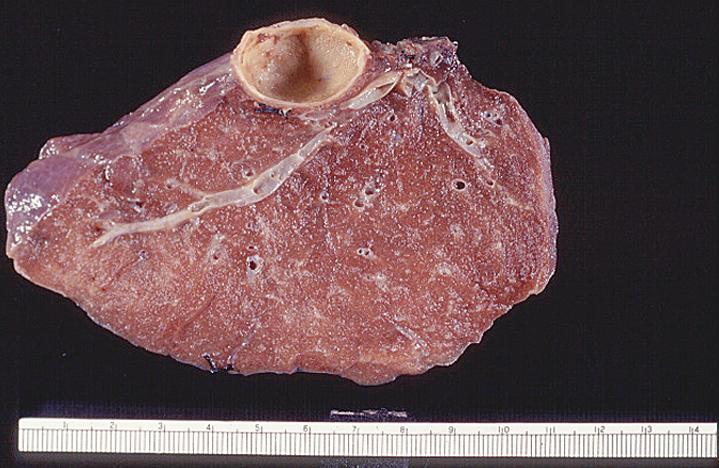
图1 厚壁肺脓肿
脓胸定义为胸膜腔内积脓。它通常是肺炎的并发症。但是,同样可能是由穿透性胸外伤、食管破裂、肺部手术并发症或胸腔穿刺或放置胸管后引起。脊柱旁或膈下脓肿延伸也可引起脓胸。
病理生理学
肺脓肿累及肺实质,而脓胸累及胸膜腔。在许多肺炎患者中,胸膜腔内出现无菌的单纯性肺炎旁胸腔积液 。如果此胸腔积液被感染,则是复杂性肺炎旁胸腔积液,而胸膜腔内出现脓液则定义为脓胸。
。如果此胸腔积液被感染,则是复杂性肺炎旁胸腔积液,而胸膜腔内出现脓液则定义为脓胸。
积液的发展可分为三个阶段:渗出期,纤维化脓期和慢性纤维脓肿期。最初的积液是由肺间质液增加和毛细血管通透性增加引起的。简单的积液通常是无菌的,可使用抗生素治疗潜在的肺部感染。
胸腔积液患者中,5%-10%患者积液发生感染并且嗜中性粒细胞聚积。如下图所示,这种炎症反应也会导致趋化因子、细胞因子、氧化剂和蛋白酶调解因子的产生。
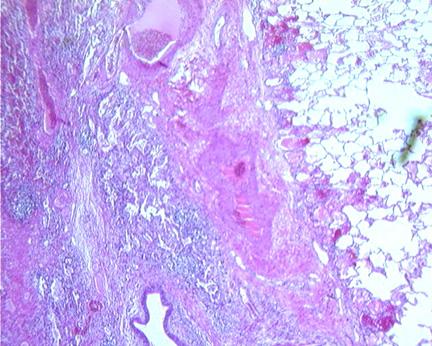
图2 肺脓肿的组织学表现为炎症反应(低倍镜)
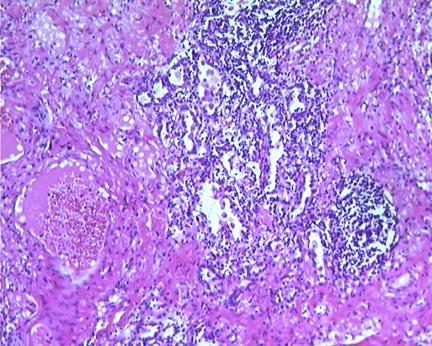
图3 肺脓肿的组织学表现为密集的炎症反应(高倍镜)
复杂的肺炎旁胸腔积液既需要抗生素,也需要手术引流或其他治疗方式,以消除脓性积液。在更为复杂的积液中,纤维蛋白溶解减少和凝血级联反应被激活,导致纤维蛋白的产生,并随后发生粘连和局部积液聚集。此过程最终会导致胸膜纤维化和肺扩张受损。
流行病学
抗生素使用以来,肺脓肿发生率已大大降低。肺脓肿的发生频率取决于潜在的合并症,并且最经常发生于有误吸危险因素(卒中、痴呆、酒精中毒、胃反流和癫痫 控制不佳)、免疫功能低下、恶性肿瘤、静脉内使用药物、牙齿卫生不良和糖尿病。
控制不佳)、免疫功能低下、恶性肿瘤、静脉内使用药物、牙齿卫生不良和糖尿病。
目前美国肺炎脓胸的发生率估计为6/100000,大多数脓胸为肺炎的并发症,但高达20%是医源性,包括但不限制于胸外科手术、胸管插入或胸腔穿刺。估计3%的脓胸是由胸部外伤引起。
1. 死亡率/发病率
成人肺脓肿的死亡率可高达15-20%,而儿童的死亡率通常低于5%。死亡率在很大程度上取决于合并症。健康个体的预后通常很好,而免疫抑制、恶性肿瘤、医院内感染、意识障碍 、贫血
、贫血 和白蛋白低预后较差。铜绿假单胞菌
和白蛋白低预后较差。铜绿假单胞菌 、金黄色葡萄球菌
、金黄色葡萄球菌 和肺炎克雷伯菌感染继发的肺脓肿死亡率很高。
和肺炎克雷伯菌感染继发的肺脓肿死亡率很高。
在美国,肺炎脓胸病死率是7.2%,并随着年龄的增长而增加。儿童的致死率为0.4%,而64岁以上的成年人的死亡率为16.1%。医院获得性金黄色葡萄球菌、革兰氏阴性和需氧混合感染,死亡率增加。
2. 性别
一项研究显示,近65%的肺炎脓胸患者是男性。没有研究显示男性是脓胸的独立危险因素。该不一致可归因于与性别有关的危险因素,包括酒精滥用、使用药物和治疗延迟。
3. 年龄
肺脓肿在合并症患者中更常见,并且合并症通常随着年龄的增长而增加,包括痴呆和恶性肿瘤。
极端年龄的肺炎脓胸风险增加,年龄在5岁以下和64岁以上患者,每100000例的发生率分别为7.6和9.9例。5至64岁之间的脓胸发生率为每100000例1.9~5.4例。
病史
患者可能会有以下病史:
➤最近肺炎的诊断和治疗
➤近期穿透性胸外伤或横膈膜损伤史(临床应怀疑脓胸)
➤咳痰带血,通常有恶臭或令人不快的表现
➤发热
➤气短
➤厌食,体重减轻
➤夜汗
➤胸膜炎胸痛
Chalmers等在一项前瞻性观察研究了与发展为复杂性肺炎旁胸腔积液或脓胸的社区获得性肺炎 患者相关的6种危险因素。包括白蛋白<30 g/L,钠<130 mmol/L,血小板计数> 400X109,C反应蛋白>100 mg/L以及酗酒或静脉吸毒史。发生肺炎旁肺积液和脓胸的其他诱因包括免疫抑制(例如,HIV、糖尿病、营养不良)、胃肠道反流、牙齿卫生差、支气管抽吸和慢性肺疾病。
患者相关的6种危险因素。包括白蛋白<30 g/L,钠<130 mmol/L,血小板计数> 400X109,C反应蛋白>100 mg/L以及酗酒或静脉吸毒史。发生肺炎旁肺积液和脓胸的其他诱因包括免疫抑制(例如,HIV、糖尿病、营养不良)、胃肠道反流、牙齿卫生差、支气管抽吸和慢性肺疾病。
体格检查
体格检查可发现以下表现:
➤温度频繁升高,但通常不超过102°F(约38.9℃)
➤气短
➤湿啰音
➤干啰音
➤羊鸣音
➤支气管呼吸音
➤呼吸音减弱
➤叩诊浊音
原因
1. 肺脓肿最常见的原因是吸入。有以下疾病的患者是风险最高的患者:
➤牙列状况差
➤癫痫发作
➤滥用酒精
➤由于缺乏呕吐反射而无法保护呼吸道(例如昏迷、精神改变或可能正在接受全身麻醉的患者)
➤原发性肺部疾病,例如脓毒性栓塞、血管炎性疾病、空洞性肺部恶性肿瘤或肺部囊性疾病
➤穿透性胸部创伤
➤免疫抑制
➤与肺脓毒性栓子有关的疾病,包括静脉内吸毒、软组织感染、瓣膜性心脏病以及带有血管内植入修复材料的患者
肺脓肿所涉及的微生物是典型的口腔微生物群,包括拟杆菌、梭菌和链球菌。其他生物包括假单胞菌属、克雷伯菌属 、金黄色葡萄球菌、肺炎链球菌
、金黄色葡萄球菌、肺炎链球菌 、米氏链球菌、诺卡氏菌,以及较不常见的真菌和寄生虫。免疫抑制的个体与肺脓肿相关的机会性病原体的风险增加,包括结核分枝杆菌、假单胞菌,克雷伯菌,诺卡氏菌和真菌。
、米氏链球菌、诺卡氏菌,以及较不常见的真菌和寄生虫。免疫抑制的个体与肺脓肿相关的机会性病原体的风险增加,包括结核分枝杆菌、假单胞菌,克雷伯菌,诺卡氏菌和真菌。
肺炎克雷伯菌对严重的坏死性肺炎及随后的空洞病变和肺脓肿已表现出显著优势。台湾一项研究发现,社区获得性肺脓肿中肺炎克雷伯菌的发病率增加。
2. 引起脓胸的最常见原因是肺炎旁胸腔积液。约占总脓胸患者的一半。引起脓胸的其他原因包括:
➤穿透性胸部创伤
➤血胸,包括继发于胸部钝性创伤
➤诸如针头减压、胸管放置、胸腔穿刺术 或胸外科手术等过程中的伤口污染
或胸外科手术等过程中的伤口污染
可能引起脓胸的微生物包括链球菌,如米氏链球菌、肺炎链球菌、金黄色葡萄球菌和耐甲氧西林的金黄色葡萄球菌(MRSA),和各种革兰氏阴性菌和厌氧菌。厌氧菌作为单独的生物体或作为多种微生物感染的一部分,在脓胸中很普遍,但可能很难对培养物进行检测。应始终考虑肠杆菌、肠球菌和结核分枝杆菌是否为潜在病原体。
对成人脓胸患者,尤其是有恶性肿瘤或糖尿病的患者,米氏链球菌已成为主要的培养菌群。近年来,葡萄球菌相关的脓胸发病率增加。
在儿科中,肺炎链球菌仍然是脓胸相关的主要微生物。金黄色葡萄球菌和肺炎球菌血清型1、3和19A,可能继发于肺炎球菌结合疫苗的广泛使用,在最近出现了急剧增加。
鉴别诊断
➤吸入性肺炎 和肺炎
和肺炎
➤细菌性肺炎
➤急性发作的胸腔积液
➤肉芽肿合并多血管炎(韦格纳肉芽肿)
➤闭塞性细支气管炎性机化性肺炎的影像学表现
➤朗格汉斯细胞组织细胞增生症
➤免疫功能低下患者肺炎
➤肺栓塞(PE)
➤结节病
➤结核病(TB)
➤病毒性肺炎
实验室检查
相关实验室检查包括以下内容:
(1)全血细胞计数 (CBC)具有差异性,可能表现白细胞增多和左移。
(CBC)具有差异性,可能表现白细胞增多和左移。
(2)收集痰进行革兰氏染色、培养和敏感性检测
(3)如怀疑是结核病,应进行抗酸杆菌检测
(4)在发热情况下,进行血培养 可能是合适的。
可能是合适的。
影像学
胸部X线检查可诊断和区分肺炎,肺脓肿和脓胸。肺脓肿和肺炎需要药物治疗,而脓胸经常需手术治疗。胸部X线片如下所示。
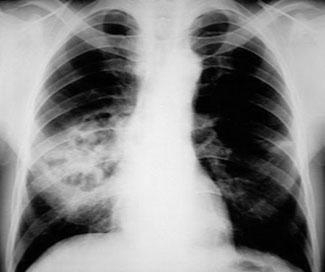
图4 肺炎球菌性肺炎并发坏死和脓肿
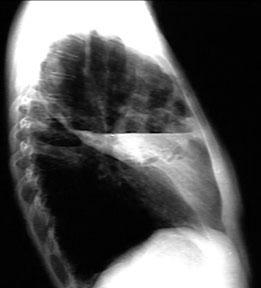
图5 胸部X线片显示肺脓肿的气液平面特征
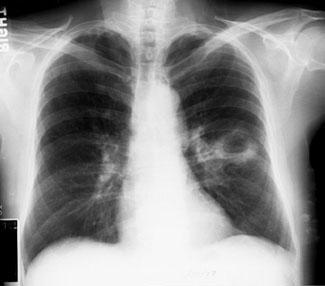
图6 患者54岁,咳嗽 ,咳痰异味。胸部X线片显示左下叶上段肺脓肿
,咳痰异味。胸部X线片显示左下叶上段肺脓肿
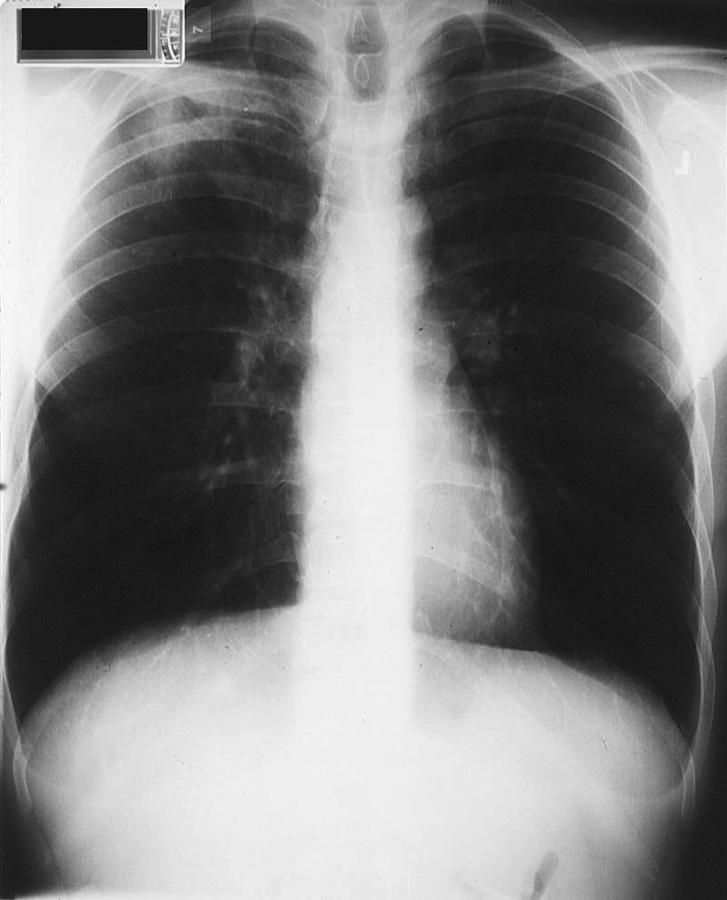
图7 患者男,42岁。发热,痰液恶臭。有大量饮酒史,体格检查发现牙列很差。胸部X线片显示右上叶后段肺脓肿
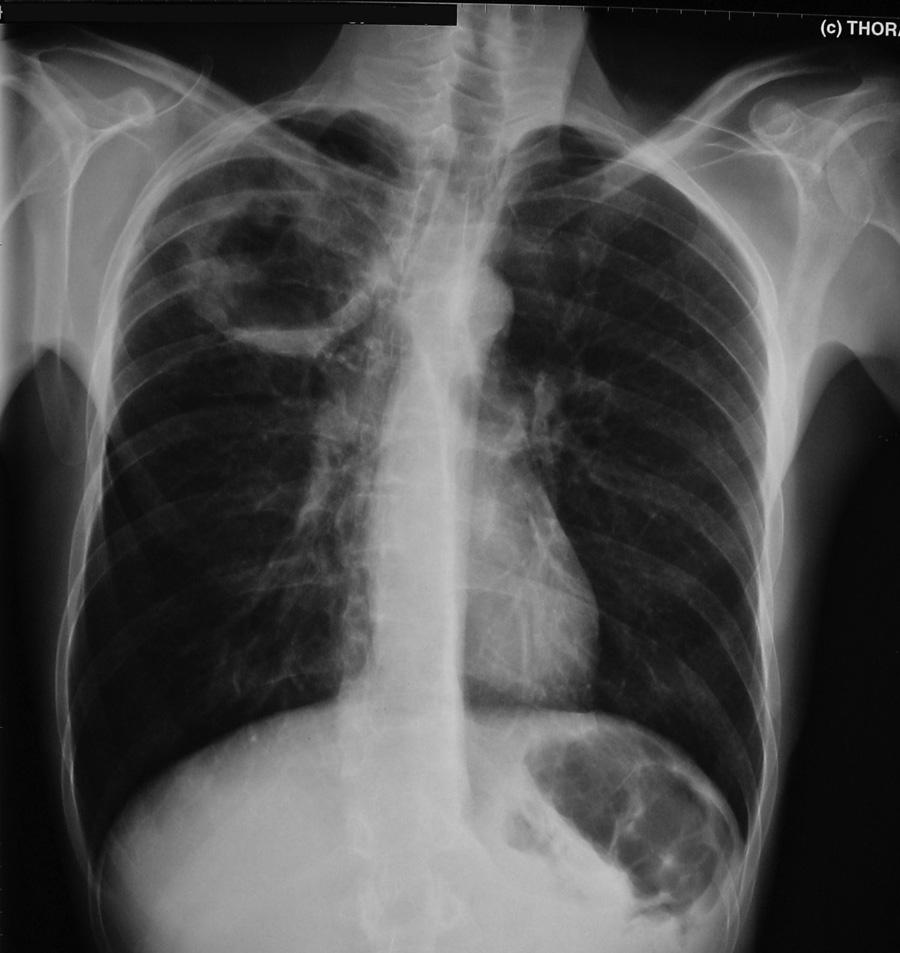
图8 一名患者的胸片,有难闻异味、痰苦,厌氧菌肺脓肿的特征性诊断
在胸部X线片上,肺脓肿表现为孤立的空洞,具有气液平面。周围斑块状浸润有助于区分肺脓肿与空洞性肺癌。
在胸部X线片,发现脓胸而不是肺脓肿的气液平面向胸壁延伸,气液平面跨过肺裂延伸,并逐渐变细。
胸部X线片上应仔细检查肋膈角,以评估预示积液或脓胸的液体是否出现。
患者直立位胸片,当大约200 mL积液时,肋膈角变钝。
患者侧位胸部X线片显示胸膜液是否可移动并分层或是否限于局部。
为了更好的对胸部X线片肺部异常进行评估,常需要胸部CT或超声检查。超声检查可用于对胸腔积液或脓胸穿刺针的引导抽吸和引流。若不使用超声检查引导穿刺,失败率为12-15%。彩色多普勒超声检查还可以从肺脓肿气液周围区分脓胸。
胸部CT可以评估肺炎、肺脓肿、肿瘤、胸腔积液其他胸膜疾病或胸膜增厚。与胸部X线相比,胸部CT对肺部感染的敏感性增加,特别是对免疫功能低下的患者。当X线片检查结果阴性,但对重大肺部感染的怀疑指数很高时,可以考虑进行胸部CT检查 。
。
许多临床医生推荐限制CT在儿童中的使用,以减少辐射暴露。Jaffe等研究了儿童常规CT扫描的实用性,并得出结论,尽管CT能检测出更多异常,但仍无法改变治疗管理,也无法预测接受胸腔引流和纤溶治疗的患者的临床结局。 英国胸科学会指南指出,胸部CT对儿童胸腔积液常规识别没有作用。
下图为成年患者的肺脓肿
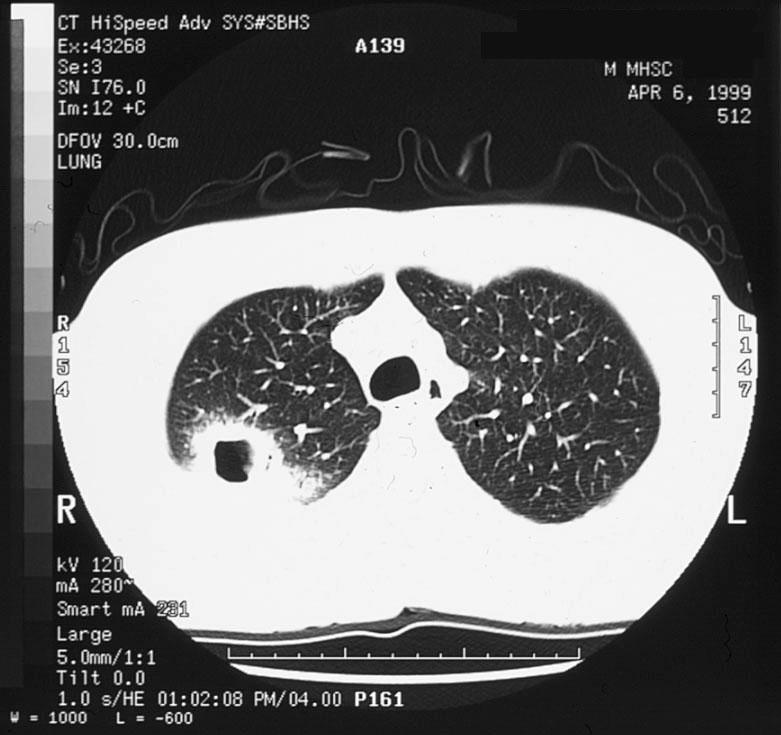
图9 患者男,42岁,发热并痰液恶臭。有大量饮酒史,体格检查牙列很差。胸部X线片显示右上叶后段肺脓肿。CT扫描显示一个薄壁空洞,周围有实变。
其他检测
其他可能有用的检测包括:
(1)脉搏 血氧仪——氧合评估
血氧仪——氧合评估
(2)ABG或VBG分析——评估呼吸是否充分
(3)经气管内抽吸物培养——如果痰液检查结果不确定
步骤
如果有胸水,可以进行诊断性胸腔穿刺术,并分析其pH值、乳酸脱氢酶、葡萄糖 水平、比重和细胞计数。胸水也可进行革兰氏染色、培养和敏感性测定。也可以考虑抗酸杆菌检测。
水平、比重和细胞计数。胸水也可进行革兰氏染色、培养和敏感性测定。也可以考虑抗酸杆菌检测。
如果怀疑有癌症,可以将液体送去做细胞学检查。
以下表现说明脓胸或肺炎旁胸腔积液可能需要使用胸管或猪尾导管才能完全解决:
➤脓性胸膜积液
➤pH值<7.2
➤WBC计数>50000个细胞/µL(或多形核白细胞计数为1000 IU/dL)
➤葡萄糖水平<60 mg/dL
➤乳酸脱氢酶水平>1000 IU/mL
➤胸水培养阳性
越来越多的证据表明,肿瘤坏死因子(TNF)—α可用于帮助确定胸腔积液是复杂性肺炎旁胸腔积液还是脓胸。
参考文献:
1.Empyema and Abscess Pneumonia- Medscape- Mar 18, 2015.
2.王辰译. 哈里森呼吸及危重症医学(原书第2版)[M]. 科出版社,2019.
3.蔡柏蔷, 李龙芸. 协和呼吸病学(第二版)[M]. 中国协和医学大学出版社,2016.
