
大疱性类天疱疮最新诊疗指南发布,提出“阶梯治疗”方案 | 指南共识
本文由医脉通皮肤科(Medlive-Dermatology)编辑整理,未经授权请勿转载。
大疱性类天疱疮(BP)是最常见的自身免疫性表皮下水疱性皮肤病,表现为局部瘙痒的广泛性大疱性病变,常见于老年人。一部分患者只出现擦伤、瘙痒样病变、湿疹性和/或荨麻疹性红斑病变。该病与神经系统疾病密切相关,发病率高且严重影响生活质量。高龄、伴有神经系统疾病、一般状况差以及长期使用大剂量糖皮质激素 (GS)等均预示着预后不良。
(GS)等均预示着预后不良。
在此背景下,J EUR ACAD DERMATOL于6月29日发表大疱性类天疱疮的管理指南,该指南是基于临床证据或专家意见,针对最常见情况提出建议。本次更新基于2015年版本,涵盖了轻至重度BP、糖皮质激素依赖性或复发性BP以及顽固性BP等不同类型BP的治疗。
BP的初步评价
初步临床检查应找出与BP诊断相符的特征,评估患者的一般情况和潜在的共病。评估方法包括病史采集、体格检查、BP诊断的实验室检查、组织病理学检测、直接免疫荧光检测以及免疫血清学测试等(表1)。
表1 大疱性类天疱疮的诊断步骤
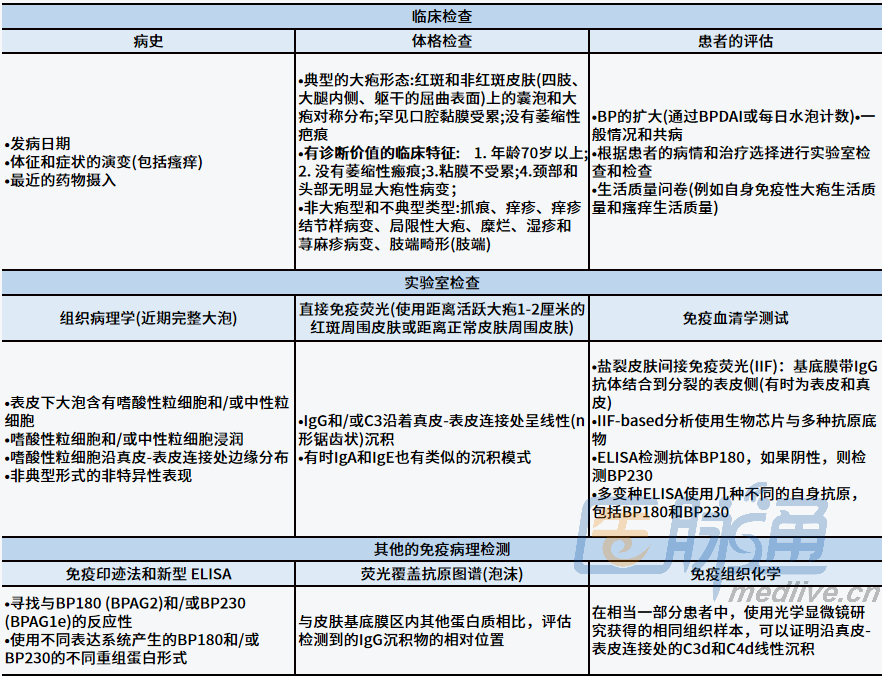
BP诊断标准
BP诊断需要结合临床特征、组织病理、直接免疫荧光(DIF)、特异性疱病抗体酶联免疫吸附试验 (ELISA)和间接免疫荧光(IIF)进行诊断,具体标准如下:
(ELISA)和间接免疫荧光(IIF)进行诊断,具体标准如下:
1. 在大多数情况下,4个提示性临床特征(年龄大于70岁、没有萎缩性疤痕、没有粘膜受累、颈部和头部没有主要大疱性病变)中存在3个、直接免疫荧光(DIF)阳性以及存在通过IIF标记氯化钠 分离的正常人体皮肤(SSS)表皮侧的血清IgG抗体和/或通过ELISA或IIF与BP180和/或BP230反应,则可以诊断BP。
分离的正常人体皮肤(SSS)表皮侧的血清IgG抗体和/或通过ELISA或IIF与BP180和/或BP230反应,则可以诊断BP。
2. 在非大疱性病变的患者中出现DIF阳性、存在通过IIF标记SSS表皮侧的循环IgG抗体和/或通过ELISA或IIF与BP180和/或BP230反应等情况可以诊断BP。
3. 当DIF研究为阴性时,建议重新活检并检查是否存在技术问题。
在少数DIF持续阴性研究的患者中出现提示性临床表现(即紧张性水疱)、与组织病理学结果一致(表皮下裂开)、存在通过IIF标记SSS表皮侧的循环IgG抗体和/或通过ELISA或IIF与BP180和/或BP230反应等情况时则可以诊断为BP。
4. 其他测试:也可根据临床情况和可用性进行其他测试(表1)。
治疗管理
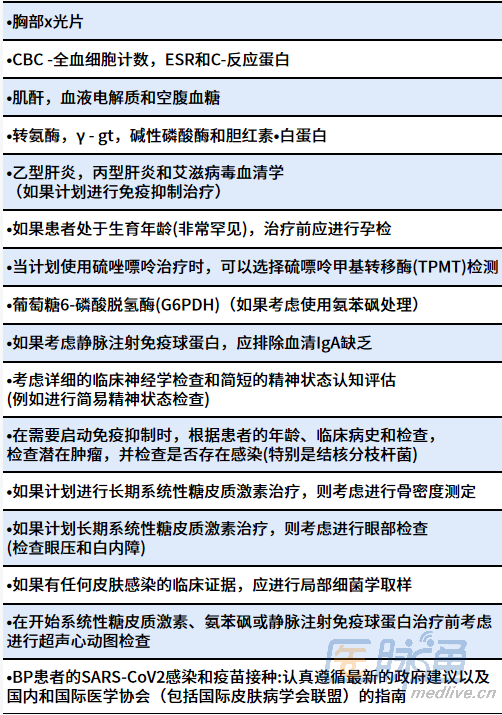
基于专家意见,与BP检查和治疗前筛查相关建议详见表2。
表2 对新诊断的大疱性类天疱疮患者进行检查和治疗前筛查的建议
1. 治疗目标
治疗的主要目的是控制皮疹 和瘙痒,并将治疗的严重副作用降至最低。具体目标包括治疗皮疹、减少瘙痒、预防/降低复发风险、提高患者生活质量、限制与新引进药物相关的副作用(特别是对老年人)等。
和瘙痒,并将治疗的严重副作用降至最低。具体目标包括治疗皮疹、减少瘙痒、预防/降低复发风险、提高患者生活质量、限制与新引进药物相关的副作用(特别是对老年人)等。
2. 治疗方案
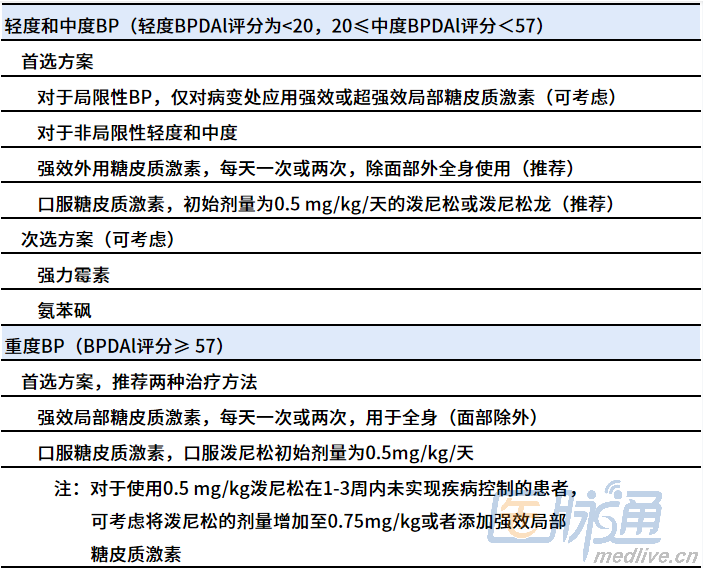
根据BP的严重程度、糖皮质激素依赖性或复发性BP、顽固性BP等分类制定治疗方案,主要治疗措施有:药物治疗、系统性糖皮质激素治疗、维持治疗、常规免疫抑制/免疫调节辅助治疗等(详见表3)。
表3 大疱性类天疱疮(BP):阶梯治疗

监测
患者的随访监测是以评估治疗的有效性、安全性和耐受性、逐步减少和/或调整治疗,并决定停止治疗时间为目的,进行包括皮肤病的活动性(检查水泡、湿疹/荨麻疹样病变、瘙痒程度等)以及可能的治疗相关副作用和共病:皮肤萎缩、紫癜和皮肤感染的程度、血压、心血管功能不全(由GS所致)、呼吸系统疾病和感染(GS,免疫抑制剂相关);分析白细胞、肝肾试验(免疫抑制剂相关)和血糖(GS相关)等在内的临床检查。
就诊与随访频率视患者具体情况以及当地医疗政策而定。目前并没有准确的最佳治疗时间标准,根据患者的治疗措施以及自身情况决定是否停止治疗。若患者结束治疗,则需要在停药后的第三个月进行随访,并随时注意注意瘙痒、疼痛和/或炎症性皮肤损伤等症状的复发。
参考文献:Borradori L, Van Beek N, Feliciani C,et al. Updated S2 K guidelines for the management of bullous pemphigoid initiated by the European Academy of Dermatology and Venereology (EADV). J Eur Acad Dermatol Venereol. 2022 Jun 29. doi: 10.1111/jdv.18220. PMID: 35766904.
