
儿童及青少年发育不良性腰椎滑脱的研究进展
作者:北京大学第三医院骨科 孟德福
发育不良性腰椎滑脱是脊柱外科比较少见的滑脱类型,好发于儿童和青少年,发病机制目前尚不完全清楚。根据Wiltse分类,发育不良性腰椎滑脱主要是由于小关节或椎板等后方附件的发育异常,导致L5椎体前滑移和L5、S1椎体形态异常,最常见于L5/S1水平。在影像学上有特征性的L5椎体梯形变、骶骨上终板穹窿样变,常伴有L5峡部延长或峡部裂、脊柱隐裂,且脊柱矢状位序列常常表现为失衡状态。因其起病隐匿,不易早期发现,往往患者出现腰腿痛以及腰骶部畸形才就医。由于存在腰骶部后凸畸形、脊柱-骨盆矢状位失衡等情况,会对患者日常生活产生极大影响。诸多学者已对其进行了研究,并初步达成一定共识。笔者围绕近年来对该疾病的发病机制、影像学评估、临床表现以及治疗等方面的进展进行综述。
流行病学
发育不良性腰椎滑脱主要发生在儿童和青少年,最常发生的节段为L5/S1。目前,大多数流行病学研究都是针对峡部裂性腰椎滑脱或成人退变性腰椎滑脱展开,而对发育不良性腰椎滑脱的研究不多见。曾有国外学者对新生儿进行普查,发现腰椎滑脱发病率为零。从这点可以推测,直立姿势和行走似乎是导致这些情况发生和发展的促成因素。反复过度伸展或旋转腰椎的体育运动也被认为是其发病的危险因素。国内尚无关于发育不良性腰椎滑脱发病率的报道。Marchetti和Bartolozzi的研究表明高度发育不良性腰椎滑脱发生率仅占1%左右。Fredrickson等曾对一组500例6岁的儿童进行了观察随访,发现4.4%的儿童有峡部缺损,其中过半数的患儿发生了腰椎滑脱;Albanese等报道发育不良性腰椎滑脱的发生率是峡部裂性滑脱的1/3,其发生率与Marchetti和Bartolozzi的研究一致,约为1%。国内没有对发育不良性腰椎滑脱的发病率进行专项统计及研究,但根据在临床诊疗工作中的观察,其发生率比较低,但具体发生率是多少,未来需要多中心系统性协同统计分析研究。
发病机制
发育不良性腰椎滑脱的解剖特征是腰骶部后方相关结构形态异常,包括L5/S1关节突及椎板发育不良以及脊柱裂,同时伴有继发性L5椎体梯形变和S1上终板穹窿样变。发育不良性腰椎滑脱患者的解剖特征侧面反映其发病机制可能与先天或遗传因素相关。有学者认为其发生与峡部发育不全或编码Ⅰ型胶原蛋白的COL1α1基因缺陷有关。也有学者通过对患者家庭成员的研究发现,一级亲属有更相似的影像学改变。以上都表明发育不良性腰椎滑脱的发病机制有发育不良性因素存在。Thomas等的研究发现,在直立行走之前,腰椎滑脱发生率为0,由此可表明负重及直立行走可能是滑脱发生的诱因。Ikata等回顾了峡部裂性腰椎滑脱年轻运动员的MRI图像,提示其软骨与骨性终板分离。Sakamaki等也认为儿童腰椎滑脱会改变椎体终板生长板应力分布,导致生长板损伤,从而发生椎体畸形。随后Sakamaki等又在大鼠模型研究中通过组织学检查发现,椎体生长板损伤是导致脊柱滑移和畸形的基础病变。Gutman等病理研究证实,骶骨穹窿样改变是一种骨软骨炎现象,是椎体正常生长受到干扰后,腰骶部的一种适应性改变。越来越多的临床和生物力学研究证明发育不良性腰椎滑脱其滑移始于生长板的受损。结合此类患者就诊往往有舞蹈、体操及高负荷运动等损伤病史,认为其与反复腰椎屈伸活动亦有关联。由上述观点可以发现,发育不良性腰椎滑脱发病与腰骶部局部反复应力集中以及为维持平衡局部继发代偿有关。此外,马凡综合征、成骨不全 综合征等先天性骨与结缔组织疾病也在其发病过程中发挥一定作用。综上,尽管发育不良性腰椎滑脱发病机制尚不完全清楚,但目前已初步达成共识。其发病机制是患者自身存在局部发育不良性因素,在此基础上,结合腰椎反复屈伸等集中应力诱发局部畸形,最终导致L5椎体滑脱、后凸畸形及矢状位失衡。
综合征等先天性骨与结缔组织疾病也在其发病过程中发挥一定作用。综上,尽管发育不良性腰椎滑脱发病机制尚不完全清楚,但目前已初步达成共识。其发病机制是患者自身存在局部发育不良性因素,在此基础上,结合腰椎反复屈伸等集中应力诱发局部畸形,最终导致L5椎体滑脱、后凸畸形及矢状位失衡。
诊断标准
Wiltse将腰椎滑脱分为发育不良性、峡部裂性、退变性、创伤性和病理性五大类;Marchetti和Bartolozzi将腰椎滑脱按照病因分为发育性和获得性两大类,发育性腰椎滑脱又分为高度发育不良性和低度发育不良性2个亚型,Marchetti和Bartolozzi虽然将发育性腰椎滑脱分为高度和 低度,但是却没有给出确切定量指标的划分标准。实质上,Wiltse分类中的发育不良性和Marchetti-Bartolozzi分类中的高度发育不良性腰椎滑脱指的是同一类型。根据Mac-Thiong标准高度发育不良性腰椎滑脱符合以下标准3项以上即可确诊(表1)。
低度,但是却没有给出确切定量指标的划分标准。实质上,Wiltse分类中的发育不良性和Marchetti-Bartolozzi分类中的高度发育不良性腰椎滑脱指的是同一类型。根据Mac-Thiong标准高度发育不良性腰椎滑脱符合以下标准3项以上即可确诊(表1)。

临床表现
发育不良性腰椎滑脱的常见症状是腰痛及下肢疼痛麻木等。学龄前儿童很少有症状,此时往往是家长发现患儿行走姿势及步态异常而就诊。腰痛症状往往始于学龄后,随后症状逐渐加重,腰痛与活动和姿势相关,往往发生于久坐及活动后。究其原因,多认为是腰骶部不稳引起椎间盘退变,脊柱矢状位序列改变以及腘绳肌紧张导致站立和行走的生物力学改变所致。下肢神经系统症状也比较常见,往往发生于青春期,其原因可能是此时期身高生长迅速、神经牵拉而致,也可能是继发腰骶部后凸畸形合并椎间孔或椎管狭窄压迫神经所致。马尾神经损伤情况也不少见,甚至部分患者以马尾神经受损症状首诊。
除常见的腰腿痛症状外,患者常有特征性的体征。例如外观姿势异常及行走呈鸭步姿态。其原因是腰椎不稳对神经的慢性压迫和刺激导致腘绳肌紧张,患者站立或行走时屈髋屈膝、腰椎过度前凸、躯干重心前移所致。此外,患者矢状位序列失衡,导致骨盆后倾,进而骶骨垂直化而突出于皮下,臀部上翘,形成特征性台阶样腰骶部畸形。大体像上躯干前移并由此出现腹部周围异常皮肤褶皱也是其特征性表现。
影像学评估
腰骶部滑脱程度及后凸程度的评估 腰骶部滑脱程度可以按照Meyerding分度方法,在X线侧位片上进行评估。并不是所有的发育不良性腰椎滑脱的患者都是Meyerding分型中的重度滑脱,也有Ⅰ度和Ⅱ度轻度滑脱。同时由于发育不良性腰椎滑脱患者骶骨上终板常呈穹窿样改变,导致S1上终板的划定存在困难,使用Meyerding法存在难重复性。此时,划定S1上终板常用Hubert法,即分别作骶骨前后缘切线,两切线与S1穹窿相交点间作一连线,将此作为S1上终板。腰骶部后凸程度可采用滑脱角、Dubousset腰骶角(Dub-LSA)以及脊柱畸形研究学组(SDSG)的腰骶角。其中Dub-LSA为经L5上终板与经S1椎体后缘的直线夹角,因不涉及形态异常的S1上终板及L5下终板,可信度及重复性好,临床上常用此评估后凸程度,<90°则认为存在显著腰骶部后凸,度数越小,后凸越重。
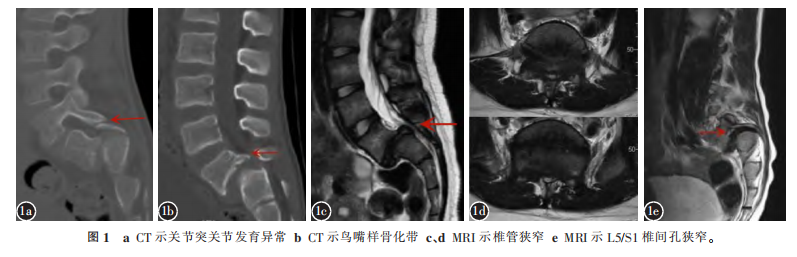
矢状位评估 发育不良性腰椎滑脱往往存在腰骶部后凸畸形,为维持平衡进而腰椎前凸代偿性增加;若无法通过腰椎前凸代偿,则依靠胸椎后凸减小甚至胸椎前凸再次代偿,此时会继发出现颈椎后凸。按照Hresko标准,发育不良性腰椎滑脱患者存在脊柱-骨盆失衡比例高达92%,而存在颈椎后凸的比例则高达70.8%。CT可清晰显示腰骶部发育不良形态,包括关节突关节更加扁平及矢状位角度变大(图1a),椎板变薄乃至缺如,横突短小等。同时也清晰显示因滑脱产生的继发性改变,如S1上终板穹窿样变、L5梯形变、峡部延长等,大部分患者因L5向前滑移导致L5/S1椎间盘纤维环于S1附着处牵拉而出现鸟嘴样骨化牵拉带(图1b)。MRI则可发现患者神经受压主要发生在S1后上缘与L5椎板之间,即后凸顶点水平,此处马尾神经受压最严重(图1c、1d);其次就是椎间孔区域,这是由于L5前滑脱导致椎间孔狭窄所致(图1e)。
冠状位评估 发育不良性腰椎滑脱患者合并脊柱侧凸比例可高达60%,其病因往往是多因素的,包括遗传因素、生物力学因素、生长发育因素、环境因素等。对合并侧凸的患者可参照Crostelli等分类进行改进,Guo等将其分为独立性脊柱侧凸(特发性、先天性、综合征性)、滑脱继发性脊柱侧凸(单纯痉挛性侧凸和椎体旋转所致骨性侧凸),其中大多数为滑脱导致继发性脊柱侧凸。冠状面Cobb角≥10°即诊断为脊柱侧凸,骶骨中垂线(CSVL)到C7铅垂线距离(C7PL)的距离即CSVL-C7PL>20mm则被认为存在冠状位失衡。对于合并脊柱侧凸患者,需要评估明确滑脱类型以针对性治疗。
治疗
非手术治疗 对于无症状的患者,目前没有证据支持预防性手术治疗的必要性。有研究比较了无症状发育不良性腰椎滑脱患者保守和预防性手术治疗的预后,经过长期随访发现,手术治疗相对于保守治疗并无明显优势。若仅存姿势异常或影像学提示腰椎滑脱,则需要适当限制活动。临床上,无症状发育不良性腰椎滑脱比较少见,或认为其病情发展仍处于早期,未达到一定严重程度。此类患者病情进展首先是生长板的受损,为此,可以通过避免加速生长板损伤而延缓病情进展,比如适当限制活动、短期间断佩戴支具,结合物理治疗以及腰背肌功能锻炼的联合方式来预防发展。但是,目前由于随访患者较少且时间短,仍未确定上述方法对延缓病情进展是否有效。患者出现腰部疼痛,如果症状较轻且无神经功能受损,影像学检查无明显腰骶部畸形及滑脱进展,可以考虑保守治疗。保守治疗主要包括避免腰部反复屈伸及高负荷运动、口服非甾体药物、物理治疗、佩戴支具以及腰背肌功能锻炼的联合治疗。早期支具治疗被证明比在最初的活动限制试验期后再使用支具更有效。但是支具治疗的依从性较差。对于大部分轻症患者,佩戴支具是比较少见的,仅限于对限制活动以及物理治疗没有效果的患者。保守治疗期间,应严格定期随访,临床随访期间发现疼痛症状缓解后,则可以逐渐恢复正常活动。每半年行X线检查,动态观察滑脱进展情况。
手术治疗 当患者腰背部疼痛严重影响日常生活超过半年,保守治疗无效;出现神经功能障碍或合并后凸畸形,复查X线片证实滑脱短期内进展,则需要尽早手术治疗。目前诸多学者采用多种手术方式治疗均获得了满意的临床疗效,主要包括后路原位固定融合、后路滑脱椎体复位固定融合、前后路联合固定融合等。手术治疗的主要目的包括神经充分减压、滑脱复位、矫正局部后凸及恢复矢状位序列,并进行确切的融合。然而,是否需要对滑脱椎体复位、复位的程度及固定范围如何确定仍未达成共识。
原位固定融合技术 因原位融合技术具有无需行滑脱椎体复位,技术难度低及并发症少等优点,曾被广泛应用于发育不良性腰椎滑脱的手术治疗。对于矢状位平衡且无骨盆后倾的患者,可以考虑原位融合,以避免过度纠正患者的矢状位序列及增加神经损伤的风险。虽然文献报道原位固定融合的整体临床效果尚可,但却伴有较高的不融合率,以及无法纠正脊柱-骨盆矢状位后凸畸形;术后仍然存在滑脱进展、产生假关节等风险,目前临床上应用已不多。
复位融合技术与原位融合相比,滑脱椎体复位融合技术要求更高,手术需要更长的时间,且术中失血量更多。但诸多学者研究发现,复位融合技术可更好地纠正患者脊柱-骨盆序列,获得更好的矢状面平衡和外观效果,为融合提供更好的生物力学环境。同时,提供足够的椎间融合空间和植骨床,提高融合率以及临床效果。所以,现在主流的观点是对滑脱椎体进行复位或者部分复位再融合。发育不良性腰椎滑脱患者由于合并L5椎体梯形变及S1上终板穹窿样变,在对滑脱椎体复位时,L5椎体自S1前下方被拉向后上方,复位过程中不仅存在前后水平的移动,还存在围绕骶骨的旋转移动,L5神经根受牵拉的情况会显著增加,发生神经损伤的风险也相应升高;所以,对发育不良性腰椎滑脱患者来说,复位是手术的关键所在。对此,不同学者提出了不同的复位技术。Ruf等采取先行L5/S1固定融合联合L4/5临时固定,最后由L4、L5螺钉中间将连接棒剪断并移除L4螺钉;若术中固定节段应力大,可术后3个月再二期取出。通过上述技术在实现矫正局部畸形、恢复整体矢状位序列前提下,保留了L4/5活动节段。同样,Shufflebarger等也有类似上述的报道。Bouyer等采用经骶骨棒固定协助复位技术,固定棒穿过S1钉尾帽插入S2直至前方,术中为了使腰骶部更加稳定及预防滑脱进展,往往需要延长固定到L4。Edwards等则应用术中连续牵引、逐步复位技术,最终达到复位的目的,但是该技术需要专门复位工具及器械,临床推广难度较高。
手术技术相关要点对于发育不良性腰椎滑脱患者来说,目前主流的手术方案更加注重腰骶部后凸畸形的矫正,以恢复躯干矢状面平衡。彻底的后方减压、充分的椎间盘切除和适当的骶骨穹窿截骨是获得良好复位矫形及减少神经损伤的必要操作。充分的椎间隙松解及适当撑开,并沿L5神经根充分减压,必要时适当切除L5前下部分,依靠椎弓根钉加压固定,通过短缩脊柱,不仅能降低局部应力,使复位更充分,还能螺减产假关节形成,避免出现内固定失败。针对术中神经损伤,术中可采用神经电生理监测,安全且效果令人满意,有文献报道在复位手术中,并不会增加神经相关并发症,与临床观察到的结果一致。
对于腰椎脱垂(V度滑脱)患者,则可采用前后路联合手术,前路行椎间松解,后路行部分复位、内固定。此方法可更好地重建椎体高度及恢复腰椎前凸,更有利于复位。文献报道前后路联合手术融合率较高,内固定相关并发症较低。另外,有学者经前路行L5切除或部分切除,由后路减压后将L4坐落于S1之上,再进行固定融合,但是该技术临床上仍未普及。当腰骶部后凸畸形严重,且术前评估滑脱解剖复位困难时,则不必强求。Alzakri等的一项多中心研究发现,手术将重度滑脱复位到轻度滑脱时,对术后维持和恢复正常脊柱-骨盆平衡更为有效,且研究发现对于腰骶部后凸的矫正比椎体滑移的矫正更为重要。然而,将后凸畸形矫正到何种程度具有临床指导意义,目前仍无定论。郭新虎等认为DubLSA≥90°可作为能够改善术后脊柱-骨盆参数的标准之一。Labelle等建议将DubLSA恢复至80°以上。
对于合并脊柱侧凸的患者,若为单纯痉挛性脊柱侧凸,其主要还是以治疗发育不良性腰椎滑脱为主,无需对侧凸进行额外干预,术后往往可自行纠正;而对于伴结构性脊柱侧凸的患者,需根据脊柱侧凸严重程度、椎体旋转滑移程度等情况,决定具体手术方案。总之,对发育不良性腰椎滑脱患者,最佳治疗方案的选择是基于对临床症状、腰骶部畸形程度及神经功能情况,结合影像学表现,外加手术医生的偏好和经验,综合分析及个体化治疗。
总结与展望
发育不良性腰椎滑脱患者往往合并腰骶部畸形,临床比较少见,因手术难度大,在治疗上仍然比较棘手。脊柱外科医生不应只关注滑脱的复位及腰骶部后凸畸形的矫正,更要从患者实际需求以及生活质量等方面出发,综合考虑,找到滑脱复位及后凸矫正与患者需求的“平衡点”,实施个体化治疗方案,获得最佳治疗效果。同时,此类患者多为青少年,需要进行远期随访,关注术后患者的远期疗效,以及相邻节段退变问题,进而总结出更加科学、有效的治疗方案。
来源:中国脊柱脊髓杂志2024年第34卷第5期
