
你见过新生儿川崎病吗?
病例分享
病史
患儿 男,14日龄,因“发热 1 d,皮疹
1 d,皮疹 半天”收入院。第2胎第2产,胎龄39+5周,顺产,Apgar评分不详,出生体重3500 g,羊水清,脐带、胎盘无异常。患儿于生后第13天出现发热,最高体温38.8 ℃,半天后出现全身皮疹,为红色斑丘疹,逐渐增多,无咳嗽
半天”收入院。第2胎第2产,胎龄39+5周,顺产,Apgar评分不详,出生体重3500 g,羊水清,脐带、胎盘无异常。患儿于生后第13天出现发热,最高体温38.8 ℃,半天后出现全身皮疹,为红色斑丘疹,逐渐增多,无咳嗽 、腹泻
、腹泻 、惊厥。
、惊厥。
体格检查
体温39.4 ℃,心率190次/min,呼吸50次/min,血压73/47 mmHg,体重3640 g;精神反应差,痛苦表情,呻吟,肤色略苍花,全身可见大量密集红色斑丘疹(图1A),压之褪色,部分融合成片;前囟平软,球结膜无充血,口唇暗红;颈软;双肺未闻及啰音;心音有力;腹部平软,肝右肋下3 cm,质略韧;手足末梢凉,四肢屈曲,肌张力偏高,指(趾)端无脱皮;原始反射可引出。
辅助检查
入院诊断:新生儿败血症?查血白细胞(WBC)13.5×109/L、中性粒细胞比值0.65、血红蛋白 (HB)209 g/L、血小板计数(PLT)175×109/L、C反应蛋白(CRP)7.7 mg/L,血及尿CMV-DNA<0.5拷贝/L。影像学检查:胸X线片示肺纹理增粗、模糊。心脏超声:房间隔缺损3 mm,卵圆孔未闭2 mm,冠状动脉未见明显扩张。其余相关病毒、腹部超声等检查阴性。
(HB)209 g/L、血小板计数(PLT)175×109/L、C反应蛋白(CRP)7.7 mg/L,血及尿CMV-DNA<0.5拷贝/L。影像学检查:胸X线片示肺纹理增粗、模糊。心脏超声:房间隔缺损3 mm,卵圆孔未闭2 mm,冠状动脉未见明显扩张。其余相关病毒、腹部超声等检查阴性。
入院治疗
患儿入院后给予抗感染治疗(青霉素 3 d、美罗培南
3 d、美罗培南 11 d)。
11 d)。
第2天仍间断高热,口唇潮红、轻度皲裂结痂(图1B),口腔及咽部黏膜充血,草莓舌,手足发红(图1C)颈部略抵抗;脑脊液白细胞计数42.00×106/L,淋巴细胞0.977,蛋白、葡萄糖 、氯化物均正常;加利巴韦林
、氯化物均正常;加利巴韦林 2 d,万古霉素
2 d,万古霉素 14 d,静脉注射人免疫球蛋白
14 d,静脉注射人免疫球蛋白 (IVIG)(共2 g/kg,第2~4天,第7~9天)等治疗。
(IVIG)(共2 g/kg,第2~4天,第7~9天)等治疗。
第4天起患儿体温峰值下降;病原微生物宏基因组检测检出人多瘤病毒5型(序列数3),尿培养 阴性。
阴性。
第5天皮疹稍变淡,脑脊液培养阴性。
第7天复查CRP107 mg/L,血培养 阴性。
阴性。
第8天体温恢复正常,口唇潮红略减轻、皲裂明显(图1D),手足硬肿,双侧耳后各可触及1个约黄豆大小淋巴结;复查冠状动脉超声示左冠状动脉主干内径增宽。
第9天全身皮疹明显减轻。
第10天复查脑脊液检查正常。
第12天四肢指(趾)端沿甲缘出现膜状脱皮(图1E、F);修正诊断完全性川崎病 (cKD),加用小剂量阿司匹林
(cKD),加用小剂量阿司匹林 口服。
口服。
第13天头颅磁共振未见异常。
第14天全身皮疹基本消退。
第15天复查CRP正常,监测PLT无升高。
第19天复查超声左冠状动脉主干内径增宽至2.2 mm,左冠状动脉旋支内径增宽至2.3 mm;耳后包块、颈部超声双侧耳后、颈前可见数个淋巴结,左侧较大者16 mm×6 mm,右侧较大者11 mm×6 mm。
出院随访
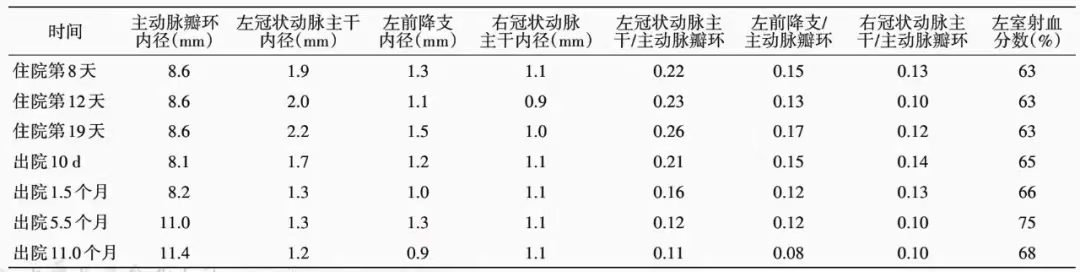
患儿出院1.5 个月门诊复查血常规 、CRP正常 ;冠状动脉超声左冠状动脉主 干、左前降支、右冠状动脉内径正常;出院5.5、11个月门诊复查生长发育正常,精神饮食好,血常规、CRP及冠状动脉超声正常。患儿住院及出院后冠状动脉超声检查结果见表1。
、CRP正常 ;冠状动脉超声左冠状动脉主 干、左前降支、右冠状动脉内径正常;出院5.5、11个月门诊复查生长发育正常,精神饮食好,血常规、CRP及冠状动脉超声正常。患儿住院及出院后冠状动脉超声检查结果见表1。
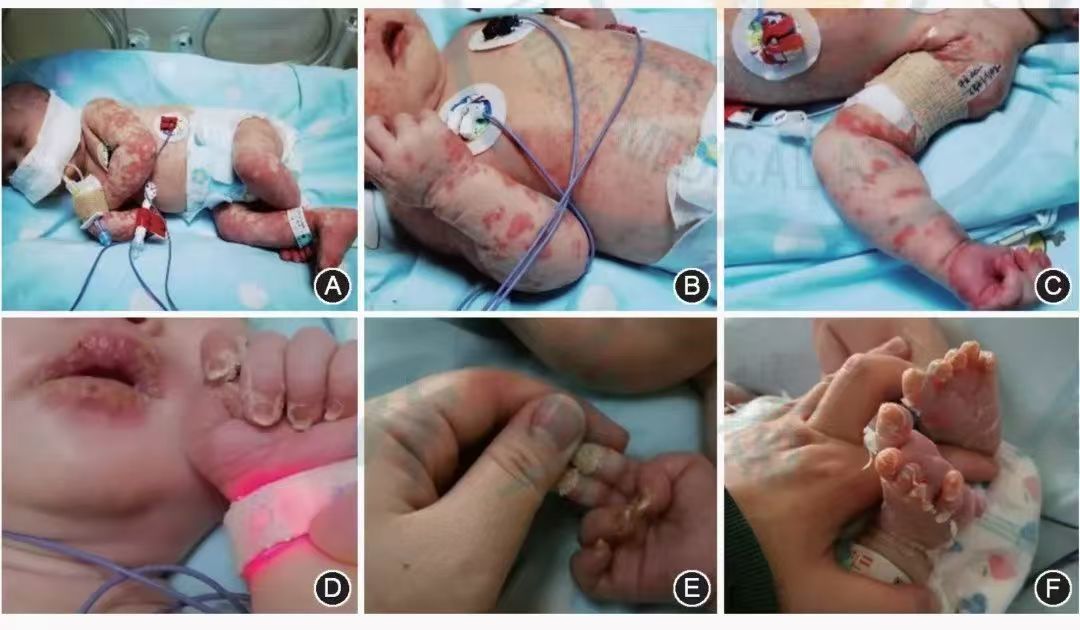
图1 完全性川崎病患儿临床特征[1]
A:全身多形性红斑 ,部分融合;B:口唇潮红,轻度皲裂;C:急性期手足发红、肿胀;D:口唇皲裂;E:恢复期指末端膜状脱皮;F:恢复期趾末端膜状脱皮
,部分融合;B:口唇潮红,轻度皲裂;C:急性期手足发红、肿胀;D:口唇皲裂;E:恢复期指末端膜状脱皮;F:恢复期趾末端膜状脱皮
表1 患儿不同时间冠状动脉超声检查结果[1]
新生儿川崎病
川崎病(KD)由于缺乏特征性的实验室指标,诊断主要依赖于临床表现。新生儿因免疫系统发育不完善、川崎病临床症状不典型、发病率低,不易引起重视,诊断更为困难。本例新生儿早期未能识别出川崎病(KD),开始IVIG按抗感染剂量治疗,后期疑诊川崎病,尽管IVIG总剂量足够,但早期未给予规范冲击治疗,抗菌药物使用时间过长。
有学者总结的国内外19例新生儿川崎病患者[2]中可看出,除了发热,最常见的临床表现是肢端改变,其他临床表现出现的频率由高到低依次为皮疹、口腔黏膜改变、结膜充血及颈部淋巴结肿大。由于口腔黏膜改变及结膜充血等症状常为一过性,如在询问病史或体格检查中有疏漏,则易漏诊、误诊。19例新生儿KD经超声检查,10例有冠脉改变(53%),远高于年长儿。
在发热新生儿中,尤其是抗菌药物治疗无效的新生儿中,虽然患儿无KD的典型表现,新生儿KD仍然应作为一个重要的鉴别诊断要考虑,应密切关注患儿的皮疹、指趾末端、口唇黏膜的变化,及时完善超声心动图 ,必要时动态监测冠状动脉内径。
,必要时动态监测冠状动脉内径。
