
直面挑战,伯瑞替尼联合EGFR-TKI一线治疗精准突围EGFR罕见突变合并MET扩增NSCLC
表皮生长因子受体(EGFR)突变非小细胞肺癌(NSCLC)治疗已迈入精准分型时代,第三代EGFR酪氨酸激酶抑制剂(EGFR-TKI)已成为该类患者的一线标准治疗,但对于EGFR罕见突变和伴随其他共突变的人群EGFR-TKI临床疗效不佳。其中,间质上皮细胞转化因子(MET)扩增作为一种共突变亚型,往往与不良预后相关。临床上对于EGFR突变合并MET扩增的晚期NSCLC的最佳治疗方案尚未形成共识。来自首都医科大学附属北京天坛医院郑希希医生为我们分享了一例EGFR罕见突变合并MET扩增的晚期NSCLC的全程管理案例。该病例为高龄合并多发转移的晚期NSCLC患者初诊为EGFR L861Q突变合并MET扩增,伴PD-L1高表达,采用EGFR-TKI联合伯瑞替尼治疗实现迅速控制,肺部病灶达部分缓解(PR)、颅内病灶达完全缓解(CR),疗效显著。基于此,医脉通特邀首都医科大学附属北京天坛医院李晓燕教授为我们深入解读该病例,为EGFR罕见突变合并MET扩增NSCLC的临床治疗提供参考。
病例分享
一、患者信息
男性,81岁。因咳嗽咳痰1月余,于2024年7月11日来到北京天坛医院就诊。既往史:2型糖尿病、肺间质纤维化。
二、辅助检查
影像学检查
胸部CT:右肺示团块状不均匀软组织密度影,最大直径约65mm。
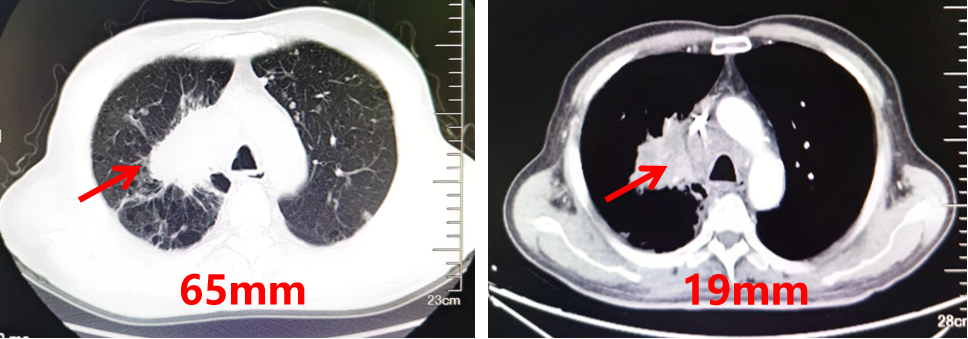
图1.胸部CT结果(2024.08)
支气管镜检查
右上肺占位性质待查,纵隔淋巴结肿大,EBUS-TBNA术(4R组),右上叶支气管粘膜增粗肥厚、管腔狭窄,气管、支气管感染,经支气管镜吸痰术。
病理学检查
4R淋巴结活检病理:坏死组织内见多灶分化较差的癌组织,大部分呈状及微乳头状排列,结合免疫组化结果考虑为转移性肺腺癌。
免疫组化:CK(部分+),CK7(+),TTF-1(部分+),NapsinA(少量+),Ki-67(热点区约85%+),EMA(部分极向翻转+),CgA(-),Syn(-),CK5/6(小灶+),PDL1(SP263)(肿瘤组织:约20%+;阳性对照+,阴性对照-),ALK(D5F3)(肿瘤组织:-;阳性对照+,阴性对照-),EGFR(+),P40(-),P63(-)。
全身检查:
浅表淋巴结超声:右侧颈部可见多发低回声结节,大者位于IV区,大小约1.6x1.0cm,边界清,形态不规则,皮髓质分界不清,呈融合状,CDFI可检出较丰富血流信号。左侧颈部,双侧腋窝及腹股沟区皮下组织各层次、结构显示清晰,未见异常肿大淋巴结回声。右侧颈部淋巴结异常肿大,考虑转移。
颅脑增强MRI:右侧脑室旁见结节影,直径约5mm,右侧额叶见点状强化影,以上均考虑转移。
全身骨扫描:腰1-腰4多发骨代谢增高灶,考虑骨转移可能性大;双侧膝关节、左侧跖趾关节异常所见,考虑炎性病变或退行性变。
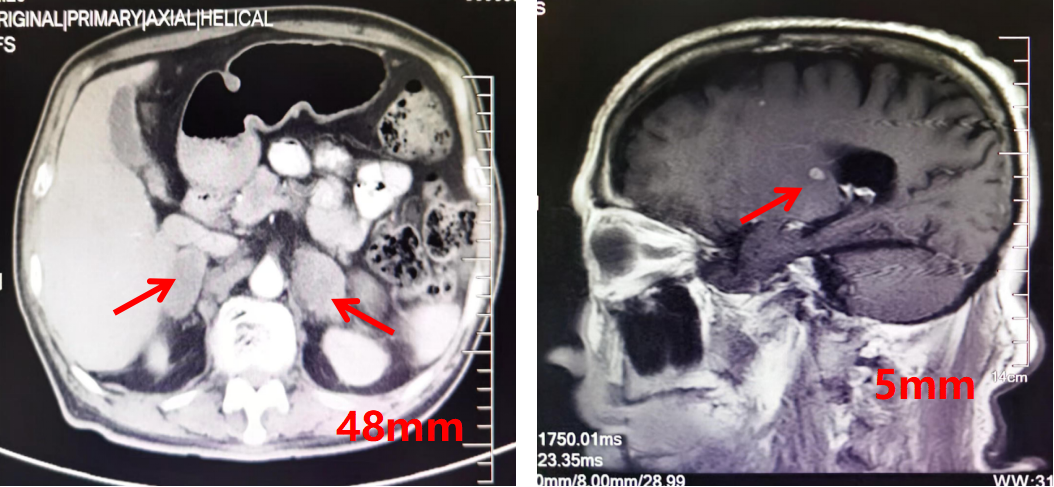
图2.肾上腺CT结果及颅脑MR结果(2024.08)
肿瘤标志物:CYFRA21-1 40.61ng/ml;CA19-9 1575 U/ml;CA125 1464 U/ml。
气管经活检组织基因检测(NGS):EGFR p.L861Q(29.9%)突变合并MET扩增(CN=8.7)。
PD-L1表达检测结果:22C3 TPS:50%。
临床诊断及分期:右肺腺癌,IV期(T3N3M1),右颈部淋巴结转移、肺内转移、双侧肾上腺转移、脑转移。EGFR p.L861Q突变合并MET扩增,PD-L1高表达。
三、治疗经过
患者于2024年8月14日-2024年11月接受伏美替尼80mg QD联合伯瑞替尼100mg BID靶向治疗,治疗1个月后2024年9月11日复查右肺肺门靶病灶明显缩小(57mm→25mm),肾上腺病灶明显缩小(右侧48mm→36mm;左侧46mm→34mm),疗效评估达PR。头颅MR示颅内病灶消失,疗效评价达CR。患者有肺间质纤维化既往史,右肺间质性改变加重,不除外药物相关不良反应,患者无明显不适症状。主要不良反应为I级间质性肺炎,I级肌酐增高。肿瘤标志物:CYFRA21-1由40.61降至3.11,CA19-9由1575降至23.65。
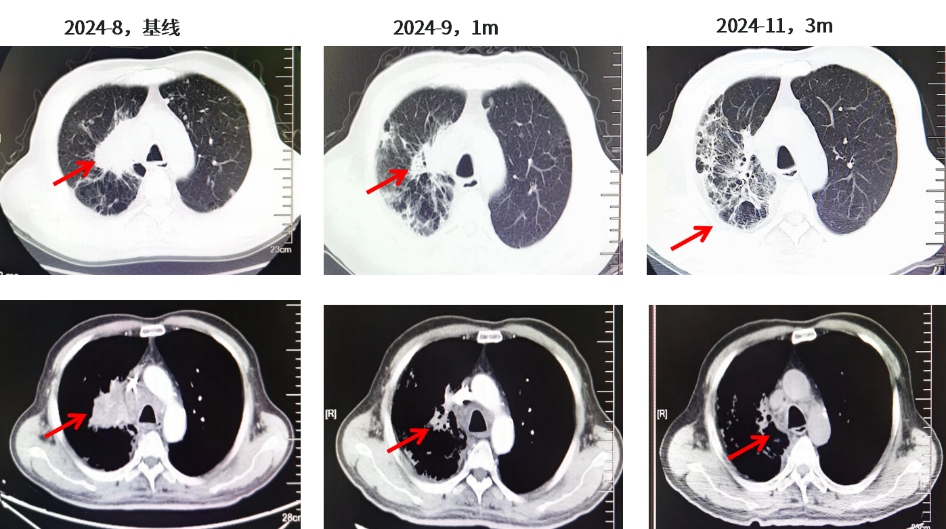
图3.胸部CT结果(2024.08基线、2024.09、2024.11)
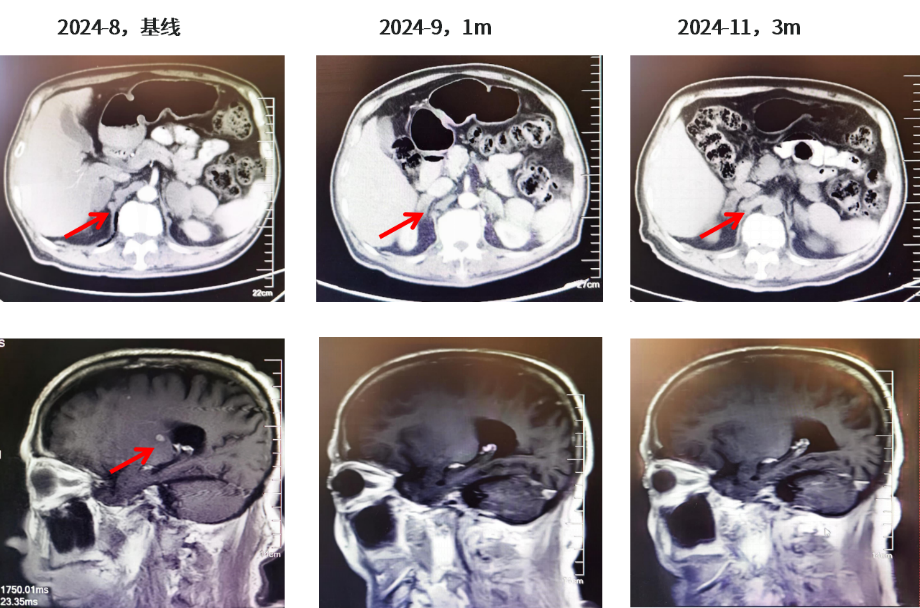
图4.肾上腺CT结果及颅脑MR结果(2024.08基线、2024.09、2024.11)
行靶向药物剂量调整:2024年12月-2025年2月一线伏美替尼80mg QD联合伯瑞替尼100mg QD(必要时隔天一次)靶向治疗,并对症治疗:氨溴索+乙磺酸尼达尼布+乙酰半胱氨酸;增强检查改为平扫,加强水化、利尿,使用尿毒清颗粒治疗。疗效整体维持PR,颅内维持CR;但肿瘤标志物较前增高(CYFRA21-1由3.11升至4.44,CA19-9由23.65升至107.7)。2025年2月复查双侧肾上腺转移瘤较前略增大变饱满(右侧长径42mm,左侧长径38mm),提示疾病进展(PD)趋势,未达PD标准。
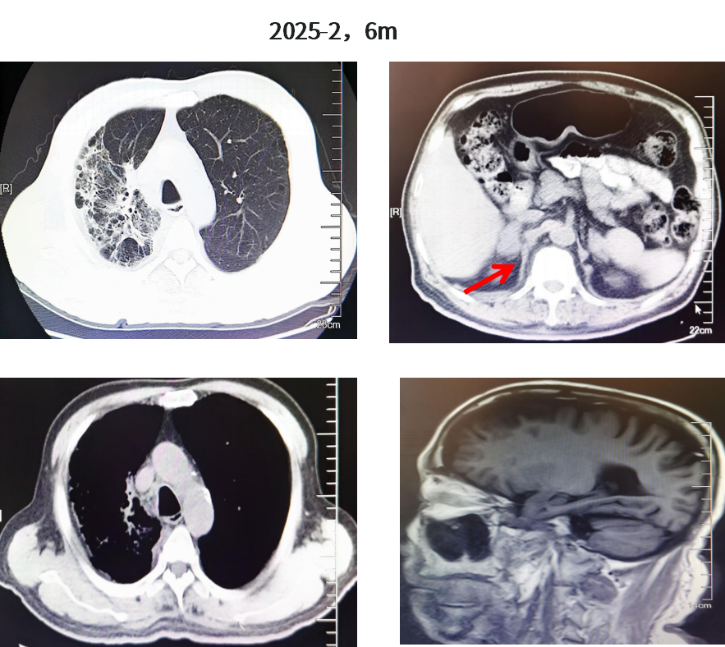
图5.胸部CT、肾上腺CT及颅脑MR结果(2025.02)
靶向药物建议调整为一线伏美替尼80mg QD 联合伯瑞替尼100mg BID 靶向治疗(伯瑞替尼建议QD增加为BID);但患者高龄,且未出现肾上腺进展后的不良反应,仍自行继续伏美替尼80mg QD+伯瑞替尼100mg QD口服靶向治疗。2025年4月,肿瘤标志物继续增高(CYFRA21-1升至6.89,CA19-9升至293.6)。
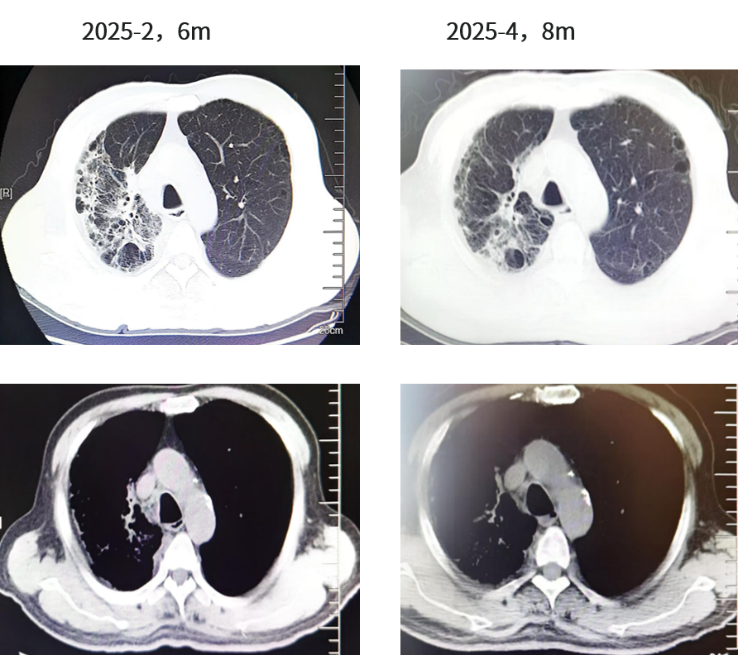
图6. 胸部CT(2025.02、2025.04)
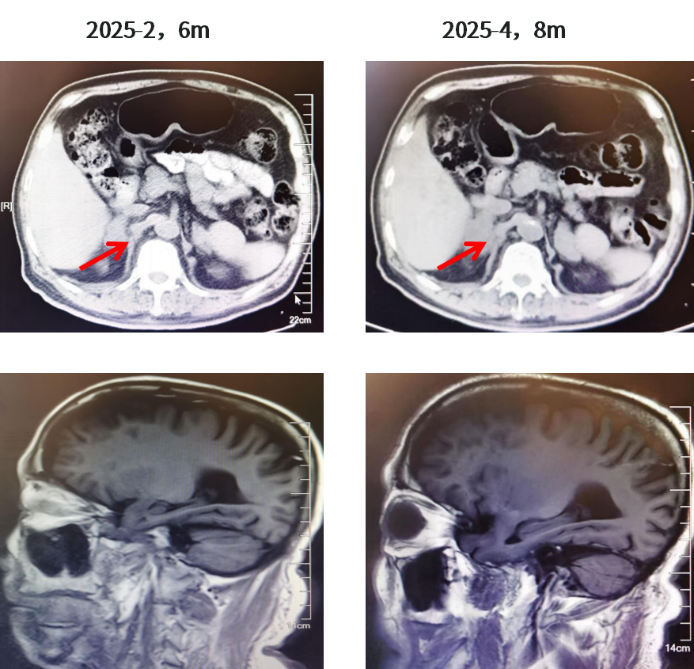
图7.肾上腺CT结果及颅脑MR结果(2025.02、2025.04)
右侧肾上腺穿刺活检及基因检测(NGS):出现耐药MET p. D1228N(15.32%)。

图8. 右侧肾上腺穿刺活检
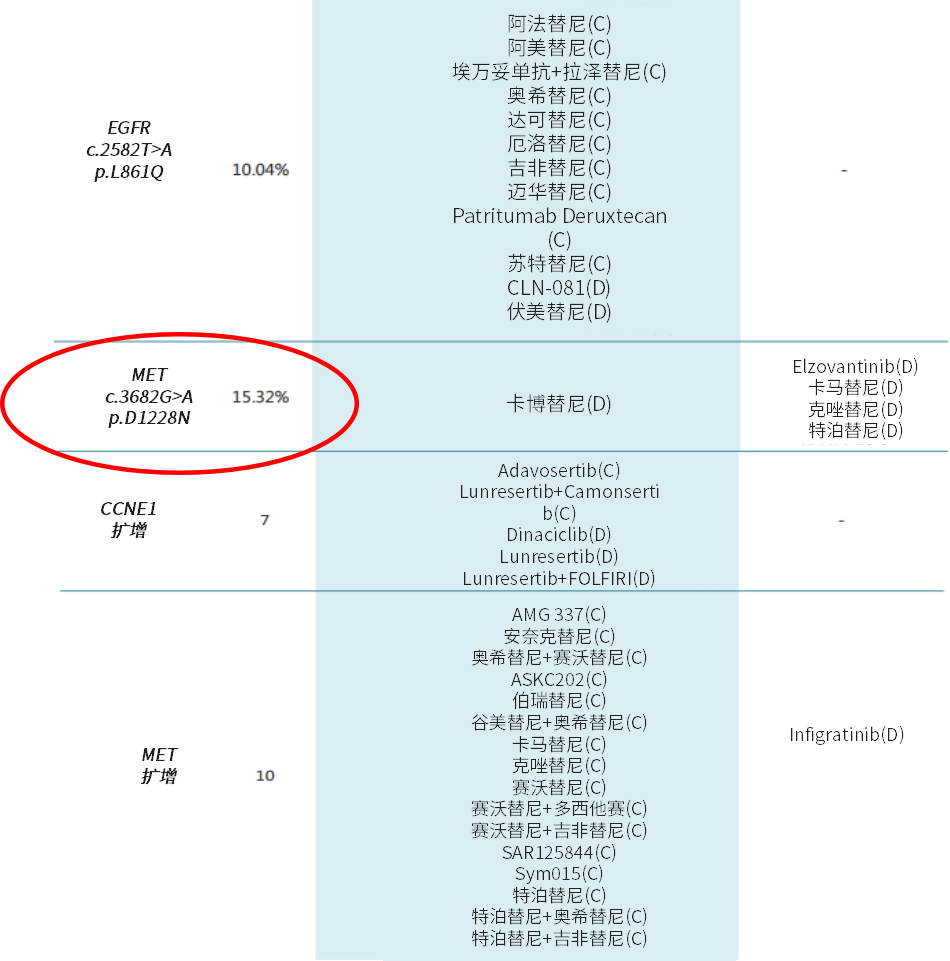
图9.基因检测(NGS)
患者因肺间质性改变于呼吸内科就诊,但出现乏力,食欲减退,院外有短暂晕厥史,身体素质下降。目前伏美替尼80mg QD靶向治疗中。
专家点评
► EGFR突变合并MET扩增不容忽视,双靶联合带来治疗希望
MET扩增是指MET基因在肿瘤细胞中的拷贝数显著增加,导致MET蛋白过表达,从而促进肿瘤细胞生长、增殖和转移1。MET扩增在NSCLC中发生率较低,为1%-5%2。MET扩增也可继发于EGFR-TKI治疗耐药后,第一、二代EGFR-TKI耐药导致MET扩增的比例为5%-22%;第三代EGFR-TKI一线治疗耐药后MET扩增的比例为15%-20%,二线治疗耐药后为5%-50%2。既往研究显示,EGFR突变伴MET扩增是EGFR-TKI疗效不佳的预测因子,与更短的PFS相关,此类患者往往预后较差,临床仍存在巨大的未满足的治疗需求3。
面对这一挑战,高选择性MET-TKI伯瑞替尼为MET异常人群提供了全新的治疗希望。II期开放标签、多中心、多队列研究KUNPENG研究评估了伯瑞替尼治疗局部晚期或转移性MET异常的NSCLC患者有效性和安全性4。KUNPENG研究MET扩增队列(队列2和队列3)纳入MET扩增不伴有其他驱动基因异常的局部晚期或转移性NSCLC患者,旨在评估伯瑞替尼治疗MET扩增晚期NSCLC患者的有效性和安全性。KUNPENG研究MET扩增研究结果显示总人群客观缓解率(ORR)为48.8%,疾病控制率(DCR)为77.9%,中位缓解持续时间(DoR)为12.1个月,中位无进展生存期(PFS)为7.4个月,中位中生存期(OS)为13.9个月。经IRC评估共有21例基线存在脑转移的患者。存在脑转移的21例患者中10例为确认的PR,ORR为47.6%,DCR为85.7%,中位DoR为11.0个月,中位PFS为8.3个月,中位OS为14.7个月。安全性方面,常见(发生率≥20%)的治疗相关不良事件(TRAE)包括外周水肿、低蛋白血症、低钙血症、低白蛋白血症、ALT升高和贫血等。总体而言,伯瑞替尼在200 mg BID剂量下安全性良好,风险可控。基于该研究结果,伯瑞替尼已于2025年6月30日率先附条件批准用于治疗具有MET扩增的局部晚期或转移性非小细胞肺癌患者。
► 精准诊断指导个体化治疗,全程管理助力患者长期获益
本高龄病例患者初诊为EGFR L861Q突变合并高水平MET扩增(CN=8.7),伴PD-L1高表达,且伴有脑转移等多发转移。根据《NCCN非小细胞肺癌临床实践指南(V5.2025)》及《CSCO非小细胞肺癌诊疗(2025版)》推荐5-6,对于EGFR经典突变以及部分EGFR罕见突变(S768I、L861Q 和/或 G719X)等驱动基因阳性患者,即使PD-L1高表达,靶向治疗仍是首选方案。经多学科诊疗(MDT)团队充分讨论,结合患者高龄、肿瘤负荷较高且高水平MET扩增,选择伏美替尼80mg QD联合伯瑞替尼100mg BID一线双靶治疗。治疗3个月后,患者肺部病灶及肾上腺转移显著缩小,疗效评估为PR,颅内病灶达CR,显示该双靶联合方案在控制肺部原发及颅内转移病灶方面具有起效迅速、缩瘤显著的优势。
治疗过程中,患者整体耐受性良好,仅出现I级间质性肺炎和I级肌酐增高。考虑到患者基础疾病就存在间质性肺炎病史,靶向治疗后虽炎症加重,但患者无明显憋气、胸闷症状且高龄,临床暂未行激素治疗,给与支持治疗。为进一步优化安全性管理,治疗第4个月起对方案进行了剂量调整:伯瑞替尼从初始的100 mg BID减至100mg QD,并进行对症治疗。经剂量调整后,患者肺部及脑部病灶仍持续控制,颅内维持CR,系统疗效始终维持PR,充分显示出一线双靶联合方案具备良好的疗效、耐受性与灵活性。总体而言,该病例不仅为EGFR罕见突变合并MET扩增的个体化治疗提供了有益借鉴,也进一步验证了“精准识别+动态管理”治疗模式的临床价值。从初诊即明确EGFR L861Q合并MET扩增,到双靶治疗获得快速缓解,再到疾病进展后精准识别耐药机制,贯穿始终的分子检测和全程管理凸显了精准医学的重要价值。
针对EGFR罕见突变合并MET扩增,目前尚无标准治疗。既往病例报道显示,1例EGFR L861R突变合并低水平MET扩增(3.18)和PD-L1高表达的晚期NSCLC患者接受一线EGFR-TKI治疗后疾病进展,采用免疫抑制剂联合抗血管生成联合双药化疗方案使患者生存获益明显7。但部分研究提示,MET扩增水平可能影响免疫治疗疗效,高水平扩增患者从MET-TKI中获益更多,但仍需进一步验证7-8。未来,精准界定MET扩增阈值或将成为识别双靶治疗获益人群的关键前提,有助于进一步优化精准治疗策略。目前,一项评价伯瑞替尼联合EGFR-TKI一线治疗EGFR突变伴MET异常的局部晚期或转移性NSCLC疗效和安全性的开放、多中心的II期临床研究正在进行中,期待未来随着更多临床证据的积累,进一步优化双靶联合的最佳治疗方案和剂量组合,为EGFR突变伴MET异常人群带来更明确、更具循证依据的治疗策略。

