
髓遇而安丨伴NPM1突变急性髓系白血病预后不良因素
根据国际指南,NPM1突变不伴或伴FLT3-ITD突变急性髓系白血病(AML)患者(NPM1mut/FLT3-ITDwt或NPM1mut/FLT3-ITDmut)分别被归类为预后良好组或中危组。然而,NPM1mutAML患者存在显著的临床和生物学异质性,即使在NPM1mut/FLT3-ITDwtAML中,仍有一些患者预后较差。此外,目前对NPM1mutAML患者的临床和基因组特征的整合研究有限。鉴于此,北京大学人民医院血液科江倩教授团队对北京大学人民医院就诊的NPM1mutAML患者进行了回顾性研究,探索了临床及基因组异常对患者预后的影响。我们的结论可能有助于识别具有不良预后因素的NPM1mutAML患者,并进行适当的治疗干预。
2025年8月,江倩教授团队的这项研究成果“Prognostic covariates associated with outcomes in patients with NPM1-mutated acute myeloid leukemia”发表在《Oncologist》杂志,以下是此研究的主要内容。

研究方法
该回顾性研究纳入了2017年1月至2024年5月期间在北京大学人民医院确诊并接受治疗的NPM1mutAML成年患者。采用Cox回归模型分析与无事件生存期(EFS)、无复发生存期(RFS)和生存期相关的变量。
患者特征
共318例患者纳入研究,包括203例(64%)NPM1mut/FLT3-ITDmut AML患者和115例(36%)NPM1mut/FLT3-ITDmut AML患者。男性136例(43%)。中位年龄51岁(IQR,36-60岁)。与NPM1mut/FLT3-ITDwt组相比,NPM1mut/FLT3-ITDmut 组患者表现出更高的白细胞计数、较低的血小板计数和较高的骨髓原始细胞比例,且CD34+HLA-DR+原始细胞免疫表型更为常见。在基因组特征方面,NPM1mut/FLT3-ITDwt组检测到的A型NPM1突变较少,而D型突变以及RAS信号通路相关基因(NRAS、KRAS和PTPN11)的突变更为频发。191例(60%)患者接受强方案诱导化疗,127例(40%)接受弱方案诱导, NPM1mut/FLT3-ITDmut AML患者均接受FLT3抑制剂治疗,77例(24%)接受移植。
患者结局
与NPM1mut/FLT3-ITDmut组相比,NPM1mut/FLT3-ITDwt组在诱导治疗后显示出更高的CR/CRi率(84% vs. 93%;p = 0.020),且首次巩固治疗后可测量微小残留病(MRD)阳性率更低(43% vs. 63%;p = 0.001);但两组最终CR/CRi率无显著差异(91% vs. 96%,p = 0.078)。患者的中位追踪期为21个月,两组患者的2年无事件生存率(EFS)无显著差异(46% vs. 43%;p = 0.234);然而,NPM1mut/FLT3-ITDmut组的RFS(68% vs. 56%;p = 0.042)和总生存率(83% vs. 70%;p = 0.009)均较低。
在NPM1mut/FLT3-ITDwt组患者中,多因素分析显示,骨髓原始细胞≥70%、非A/B/D型NPM1突变以及首次巩固治疗后MRD阳性是影响RFS和总生存期的不利因素,此外,男性、诊断时白细胞计数≥19×109/L和TET2突变是影响RFS的不利因素。
根据影响RFS或总生存期不良因素数量,将176例患者分为3个亚组:低危组(0-2分)、中危组(3分)和高危组(≥4分)。三组患者的3年RFS(85%、53%和27%,p < 0.001)和总生存率(92%、76%和47%,p < 0.001)差异均有统计学意义(图1)。
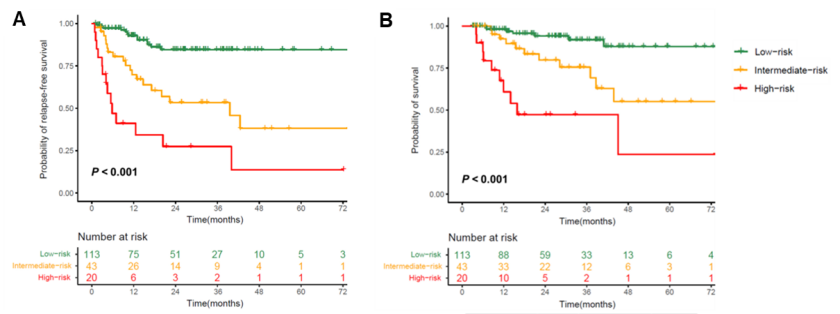
▲ NPM1mut/FLT3-ITDwt AML不同危险组患者结局(图1)
A:RFS;B:生存
在NPM1mut/FLT3-ITDmut患者中,多因素分析显示,单个FLT3-ITD突变、非A/B/D型NPM1突变、TET2突变以及首次巩固治疗后MRD阳性是影响RFS的不利因素;诊断时血小板 ≤60×109/L和白蛋白<40g/L是影响总生存期的不利因素。
根据影响RFS或总生存期不良因素数量,将83例患者分为4个亚组:低危(0-2分)移植组、低危未移植组、高危(≥3分)移植组和高危未移植组。前三个亚组的2年RFS(100%、80%和100%,p = 0.164)与总生存率(100%、89%和100%,p = 0.641)无显著差异,但均高于高危未移植组 [该组2年RFS为23% (p =0.001-0.002),总生存率为49%(p = 0.001-0.010)]。(图2)
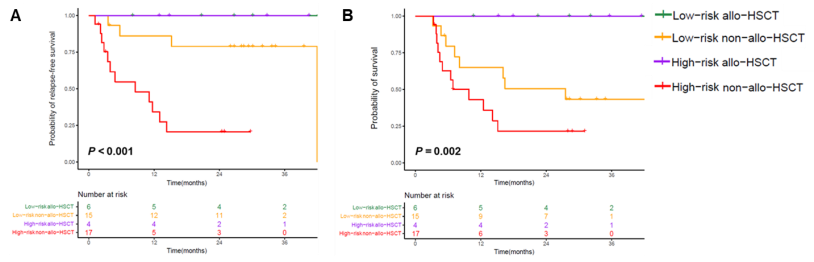
▲ NPM1mut/FLT3-ITDmut AML不同危险组患者结局(图2)
A:RFS;B:生存
总结
1、对于NPM1mut/FLT3-ITDwt AML患者,男性、诊断时白细胞计数≥19×109/L、骨髓原始细胞比例≥70%、非A/B/D型NPM1突变、TET2突变以及首次巩固治疗后MRD阳性与患者的不良结局相关。建议高危患者应考虑移植或新型靶向药物治疗。
2、对于NPM1mut/FLT3-ITDmut AML患者,诊断时血小板≤60×109/L、白蛋白<40g/L、单个FLT3-ITD突变、非A/B/D型NPM1突变、TET2突变及首次巩固治疗后MRD阳性与患者的不良结局相关。我们的研究提示,即使在FLT3抑制剂应用的时代,具备3个及以上危险因素的患者预后仍然较差,可能应考虑进行移植。
此项研究识别出可能应考虑移植或新药治疗的潜在高危NPM1mut AML人群,但这需要在未来的前瞻性研究中进一步证实。
通讯作者

江倩 教授
医学博士,主任医师,二级教授,博士生导师
北京大学人民医院血液科副主任
北京大学人民医院青岛医院副院长
国际CML基金会国家代表委员会成员
国际白血病及相关疾病比较研究协会委员
中华医学会血液学分会委员,白血病-淋巴瘤学组副组长
北京医学会血液学分会主任委员
中国抗癌协会中西医整合白血病专业委员会主任委员
中国医药教育协会白血病分会主任委员
第一作者

余顺杰 博士研究生
国家血液系统疾病临床医学研究中心
北京大学人民医院
北京大学血液病研究所
共同第一作者

杨森 博士研究生
国家血液系统疾病临床医学研究中心
北京大学人民医院
北京大学血液病研究所
原文链接:
https://academic.oup.com/oncolo/advance-article/doi/10.1093/oncolo/oyaf257/8238188

