
指南共识 | 系统性红斑狼疮罕见表现治疗管理专家共识,一文速览
前言
系统性红斑狼疮(SLE)是一种系统性自身免疫性疾病,其临床异质性显著,从轻微的关节或皮肤表现到可能危及生命的全身性并发症不等。尽管已有多项国际指南针对SLE的治疗管理,但这些指南主要关注主要器官受累和较常见的疾病表现。在SLE的治疗管理中,对于罕见表现的治疗仍存在较大空白。由于这些罕见表现的稀有性以及缺乏循证治疗数据,它们给治疗带来了独特的挑战。
该国际特别工作组由三个SLE相关组织,即欧洲罕见和复杂结缔组织与肌肉骨骼疾病参考网络(ERNReCONNET)、SLE国际临床协作组(SLICC)和欧洲狼疮学会(SLEuro)的专家组成。共有119名参与者通过多步骤流程,为24种罕见的SLE表现制定了共识性治疗策略(图1)。这份专家共识为现有建议可能不足或不适用的治疗决策提供了有价值的框架。
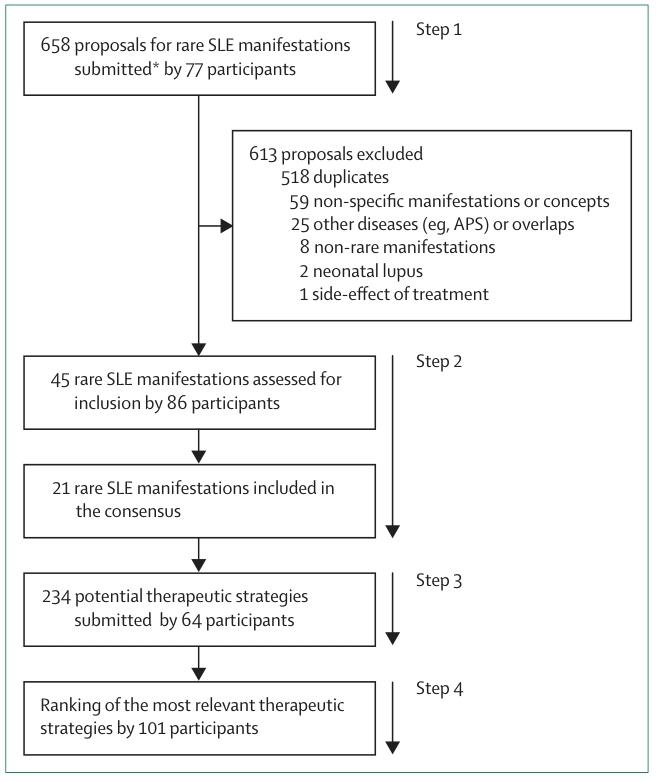
图1:共识制定流程图
SLE罕见表现专家共识的四个步骤以及每个阶段相应的参与者和表现数量。APS=抗磷脂综合征;*包括重复项。
具体内容:根据严重程度标准制定的首选策略
所有治疗策略中,羟氯喹为背景治疗(除非禁忌)。
1.狼疮脑膜炎
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:严重症状、脑炎、对治疗反应不佳、影像学改变的范围或严重程度、全身状况恶化。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.25-0.5mg/kg/d)+环磷酰胺(欧洲狼疮方案/EuroLupus),随后用吗替麦考酚酯或硫唑嘌呤。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯(或硫唑嘌呤)。
2.狼疮性精神病
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:对患者安全构成威胁、需要住院治疗、伴随器质性脑损伤、妄想导致不依从、紧张症。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.5-1mg/kg/d)+环磷酰胺(美国国立卫生研究院/NIH方案)。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯(或硫唑嘌呤)。
3.器质性脑病综合征
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:意识改变、局灶性神经功能缺损、需要住院治疗。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+环磷酰胺静脉注射(欧洲狼疮方案),随后用吗替麦考酚酯。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯(或硫唑嘌呤)。
4.癫痫发作
严重症状表现判定:难治性发作、癫痫大发作、需要住院或进入重症监护室、有脑损伤证据。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.5-1mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯(或硫唑嘌呤)并加用抗癫痫药物。
非严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯(或硫唑嘌呤)并加用抗癫痫药物。
5.中枢神经系统血管炎
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:并发癫痫、昏迷、紧张症和严重神经功能缺损、症状或磁共振成像病变迅速恶化。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+环磷酰胺(美国国立卫生研究院方案)。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯(或硫唑嘌呤)。
6.横贯性脊髓炎
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:运动功能障碍、存在膀胱或肠道功能障碍的担忧、对初始类固醇治疗无反应。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+利妥昔单抗,随后用吗替麦考酚酯。
非严重型治疗策略:同严重型治疗策略。
7.脱髓鞘性神经病变
严重症状表现判定:严重的运动功能障碍(如无法行走)、多神经区域受累。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.5-1mg/kg/d)+静脉注射免疫球蛋白,每月一次,持续6个月,随后逐渐延长输注间隔,尽可能停用。
非严重型治疗策略:同严重型治疗策略。
8.多发性神经病变
严重症状表现判定:严重的(感觉)运动功能障碍。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(1mg/kg/d)+利妥昔单抗。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(1mg/kg/d)。
9.多灶性单神经病
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:存在(且严重的)运动功能障碍。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯。
10.血栓性微血管病
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:器官功能障碍(特别是神经或肾脏受累的严重程度)。
严重型治疗策略:血浆置换联合甲基强的松龙冲击后改为泼尼松(1mg/kg/d)+利妥昔单抗联合或不联合吗替麦考酚酯+Caplacizumab(如果是血栓性血小板减少性紫癜样),或利妥昔单抗(或环磷酰胺或吗替麦考酚酯)+依库珠单抗(如果是非典型溶血尿毒综合征或补体介导)。
非严重型治疗策略:血浆置换联合甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯。
11.狼疮胰腺炎
严重症状表现判定:症状严重程度、坏死性胰腺炎、血清淀粉酶或脂肪酶显著升高、其他器官衰竭和低血压、计算机断层扫描显示的病变范围和严重程度、胰腺功能不全、预期需要长期肠外营养、需要住院治疗、Ranson评分高。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.25-0.5mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯或硫唑嘌呤。
非严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯。
12.狼疮肠炎
严重症状表现判定:消化道穿孔或缺血、消化道出血、症状严重程度、全身性水肿、体重减轻和无法进食、细菌移位引起的败血症、影像学显示的病变范围和严重程度、严重低白蛋白血症(如)或严重脱水或离子异常、需要住院治疗。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯。
非严重型治疗策略:泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯(2-3g/d)。
13.间质性肺病(NSIP)
严重症状表现判定:普通型间质性肺炎模式(与非特异性间质性肺炎相比)、快速进展性间质性肺病、高分辨率计算机断层扫描显示病变范围≥20%、用力肺活量≤50-70%预计值、一氧化碳弥散量≤70%或6个月内下降≥10%、严重低氧血症(如氧分压)、对患者功能状态有影响、需要住院治疗。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯。
非严重型治疗策略:同严重型治疗策略。
14.急性狼疮肺炎
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:低氧血症(如氧分压)、呼吸衰竭、需要有创通气、快速进展性间质性肺病、高分辨率计算机断层扫描显示病变范围≥20%、需要住院或进入重症监护室。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(1mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯或硫唑嘌呤。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯或硫唑嘌呤。
15.肺萎缩综合征
严重症状表现判定:对患者日常活动有影响、呼吸功能不全、需要吸氧、进入重症监护室、用力肺活量≤50-70%预计值、肺功能快速下降。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(1mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯(或硫唑嘌呤)。
非严重型治疗策略:泼尼松(0.5mg/kg/d,逐渐减量)+吗替麦考酚酯(或硫唑嘌呤)。
16.巨噬细胞活化综合征
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:症状(如发热和血流动力学不稳定)、实验室检查异常(如贫血、血小板减少和肝酶升高)、器官功能障碍。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+阿那白滞素和环孢素或他克莫司。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯。
17.再生障碍性贫血(骨髓纤维化)
严重症状表现判定:血细胞减少的严重程度、血细胞减少引起的并发症(如心绞痛或非ST段抬高型心肌梗死、发热、出血或感染)、依赖输血或生长因子、需要住院治疗。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+利妥昔单抗(联合或不联合吗替麦考酚酯)。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯。
18.利布曼-萨克斯心内膜炎
严重症状表现判定:严重的瓣膜功能障碍、心力衰竭、有栓塞性疾病证据、存在赘生物且经心脏病专家评估为不稳定、需要住院治疗。
严重型治疗策略:泼尼松(40-60mg/d)+吗替麦考酚酯和抗凝治疗(华法林)。
非严重型治疗策略:低剂量阿司匹林(瓣膜增厚时)或抗凝治疗(瓣膜结节或赘生物时)。
19.肺动脉高压
严重症状表现判定:出现临床症状、快速进展、肺动脉高压显著升高。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯,并根据需要加用肺动脉高压特异性药物。
非严重型治疗策略:同严重型治疗策略。
20.狼疮心肌炎
严重症状表现判定:心力衰竭或心室充盈量减少、超声心动图显示运动异常、心律失常或传导异常、磁共振成像显示弥漫性心肌水肿。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(1mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯。
非严重型治疗策略:泼尼松(0.5mg/kg/d)+吗替麦考酚酯。
21.皮肤血管炎
严重症状表现判定:剧烈疼痛、皮肤溃疡或坏死、受累范围广(即>9-18%体表面积)、有组织丢失或坏死高风险的指(趾)缺血或坏疽、毁容性病变、无法行走、对一线治疗无效、需要住院治疗。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(1mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯(或硫唑嘌呤)。
非严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.25-0.5mg/kg/d)。
22.狼疮脂膜炎
严重症状表现判定:皮损数量多、有溃疡和坏死、皮损范围广(如>9%体表面积)、症状严重(如剧烈疼痛)、累及面部、高瘢痕形成风险、对一线治疗无效、需要住院治疗。
严重型治疗策略:甲基强的松龙冲击联合或不联合泼尼松(0.25-0.5mg/kg/d)+阿尼鲁单抗(联合或不联合甲氨蝶呤、吗替麦考酚酯或硫唑嘌呤)。
非严重型治疗策略:泼尼松(0.25-0.5mg/kg/d)+甲氨蝶呤。
23.系统性狼疮血管炎
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:危及生命或器官的疾病、中枢神经系统血管炎、多发性单神经炎、需要住院治疗。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+环磷酰胺(美国国立卫生研究院方案)。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯(或硫唑嘌呤)。
24.视网膜血管炎
严重症状表现判定:一般均认定为严重症状,尤其是出现以下情况时:视力受损或有失明风险、病变严重(如视网膜坏死、脱离和出血)、双侧受累。
严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+环磷酰胺(欧洲狼疮方案),随后用吗替麦考酚酯。
非严重型治疗策略:甲基强的松龙冲击后改为泼尼松(0.5-1mg/kg/d)+吗替麦考酚酯。
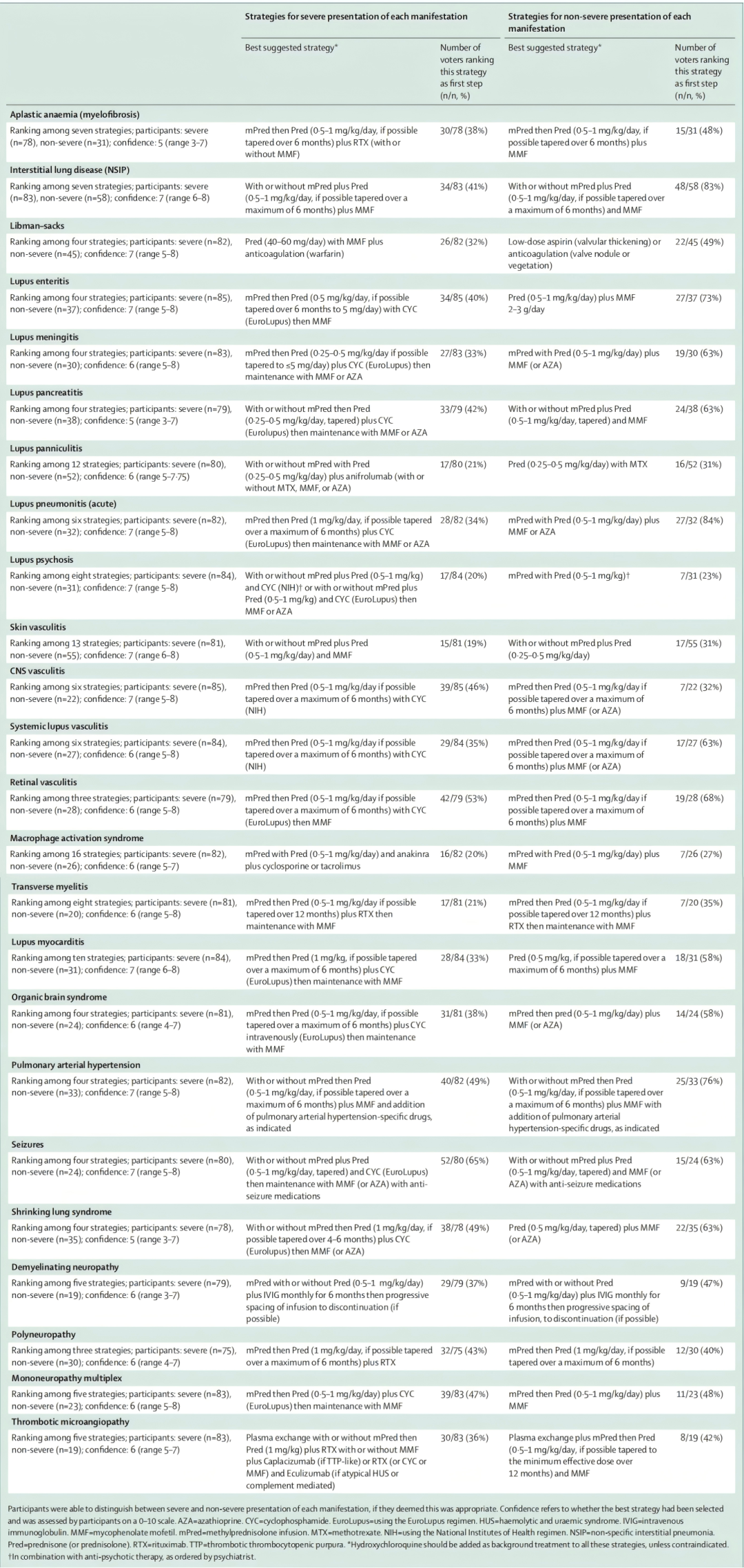
表:参与者为每种SLE罕见表现按严重程度选择的最常见治疗策略
讨论
SLE罕见表现的治疗管理面临独特挑战,因为这些表现通常不在临床试验或现有建议中被报道。由于上述SLE表现的罕见性,普遍缺乏高质量证据,因此本文所述的治疗策略主要基于专家意见和临床经验。治疗的最终选择应考虑所有活跃的临床特征和患者的个人情况,包括潜在的禁忌证。
从整体结果来看,在大多数SLE严重表现的临床情况下,甲基强的松龙和环磷酰胺的组合是首选的初始方案。另一方面,80%的参与者在治疗非严重的SLE表现时不使用甲基强的松龙冲击。
糖皮质激素的剂量问题也值得讨论。关于甲基强的松龙,超过一半的专家小组选择500mg/d,连续3天,1000mg/d以25%的得票率位居第二,尽管有数据显示更高剂量的使用与更多的感染并发症相关,而较低剂量可能同样有效。得票最多的方案包括口服泼尼松的初始剂量在0.5-1mg/kg/d之间,没有具体的减量方案,一般建议如果可能,在6个月时减量或停用。
此外,生物制剂在相关治疗中很少被考虑。部分生物制剂最近才被引入治疗方案,可能是其使用较少的一个原因;获得生物制剂的地域差异也可能是生物制剂在提议的策略中代表性不足的原因。
总结
SLE罕见表现的治疗管理仍然是一个复杂且未被充分探索的领域,常常不在现有的临床试验和指南中。这项工作为在现有建议可能不足或不适用的情况下指导治疗决策提供了有价值的框架。进一步的研究和对这些共识声明的持续更新对于完善和扩展这些表现的可用治疗选择至关重要。随着新的SLE药物的批准以及最近可用的生物制剂在真实世界中更广泛的使用,当前的策略可能会有所发展。
参考文献:
Arnaud L, Ruiz-Irastorza G, Aranow C, et al. ERN ReCONNET-SLICC-SLEuro expert consensus on the therapeutic management of rare systemic lupus erythematosus manifestations. Lancet Rheumatol. 2025;7(7):e505-e518. doi:10.1016/S2665-9913(25)00063-3

医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。

