
京医论坛 | 聚焦骨松临床诊疗多项关键问题,岳华教授详解“从药物选择到再骨折预防”全流程!
2025年10月10-12日,“京医论坛-第十四届北京老年内分泌研讨会”在京隆重召开。大会以“百廿荣光:传承与创新”为主题,涵盖“高峰对话”、“精准管理”、“肥胖防控”、“智慧医疗”等热点方向。大会汇聚了全国内分泌领域顶尖专家与临床精英,共襄学术盛宴,共同谱写老年内分泌学发展的新篇章。
在本次大会上,上海交通大学医学院附属第六人民医院岳华教授以“骨质疏松 症临床诊疗需关注的问题”为主题发表学术报告。岳华教授围绕抗骨质疏松症治疗的适应证、药物选择、疗程管理、联合与序贯治疗及骨折
症临床诊疗需关注的问题”为主题发表学术报告。岳华教授围绕抗骨质疏松症治疗的适应证、药物选择、疗程管理、联合与序贯治疗及骨折 及再骨折预防等核心内容,为临床管理骨质疏松症提供了指导,本文对讲座核心内容进行整理,仅供参考。
及再骨折预防等核心内容,为临床管理骨质疏松症提供了指导,本文对讲座核心内容进行整理,仅供参考。


依据2022版中华医学会骨质疏松和骨矿盐疾病分会《原发性骨质疏松症诊疗指南》,临床开展抗骨质疏松症药物治疗需严格遵循适应证(图1)。目前,临床常用抗骨质疏松药物根据作用机制不同,可分为骨吸收抑制剂、骨形成促进剂、双重作用药物、其他机制类药物、中成药(图2)。

图1 抗骨质疏松症药物治疗的适应证

图2 防治骨质疏松症的主要药物分类


(一)骨质疏松症的初始治疗药物选择原则——骨折风险分层
2022版《中国原发性骨质疏松症诊疗指南》新增“极高骨折风险”分类。
1. 极高骨折风险定义(满足以下任一条件)(图3)

图3 2022版《原发性骨质疏松症诊疗指南》极高骨折风险定义
2. 高骨折风险定义
确诊骨质疏松但不存在“极高骨折风险”的患者。
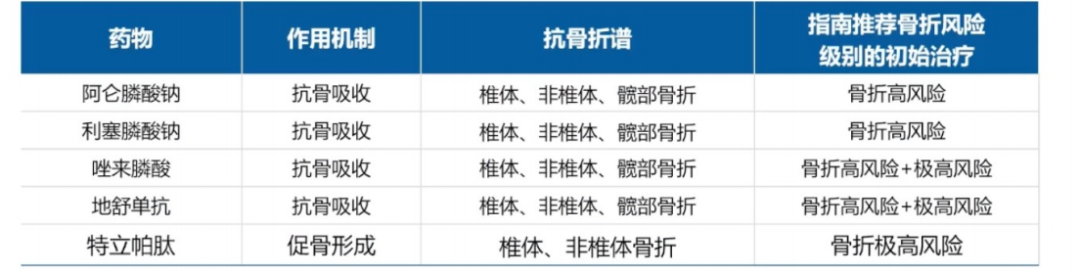
3.常见药物抗骨折谱及骨折风险分层
不同药物的抗骨折范围及适用风险人群存在差异,具体如下表(表1):
表1 常见药物抗骨折谱及骨折风险分层
(二)骨质疏松症诊疗的补充指引原则——指南建议与再骨折风险防控
1. 美国医师协会临床指南建议
抗骨质疏松症治疗旨在降低原发性骨质疏松患者的骨折风险,并根据获益与风险,将骨质疏松治疗药物明确分为一线、二线用药。
建议1:双膦酸盐在获益、风险、患者价值和偏好以及成本方面的平衡最为有力,建议选择双膦酸盐作为一线初始治疗药物,以减少原发性骨质疏松症患者骨折风险。
建议2:如患者伴有双膦酸盐禁忌症或存在明显不良反应,建议选择地舒单抗作为二线治疗药物。
2. 关注迫在眉睫的再骨折风险
岳华教授强调,因骨质疏松症导致的骨折危害严重,发生急性骨折后,再骨折的风险极高,被称为“迫在眉睫的风险”,临床须高度警惕并启动再骨折预防。一项纳入377,561名≥65岁首次临床骨折女性的回顾性队列研究显示:首次骨折后第1年再发骨折风险为10%;第2年再发骨折风险升至18%;首次骨折后5年,再发骨折风险高达31%;其中椎体骨折患者1年内再发骨折风险高达14%。
3. 2024年香港骨质疏松学会(OSHK)指南建议
极高骨折风险绝经 后女性应优先使用促成骨药物,序贯抗骨吸收药物,以实现骨密度最大幅度提升。
后女性应优先使用促成骨药物,序贯抗骨吸收药物,以实现骨密度最大幅度提升。
(三)极高骨折风险患者的初始治疗选择-治疗顺序
1. 初始治疗选择促骨形成药物
初始治疗优先选择促骨形成药物,或能使患者骨折风险获得最大程度的下降。
2. 初始用药选择双膦酸盐的转换策略
(1)若患者初始用药选择双膦酸盐,转换为特立帕肽:先前的双膦酸盐治疗会适度减弱特立帕肽对骨密度的提升效果。研究显示,从双膦酸盐转换为特立帕肽的最初6-12个月,椎体的骨密度增加幅度较小,而髋部骨密度甚至短暂下降;但到18-24个月时,特立帕肽仍能实现髋部骨密度的显著改善。
(2)若患者初始用药选择双膦酸盐,转换为罗莫索珠单抗:STRUCTURE研究显示,先前的双膦酸盐治疗会减弱罗莫索珠单抗对骨密度的提升;但对于髋部骨折高风险患者,序贯罗莫索珠单抗比序贯特立帕肽“更具优势”。
3.初始用药选择地舒单抗的转换策略
(1)若患者初始用药选择地舒单抗,转换为特立帕肽:建议全程与地舒单抗联合使用。DATA-Switch研究表明,“地舒单抗→特立帕肽”序贯治疗后,6个月时所有部位骨密度一致下降,腰椎骨密度仅在12个月时才开始增加,全髋和股骨颈骨密度在18个月时才开始增加,而桡骨远端骨密度在转换治疗后的整个24个月内持续下降。
(2)若患者初始用药选择地舒单抗,转换为罗莫索珠单抗:全髋骨密度仅能“保持稳定”,且转换会减弱罗莫索珠单抗提升骨密度的疗效。


(一)抗骨质疏松症药物疗程的建议
抗骨质疏松治疗需遵循“个体化、长期化”原则,所有治疗至少应持续1年。治疗前及停药前,需全面评估患者骨折风险并进行分层管理(图4)。
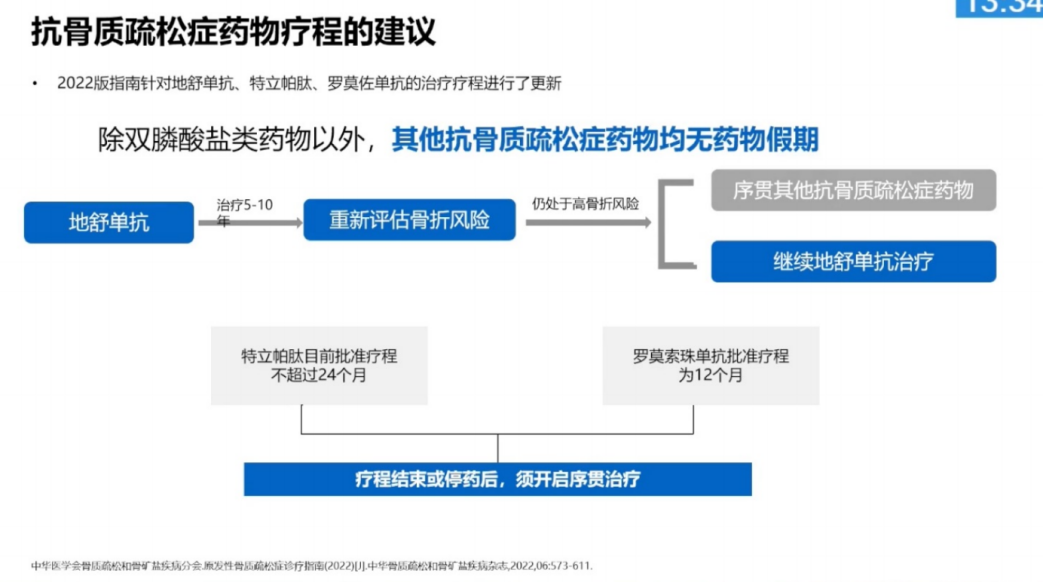
图4 抗骨质疏松药物疗程的建议
(二)“药物假期”的适用与注意事项
“药物假期”仅适用于双膦酸盐类药物,目的是减少长期用药可能引发的非典型股骨骨折、颌骨坏死等潜在不良反应(图5)。若双膦酸盐治疗已达到最大疗程,但患者骨折风险依然很高,可序贯使用特立帕肽、罗莫索珠单抗等药物。

图5 双膦酸盐类药物药物假期
潜在获益:①药物暂停后疗效继续保持;②药物不良反应减少;③避免长期用药导致的严重不良事件潜在风险增加。
潜在风险:①双膦酸盐进入药物假期后,随停药时间延长,可能发生骨密度下降、骨转换生化标志物(BTMs)上升及骨折风险增加。②非双膦酸盐类药物停药后会迅速出现骨密度下降、骨折风险明显升高,不建议药物假期;③骨折高风险人群(高龄、骨密度低、近期脆性骨折史、尤其是髋部T评分<-2.5 SD和大剂量使用糖皮质激素
 的患者)不建议选择药物假期;
的患者)不建议选择药物假期;重启治疗的指征:药物假期期间,若出现以下任一情况,需结束假期并重启治疗:①骨密度下降幅度超过双能X线吸收法(DXA)测量的最小有意义变化值(LSC);②BTMs水平较停药前明显升高;③股骨颈骨密度T值≤-2.5;④发生新的脆性骨折。


1.联合治疗原则与方案
2022版《中国原发性骨质疏松症诊疗指南》推荐了抗骨质疏松药物之间的联合方案(图6)。
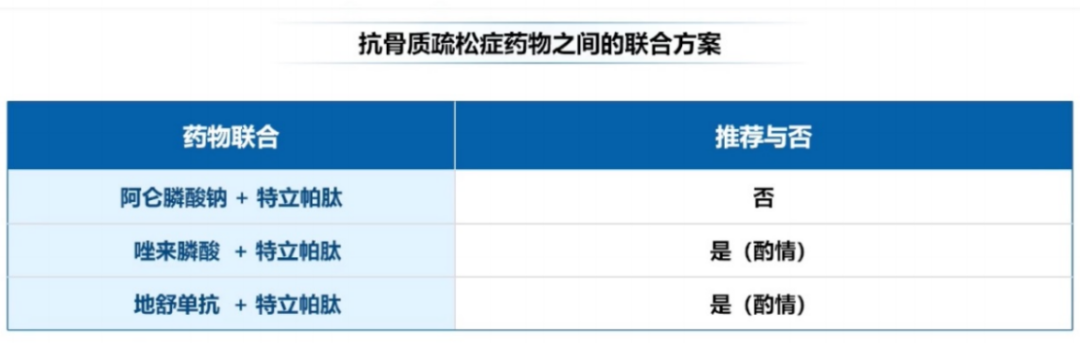
图6 抗骨质疏松药物之间的联合方案
2.抗骨质疏松症药物的序贯治疗
2022版《中国原发性骨质疏松症诊疗指南》推荐当出现以下情况时,需考虑抗骨质疏松药物的序贯治疗(图7):
骨吸收抑制剂疗效下降、疗程过长或出现副作用时;
骨形成促进剂(如甲状旁腺素类似物)已达推荐疗程,但患者骨折风险仍高,需后续继续治疗者;
特立帕肽、地舒单抗等短效作用药物停药后,需维持治疗效果者。
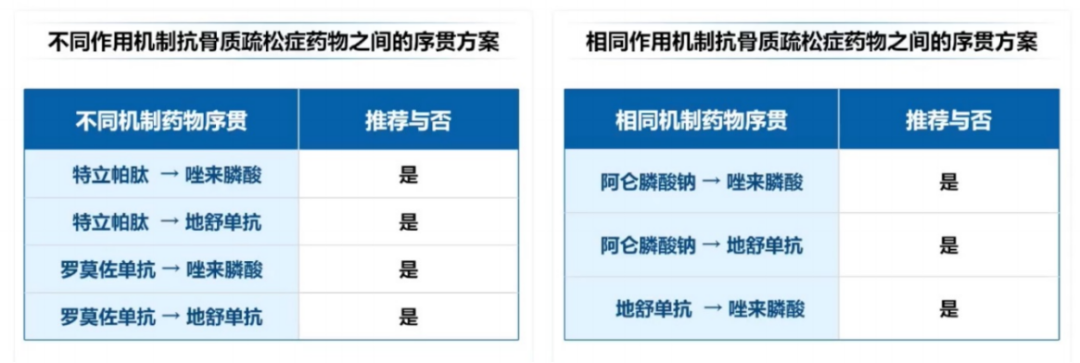
图7 抗骨质疏松症药物的序贯治疗


1.骨质疏松性骨折后应积极给予抗骨质疏松症药物治疗
骨质疏松性骨折发生后应积极给予抗骨质疏松症药物治疗,包括骨吸收抑制剂或骨形成促进剂等。迄今充足证据表明,使用常规剂量的抗骨吸收药物,包括口服或静脉双膦酸类药物或地舒单抗等,对骨折愈合无明显不良影响。
2.骨质疏松性骨折后再骨折预防的临床措施
骨质疏松性骨折后,应建议开展骨质疏松性骨折后再骨折防治工作,如:骨折联络服务(FLS)管理项目等,促进多学科联合诊治骨质疏松性骨折,及早合理使用抗骨质疏松症药物,以降低再发骨折的风险。
中华医学会骨质疏松和骨矿盐疾病分会联合中华医学会骨科学分会发表的《骨质疏松性骨折后再骨折防治专家共识》,对“再骨折预防的临床应对”提出了具体工作内容(图8)。
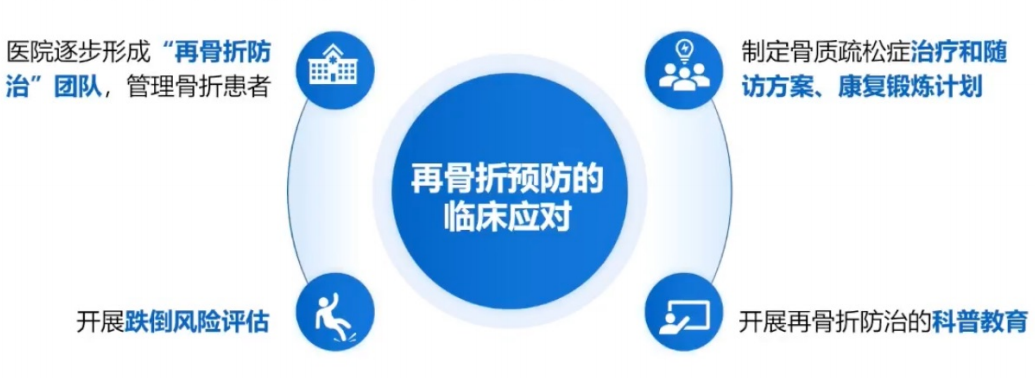
图8 再骨折预防的临床应对具体工作内容


治疗期间的规范监测是评估疗效、调整方案的关键,包括治疗依从性监测、BTMs检测、脊椎影像学检查及骨密度检测(图9)。

图9 抗骨质疏松症药物治疗期间的监测


岳华教授总结指出,骨质疏松的防治目标是降低骨折风险。初始用药的选择依据骨折风险进行分层,并重视治疗顺序。骨质疏松症的长程管理需要不同抗骨质疏松药物之间的序贯或联合治疗。亟需更多以骨折为终点事件、来自中国人群的高质量随机对照研究,探索适合中国人群和国情的联合及序贯治疗方案。
岳华 教授
上海交通大学医学院附属第六人民医院骨质疏松和骨病专科 行政副主任
医学博士、主任医师、博士研究生导师、美国纽约州立大学博士后
第三届国之名医、第四届上海最美女医师、上海市巾帼建功标兵
中华医学会骨质疏松和骨矿盐疾病分会 副主任委员
上海市医师协会骨质疏松和骨矿盐疾病分会 副会长
上海市医学会骨质疏松专科分会 副主任委员
《中华骨质疏松和骨矿盐疾病杂志》编委、《中华全科医师杂志》通讯编委
主持国家自然科学基金项目4项;以第一或通讯作者发表SCI论文30余篇
2012年获得上海市科技进步一等奖(第四完成人)
2023年获得上海市医学科技一等奖(第三完成人),上海市科技进步一等奖(第三完成人)
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。


