
儿童打呼噜伤大脑?超万人研究证实:上气道容积直接关联认知与脑结构!
儿童睡眠打鼾是睡眠呼吸障碍(SDB)的典型表现。众所周知,SDB会损害儿童认知功能,但其背后关键的神经机制仍然未知——即SDB如何“重塑”大脑结构、进而影响认知。为破解这一谜题,一项发表于《美国呼吸与危重症监护医学杂志》的大规模研究展开了系统性探索。该研究首次运用机器学习技术,在对上万名儿童的分析中,找到了连接“上气道结构”与“大脑发育”的客观影像学证据。

SDB,包括习惯性打鼾和呼吸暂停,影响着约17%的儿童,常导致认知缺陷和行为问题。虽然腺样体扁桃体切除术能有效治疗SDB,但临床决策常常缺乏客观指标,主要依赖家长的主观描述。作为金标准的多导睡眠图(PSG)因成本与可及性限制难以普及,且其指标未必能全面反映神经认知结局。因此,亟需寻找更实用的客观生物标志物。
磁共振成像 (MRI)为此提供了独特机遇,它不仅能评估上气道解剖结构,还能探查相关的大脑改变。基于此,该研究利用大型的青少年大脑认知发展(ABCD)研究队列,揭示儿童上气道结构、大脑发育与认知功能三者间的潜在通路,不仅为SDB的神经病理机制提供新的解释,更旨在为未来开发基于影像学的客观评估工具和靶向治疗策略提供关键的生物学依据。
(MRI)为此提供了独特机遇,它不仅能评估上气道解剖结构,还能探查相关的大脑改变。基于此,该研究利用大型的青少年大脑认知发展(ABCD)研究队列,揭示儿童上气道结构、大脑发育与认知功能三者间的潜在通路,不仅为SDB的神经病理机制提供新的解释,更旨在为未来开发基于影像学的客观评估工具和靶向治疗策略提供关键的生物学依据。
该研究基于美国ABCD研究的5年数据,纳入11875名9-10岁儿童,并对其进行长期随访。
打鼾史来源于儿童睡眠障碍 量表,并使用临床可接受的阈值重新分类为无打鼾、非习惯性(<3晚/周)和习惯性(≥3晚/周)打鼾。采用NIH Toolbox(NIH-TB)进行认知评估,涵盖七个领域和三个综合得分(流体智力分数:侧抑制控制和注意、维度变化卡片分类、图片序列记忆、列表排序、模式比较;晶体智力分数:图片词汇、阅读识别测试;总体分数:流体+晶体)。通过训练基于nnU-Net的智能分割模型,实现了对上气道容积的自动化、高精度量化。该模型在测试中表现出优异的性能(Dice相似系数:0.838-0.845),且在不同MRI设备间保持稳定。
量表,并使用临床可接受的阈值重新分类为无打鼾、非习惯性(<3晚/周)和习惯性(≥3晚/周)打鼾。采用NIH Toolbox(NIH-TB)进行认知评估,涵盖七个领域和三个综合得分(流体智力分数:侧抑制控制和注意、维度变化卡片分类、图片序列记忆、列表排序、模式比较;晶体智力分数:图片词汇、阅读识别测试;总体分数:流体+晶体)。通过训练基于nnU-Net的智能分割模型,实现了对上气道容积的自动化、高精度量化。该模型在测试中表现出优异的性能(Dice相似系数:0.838-0.845),且在不同MRI设备间保持稳定。
统计分析采用线性混合效应模型,并通过中介分析深入探讨了“上气道容积→特定脑区结构→认知功能”这一潜在通路,重点关注与注意力和行为调节密切相关的脑区(如眶额皮层、前扣带皮层等)。
纳入研究的参与者基线平均年龄为119.0个月,男孩占52%,平均流体智力分数95分,平均晶体智力分数103分,总分平均100分。
➤上气道容积的群体分布特征
研究最终分析了21649例MRI扫描,计算出上气道容积(图1A-B)。习惯性打鼾儿童的上气道容积显著小于无打鼾儿童(平均差异1.2cm³,95% CI:1.0–1.4 cm³;P<0.001)(图1D);气道容积随年龄增长显著增加(图1C、图2A);男孩的气道容积大于女孩(0.5cm³,0.4–0.6 cm³;P<0.001)(图2B)。
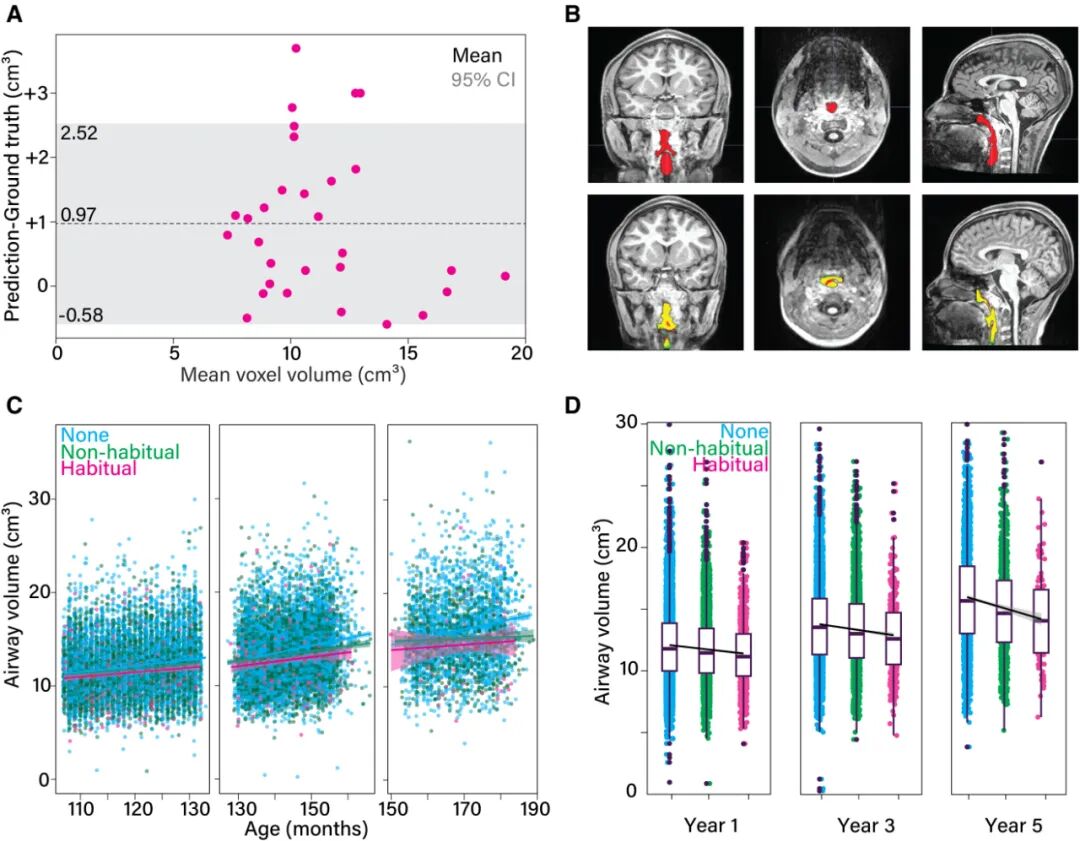
图1. 儿童上呼吸道体积测量的深度学习模型
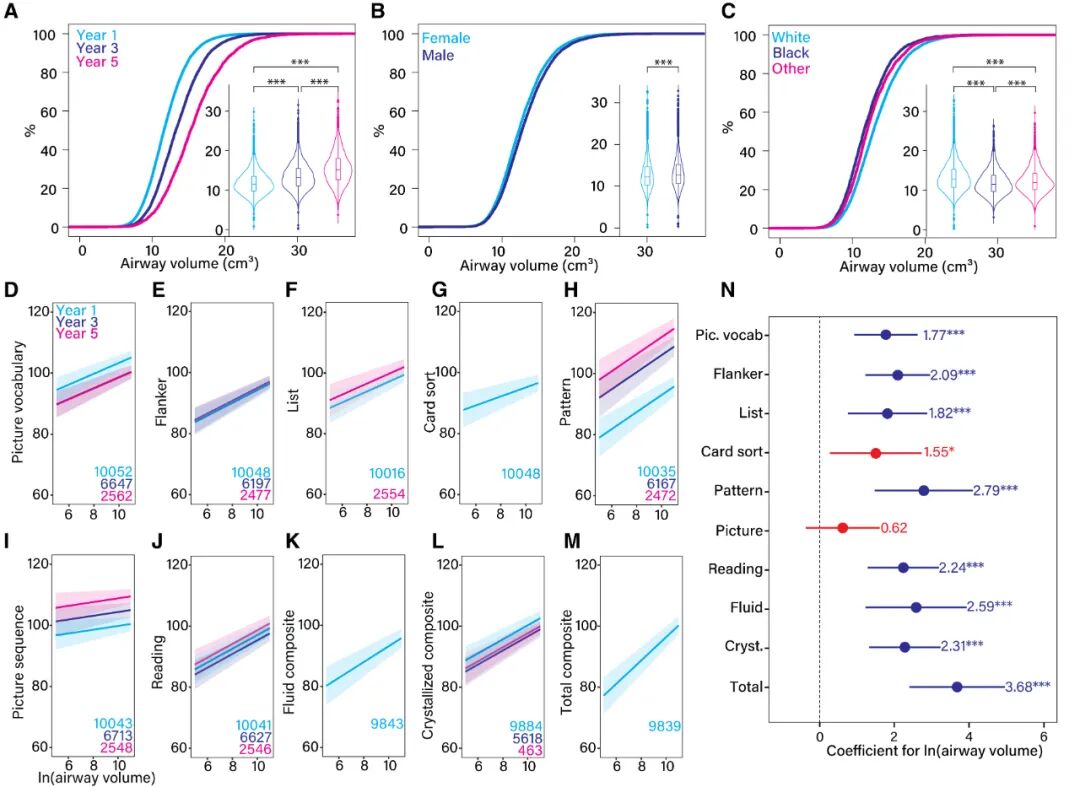
➤上气道容积与认知功能的关系
在10个模型中,有8个显示气道容积与认知得分呈显著正相关(图2D)。
总认知能力:气道容积每增加一个自然对数单位(约相当于原始容积增加2.72倍),总认知综合得分平均提高3.7分(95% CI 2.4–5.0;P<0.001)(图2H)。
打鼾的预测作用:打鼾对总认知得分的直接预测作用较弱(-1.0分,-1.9–-0.2;P=0.02),且在这种关系在包括非习惯性和习惯性打鼾者的儿童中不显著(1.3分,0.5– 3.1;P=0.16)。
➤上气道容积与脑体积的关系
气道容积与特定脑区体积显著相关,但与全脑总体积无关(0.01 cm³, -1.17 – 1.19;P=0.94)(图3A-C)。气道容积每增加一个自然对数单位时:右侧颞极体积平均增加0.02 cm³(0.01–0.02;P < 0.001)、右侧眶回体积平均增加0.11 cm(0.07–0.15;P<0.001)、左侧眶回体积平均增加0.11 cm³(0.08 – 0.14 cm³;P < 0.001)。
➤脑体积的中介作用
左右侧眶回、颞极及前扣带皮层的灰质体积,是连接气道容积与认知功能的重要中介(图3D-E)。中介效应示例:左侧眶回体积介导了气道容积与总认知综合得分之间17.9%(12.0% – 34.5%)的关联度。
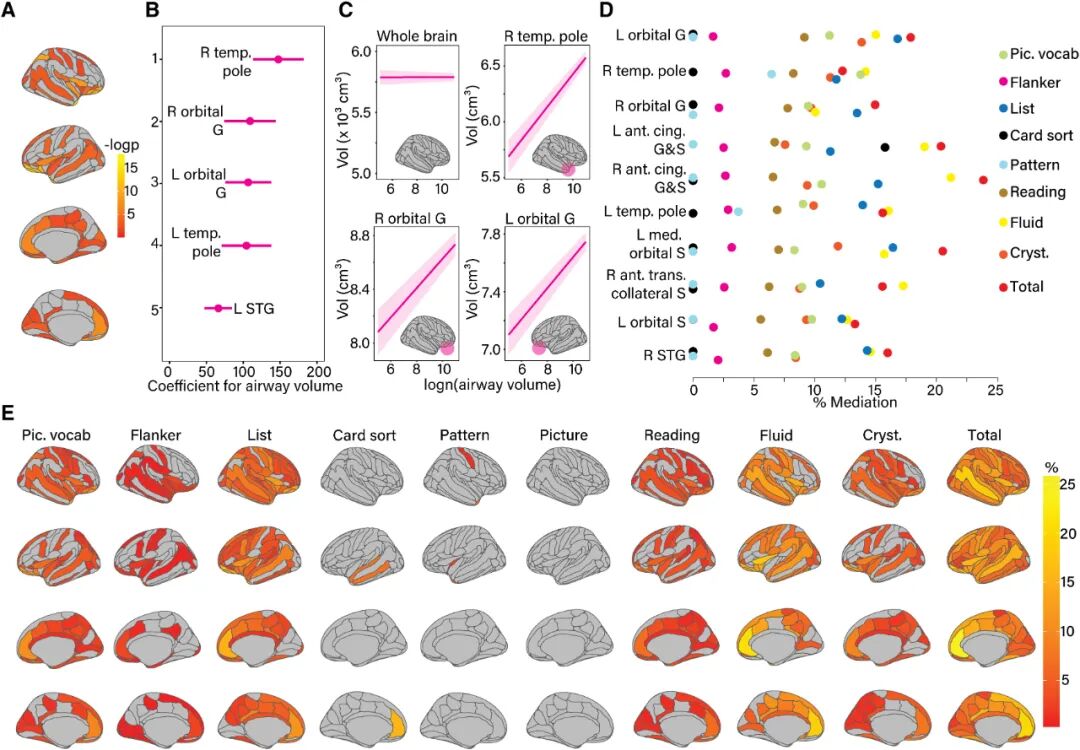
该研究基于大规模儿童队列的脑部MRI数据,首次证实上气道容积与儿童认知功能存在显著关联,并发现眶额皮层、颞叶及前扣带皮层等脑区的灰质体积在这一关系中起中介调节作用。
目前SDB的诊断主要依赖家长主观描述,缺乏客观指标。该研究创新性地采用深度学习技术,仅用70例标注MRI数据训练的分割模型即可实现精准的上气道容积测量(Dice系数达0.9),为临床提供了可靠的影像学生物标志物。
尽管本研究存在缺乏多导睡眠图对照、无法确定因果关系等局限,但为理解SDB影响儿童认知的机制提供了重要证据。未来研究方向包括开发基于超声的低成本评估方法,建立SDB风险分层模型,并通过前瞻性研究验证上气道测量在手术决策和预后评估中的价值。
这项研究为推动儿童SDB的精准诊疗奠定了坚实基础,有望改善目前依赖主观症状的诊断现状,为临床提供更客观、有效的评估手段。

