2026首版NCCN非小细胞肺癌指南更新,迈向精准诊疗新台阶!


前言
2025年11月6日,美国国家综合癌症网络(NCCN)发布了非小细胞肺癌 (NSCLC)指南2026年第1版(Version 1.2026),相较于2025年第8版(Version 8.2025),在诊断分期、手术、放疗、系统治疗及生物标志物检测等方面进行了优化。本文梳理了核心更新要点,以飨读者。
(NSCLC)指南2026年第1版(Version 1.2026),相较于2025年第8版(Version 8.2025),在诊断分期、手术、放疗、系统治疗及生物标志物检测等方面进行了优化。本文梳理了核心更新要点,以飨读者。

一、分期与诊断评估

全指南正式统一采用AJCC第9版TNM分期系统。
对涉及生物标志物检测及其结果报告的术语进行规范,统一使用“生物标志物检测”表述。
建议肺癌高危人群在12个月时进行随访影像学检查。
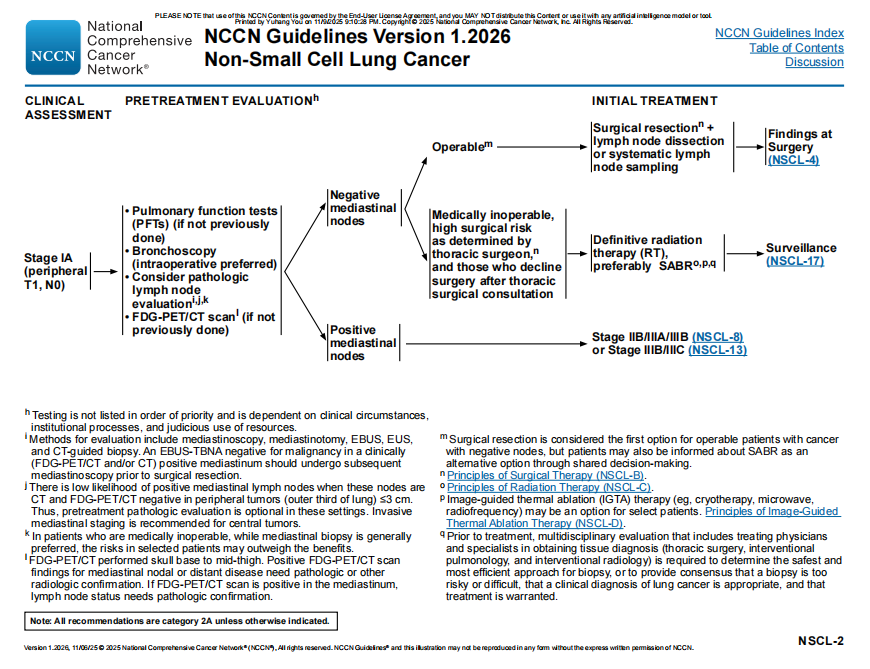
修订侵入性纵隔分期适应症,多数临床I期或II期肺癌患者应在手术切除前进行侵袭性纵隔分期,但外周临床I期肿瘤且胸部CT或FDG-PET/CT无可疑淋巴结者除外。

二、术前评估

NSCL-1:新增脚注a,强调治疗方案调整不应仅依据HIV感染状态,需参考《NCCN HIV感染者癌症诊疗指南》。
NSCL-2/3/5/8/11/16:术前评估中移除“纵隔”一词,统一为“淋巴结评估”。
NSCL-2/3/9:将“手术探查与切除”改为“手术切除”。
NSCL-2/3/9/10:淋巴结清扫前移除“纵隔”描述。
NSCL-2:修改脚注j,外周肿瘤≤3cm且CT/FDG-PET/CT纵隔淋巴结阴性者,治疗前病理学纵隔评估为可选方案;中央型肿瘤推荐采用侵袭性纵隔分期。
NSCL-3:
明确分子生物标志物检测需包含EGFR、ALK及PD-L1(同样适用于NSCL-5/8)。
脑部MRI检查需常规包含增强与非增强序列(同样适用于NSCL-5/8/11/13/14/15/17/18)。
修订脚注m,对于淋巴结阴性的可手术患者,首选方案为手术切除,但也可通过共同决策告知患者接受立体定向消融放疗(SABR)作为替代选择。
新增脚注t,明确若SABR方案不可行,可考虑根治性放疗或同步放化疗(同样适用于NSCL-9)。
左右滑动查看更多

三、手术治疗

微创手术推荐:无解剖或手术禁忌症患者,建议优先考虑胸腔镜(VATS)或机器人辅助的微创手术,实施机器人手术的医师需具备相应技术的熟练度。
N2期手术管理:
对于接受N2期疾病切除术的患者,应进行同侧纵隔淋巴结清扫。
治疗前由包括胸外科和胸部肿瘤放疗科在内的多学科团队评估手术的可行性。在新辅助治疗前,需确认肿瘤完全切除的概率较高,目前提升可切除性的证据仍不充分。
在肺切除术中若发现隐匿性N2阳性淋巴结,应继续完成原定切除手术及纵隔淋巴结清扫;对于接受VATS或机器人手的患者,若发现N2转移,可选择中止手术行术前诱导治疗或继续手术。
N2阳性淋巴结的存在会显著增加N3淋巴结阳性的可能性。病理评估应包括对纵隔下部及对侧淋巴结的检查。EBUS联合EUS技术作为微创病理纵隔分期的补充手段,可与纵隔镜检查
 形成互补。即便采用这些技术,仍需在最终治疗决策前,对受累纵隔区域数量进行充分评估,并通过活检确认对侧淋巴结未受累。
形成互补。即便采用这些技术,仍需在最终治疗决策前,对受累纵隔区域数量进行充分评估,并通过活检确认对侧淋巴结未受累。
明确R0/R1/R2切除定义:切缘阴性、系统性淋巴结清扫/抽样及最高纵隔淋巴结阴性为完全切除(R0);镜下切缘阳性为R1,大体可见残留肿瘤为R2。
左右滑动查看更多

四、放射治疗

更新寡转移灶局部巩固治疗(LCT)证据:
同时性寡转移:对于系统治疗(无免疫治疗)后疾病未进展未进展的同时性寡转移患者,LCT(放疗/手术)可显著改善无进展生存期(PFS),部分研究显示总生存期获益(OS);但以免疫治疗为主的系统治疗后同时性寡转移患者,LCT的PFS获益尚不明确(NRG-LU002研究未显示PFS优势)。
异时性寡转移:SABR-COMETⅡ期随机试验显示,立体定向消融放疗(SABR)相较于姑息性标准治疗可改善OS
EGFR突变寡转移/寡器官转移:三项随机试验(2项Ⅲ期、1项Ⅱ期)证实,第一代EGFR-TKI联合高剂量放疗相较于EGFR-TKI单药显著改善OS,该方案正在新一代EGFR-TKI中验证。
不可手术患者替代方案:明确若SABR方案不可行,可考虑根治性放疗或同步放化疗。


五、系统治疗

围术期治疗
标题修订为“围术期系统治疗原则”,新增基本原则章节。
生物标志物指导治疗:IB-ⅢB期(T2-T3,N2b;T4,N2)患者需基于PD-L1状态、EGFR突变及ALK融合评估新辅助/辅助治疗获益。
药物替代选择:帕博利珠单抗 联合贝拉羟基透明质酸酶
联合贝拉羟基透明质酸酶 α-pmph皮下注射剂可替代静脉注射帕博利珠单抗,需遵循专属给药剂量及流程。
α-pmph皮下注射剂可替代静脉注射帕博利珠单抗,需遵循专属给药剂量及流程。
辅助靶向治疗:EGFR 19外显子缺失或L858R突变的Ⅱ-ⅢB期患者,术后可考虑奥希替尼 ±化疗,或奥希替尼单药辅助治疗,化疗方案包括顺铂
±化疗,或奥希替尼单药辅助治疗,化疗方案包括顺铂 /培美曲塞
/培美曲塞 、卡铂
、卡铂 /培美曲塞(仅限非鳞NSCLC)。
/培美曲塞(仅限非鳞NSCLC)。
化疗方案调整:ⅠB/ⅡA期(R0切除)高危患者推荐辅助化疗;ⅡB-ⅢB期(R0切除)患者辅助化疗列为1类推荐;无论生物标志物检测结果如何,均可考虑辅助化疗;新辅助治疗已含化疗者,术后不再给予辅助化疗。
免疫治疗调整:阿替利珠单抗 用于既往接受过辅助化疗、≥4cm或淋巴结阳性、PD-L1≥1%且无EGFR/ALK异常的IB-ⅢB期患者;帕博利珠单抗可用于同类患者,疗程最长1年,但PD-L1<1%患者获益尚不明确。
用于既往接受过辅助化疗、≥4cm或淋巴结阳性、PD-L1≥1%且无EGFR/ALK异常的IB-ⅢB期患者;帕博利珠单抗可用于同类患者,疗程最长1年,但PD-L1<1%患者获益尚不明确。
左右滑动查看更多
晚期/转移性疾病治疗
EGFR突变
一线治疗:奥希替尼+铂或顺铂/培美曲塞(非鳞状)、兰泽替尼+埃万妥单抗
 由“其他推荐方案”调整为“首选方案”;新增兰泽替尼作为特定情况下的可选方案。
由“其他推荐方案”调整为“首选方案”;新增兰泽替尼作为特定情况下的可选方案。
后线治疗:无症状脑转移或局限性进展患者,兰泽替尼±埃万妥单抗替代原固定联合方案;多发性病灶患者可选用兰泽替尼+埃万妥单抗(如果既往未使用);EGFR S768I/L861Q/G719X及外显子20插入突变的非鳞癌患者,新增Dato-DXd作为后线治疗选择。
左右滑动查看更多
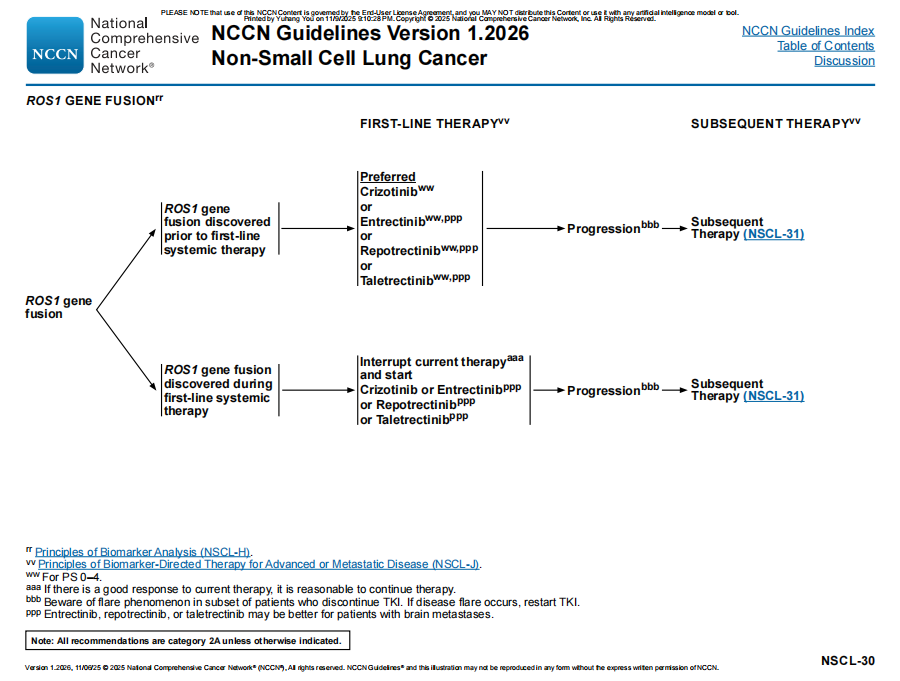
ROS1融合:一线治疗中的所有方案均移除“首选方案”的标注;在后线治疗中,针对脑转移的患者,推荐使用瑞普替尼或他雷替尼 (如果既往未使用)。
(如果既往未使用)。
左右滑动查看更多
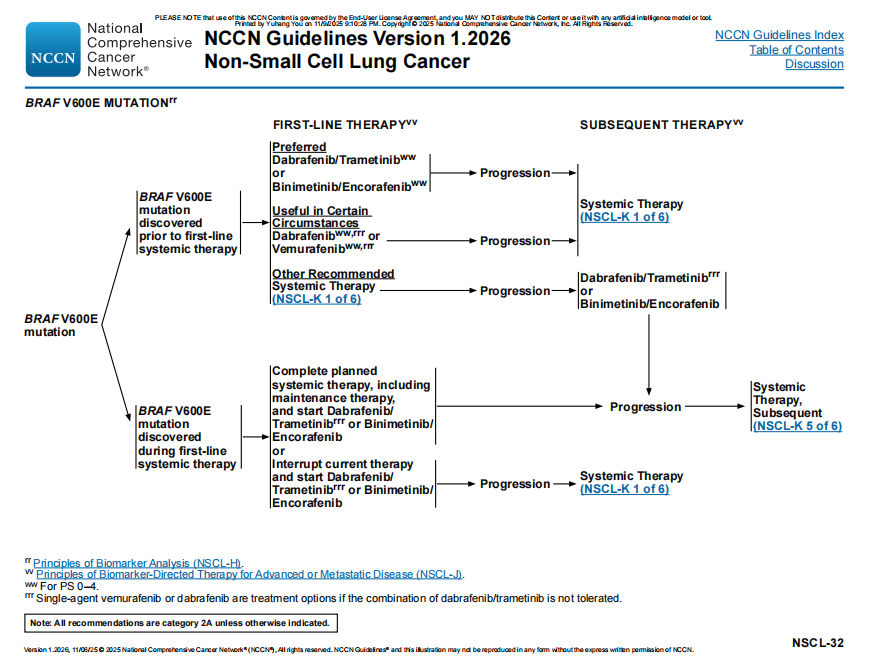
BRAF V600E突变:一线全身治疗期间发现BRAF V600E突变,明确区分系统治疗的完成与中断标准。

六、生物标志物检测

检测原则与方法
标题修订为“分子和生物标志物分析原理”,强调广谱分子检测优先。
推荐优先采用NGS广谱基因检测面板;DNA检测未发现明确驱动癌基因时,需补充RNA-based NGS以提高融合事件检出率,二者可同步或序贯进行。
明确顺序式单基因检测不推荐,基于共存生物标志物低发生率的分层检测方案可接受。
左右滑动查看更多
新增生物标志物检测
NRG1基因融合:NRG1基因融合的存在与对HER2/HER3双特异性抗体应答相关。首选RNA-based NGS(DNA-based NGS因NRG1较大的内含子未被纳入常规面板易漏检),IHC不适用,FISH结果需NGS确认。

MET蛋白过表达:与特定抗体偶联药物(ADC)应答相关,评估独立于MET扩增及14外显子跳跃事件。必需采用IHC,SP44抗体为唯一有效预测ADC治疗反应的试剂;阳性定义为≥50%肿瘤细胞3+染色;NGS、RT-PCR及FISH不适用。

既有生物标志物检测优化
EGFR检测:疾病进展时需同步进行ctDNA与组织检测,明确耐药机制(包括T790M突变、MET/ERBB2扩增、基因融合等);T790M检测需保证最低5%等位基因比例的分析灵敏度。
ERBB2(HER2):激活突变定义持续演变,FDA批准药物适应症存在差异,致癌性突变参考OncoKB数据库;删除HER2蛋白过表达“IHC 3+为阳性”的定义。
左右滑动查看更多
PD-L1检测:初次评估优先进行,若组织允许可同步开展其他检测;PD-L1<1%患者使用帕博利珠单抗的获益尚不明确。
参考文献:
NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines). Non-Small Cell Lung Cancer. Version 1.2026.
编辑:Squid
排版:Squid
执行:Squid
医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。