
1120心梗日 | 与死神的赛跑不止120分钟,来看心梗后如何“化险为夷”
每年的11月20日是“中国心梗救治日”,这个日期代表着两个“120”,一是提醒人们在出现急性胸痛 时要及时拨打“120”,二是明确心肌梗死(缩写:心梗)患者需争取在黄金“120”分钟内得到有效救治。2025年11月20日是第12个心梗救治日,主题为“心梗拨打120,胸痛中心快救命”1,旨在呼吁大众在疑似心梗时及时求救,并尽快前往具备胸痛中心体系的医院就诊。在心血管疾病
时要及时拨打“120”,二是明确心肌梗死(缩写:心梗)患者需争取在黄金“120”分钟内得到有效救治。2025年11月20日是第12个心梗救治日,主题为“心梗拨打120,胸痛中心快救命”1,旨在呼吁大众在疑似心梗时及时求救,并尽快前往具备胸痛中心体系的医院就诊。在心血管疾病 (CVD)已成为我国居民健康“头号威胁”的当下,心梗的急救与术后管理始终是公众健康认知中亟需强化的环节。然而,部分人群对心梗的认知仍停留在“支架植入后即可一劳永逸”的误区,却忽略了从急救、住院诊治到随访与长期预防的全链路管理才是降低心梗致死致残率的关键。
(CVD)已成为我国居民健康“头号威胁”的当下,心梗的急救与术后管理始终是公众健康认知中亟需强化的环节。然而,部分人群对心梗的认知仍停留在“支架植入后即可一劳永逸”的误区,却忽略了从急救、住院诊治到随访与长期预防的全链路管理才是降低心梗致死致残率的关键。


急性心肌梗死 (AMI)本质是冠状动脉急性闭塞,导致心肌缺血坏死。在这个过程中,时间就是心肌,时间就是生命。《中国心血管健康与疾病报告2024》显示,根据全球疾病负担研究(GBD)数据,1990~2019年,中国1~79岁缺血性心脏病
(AMI)本质是冠状动脉急性闭塞,导致心肌缺血坏死。在这个过程中,时间就是心肌,时间就是生命。《中国心血管健康与疾病报告2024》显示,根据全球疾病负担研究(GBD)数据,1990~2019年,中国1~79岁缺血性心脏病 发病人数从126万增加至350万,死亡人数从60.8万增加至187.4万。中国CVD负担的增加主要由缺血性心脏病驱动。随着年龄的增长,AMI发病率呈现快速上升的趋势2。
发病人数从126万增加至350万,死亡人数从60.8万增加至187.4万。中国CVD负担的增加主要由缺血性心脏病驱动。随着年龄的增长,AMI发病率呈现快速上升的趋势2。

图1. 2002~2021年中国城乡居民冠心病 死亡率(A)和AMI死亡率(B)变化趋势2
死亡率(A)和AMI死亡率(B)变化趋势2
面对严峻的疾病形势,我国通过胸痛中心建设及医疗改革,使得心梗的急性期救治取得了显著成效。据中国胸痛中心数据填报平台显示,截至目前全国胸痛中心共救治急性胸痛患者1834万例,其中AMI 404万例,显著提高了ST段抬高型心肌梗死(STEMI)患者的再灌注治疗比例,并且保证短时间内对心梗患者进行救治,住院时间、住院费用和死亡率均有显著改善3。然而,大量患者在出院后的长期随访、危险因素控制、心脏康复和二级预防方面仍存在明显不足,药物依从性低、血脂达标率低、高血压 与糖尿病
与糖尿病 控制不佳等问题普遍存在,使复发风险持续累积。
控制不佳等问题普遍存在,使复发风险持续累积。
因此,国家胸痛中心重点执行ACS患者从发病、院内诊治到院外长期随访的全流程管理,这一管理模式覆盖疾病全周期关键节点:在发病环节,通过构建区域协同的胸痛急救网络,实现患者症状识别后的快速呼救响应、为疑似ACS患者开通“绿色通道”,并由急救医护人员根据患者情况及时给予抗血小板、抗凝等术前用药干预;院内诊治环节,整合急诊科、心内科、心外科等多学科力量,严格执行标准化诊疗路径,从接诊到血管再通(如PCI治疗)严格把控时间节点,同时同步开展患者基础疾病评估与风险分层;出院过渡环节,制定个性化出院计划,包括详细的用药清单(明确药物作用、剂量及服用注意事项)、心脏康复运动处方(根据心功能分级设定运动强度与类型)、饮食与生活方式指导,以及出院后首次随访时间与项目安排;院外长期随访环节,依托“互联网+医疗”平台建立动态随访档案,通过电话随访、线上问诊、智能设备数据监测(如血压、心率、运动数据)等方式,定期评估患者药物依从性、危险因素控制情况(血脂、血压、血糖达标率)及康复进展,对出现指标异常或症状波动的患者及时干预,必要时调整治疗方案。国家胸痛中心将“延伸救治周期,推进心血管疾病全流程管理体系落地“作为核心工作方向。持续优化救治链条,真正落实预防—急救—院内—出院—长期二级预防的全链路管理,才能系统性降低心梗的致死与复发风险。

尽管近年来通过胸痛中心建设,我国心梗救治流程得到显著优化,患者预后得以改善,但仍存在优化空间:
延误情况仍较突出,“两个120“理念仍需持续加强:2024年标准版全部STEMI患者来院方式中自行来院占据60.21%,呼叫120来院比例为10.86%。相比于自行来院,呼叫120来院的STEMI患者发病到首次医疗接触(S2FMC)时间缩短172.9分钟。这再一次说明了在胸痛中心建设的过程中需要继续普及“急性胸痛,快速拨打120,争取黄金救治120分钟”的理念3。
除强调“两个120“之外,心梗救援的过程中,“口服一包药”是另一项关键急救措施,包含双联抗血小板治疗(DAPT)和他汀药物。DAPT可快速抑制血小板聚集、阻止血栓进一步堵塞血管,其宗旨是使患者在AMI发作时能够得到及时高效的抗血小板治疗,从而在更短时间内让AMI患者得到更有力的拯救4!
心梗急救应该选择什么用药方案呢?国内外指南给出明确推荐:

(上下滑动查看)

支架植入术是心梗救治的“关键战役”,可快速打通堵塞血管,恢复心肌供血,但这并不意味着心梗治疗的结束。临床数据表明,心梗后接受手术治疗的患者1年内复发风险达4.6%-5.3%7,而长期坚持规范的术后治疗可显著降低支架内血栓形成、MACE和心梗复发的发生率8。然而,目前我国术后合理用药及随访管理仍不理想,从2020年到2024年,标准版和基层版胸痛中心单位STEMI患者出院带药符合指南推荐比例不足50%且不断下降3。因此,临床亟需加强术后指南推荐用药落地与全周期随访管理优化,使患者坚持长期规范的二级预防。

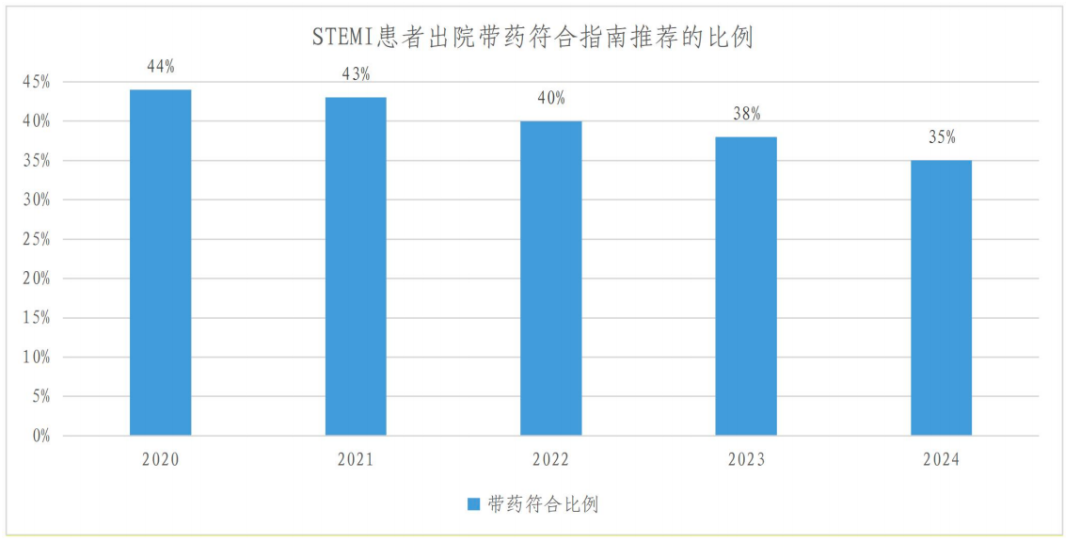
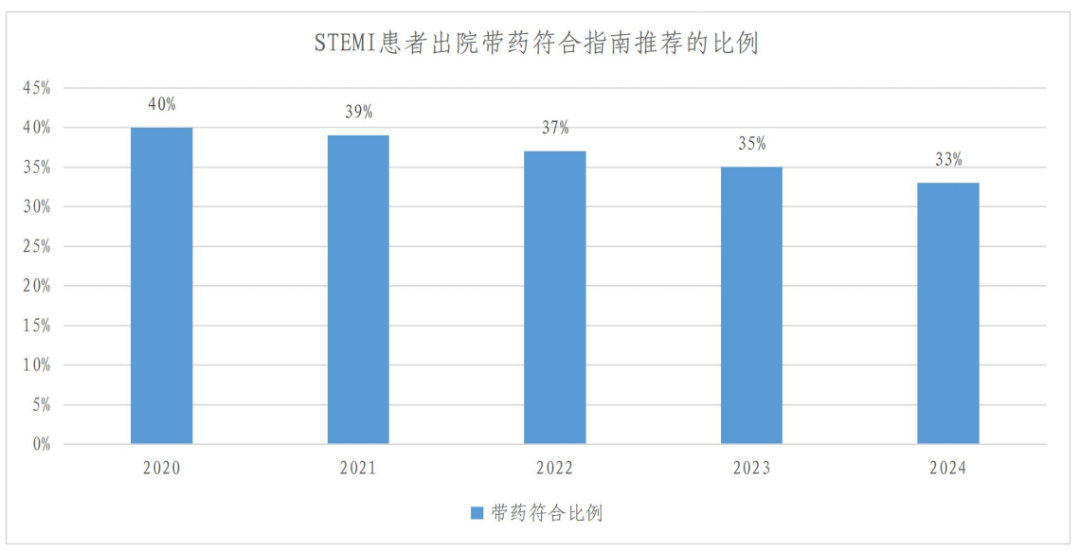
图2. 标准版(上)和基层版(下)胸痛中心单位STEMI患者出院带药符合指南比例3
ACS长期管理的总体目标是降低复发风险,减轻症状,从而改善患者预后5。此管理非简单叠加药物,而是基于病理机制的多靶点协同干预,结合危险因素的系统管控:
抗血小板治疗是降低PCI患者局部血栓并发症和全身缺血事件的关键9。对于所有类型的ACS,在阿司匹林基础上联用P2Y12抑制剂能显著降低血小板聚集,并已被证实可减少MACE的复发率。因此,ACS患者除接受阿司匹林治疗外,还应口服负荷剂量的P2Y12抑制剂,随后每日给予维持剂量6。
目前国内常用的口服P2Y12受体抑制剂包括氯吡格雷和替格瑞洛。氯吡格雷是一种前体药物,需通过肝细胞色素P450(CYP)代谢活化后能发挥抗血小板作用,与P2Y12受体不可逆结合。替格瑞洛则是一种新型P2Y12受体抑制剂,可直接与P2Y12受体进行可逆结合,相比氯吡格雷,其具有起效更快速、更强效抑制血小板的特点,疗效不受CYP 2C19基因多态性的影响。因此指南对于P2Y12受体抑制剂的选择推荐:除非存在较高出血风险或禁忌证,确诊后推荐尽早在阿司匹林基础上使用1种P2Y12受体抑制剂(Ⅰ,A),建议首选抗血小板强度更强的替格瑞洛(负荷量 180 mg,维持量 90 mg,2 次/d)(Ⅰ,B),当存在替格瑞洛禁忌证、无法获取或无法耐受时建议使用氯吡格雷(负荷量300~600 mg,维持量75 mg,1次/d)(Ⅰ,C)5。
PCI术后短期至中期随访期间,20%-40%的患者可能出现心绞痛持续存在或复发10。β受体阻滞剂能阻断β1受体,减慢心率、降低心肌收缩力,从而减少心肌耗氧,有效缓解心绞痛。有充分的循证医学证据表明,β受体阻滞剂可显著降低AMI患者全因死亡和心血管死亡风险,降低再梗死、猝死和心律失常发生率,同时也可有效减少心绞痛发作11。对于心绞痛患者,使用长效高选择性β1受体阻滞剂可减少与β2受体相关的副作用,缓释剂型β受体阻滞剂控制血压心率更平稳12。
PCI术后血管内皮仍存在动脉粥样硬化基础,血脂异常会加速斑块进展,增加支架内再狭窄风险。他汀类药物通过抑制胆固醇合成,降低LDL-C水平,能稳定斑块、减少斑块脂质核心,增强纤维帽稳定性13。《NSTE‑ACS诊断和治疗指南(2024)》指南推荐ACS患者中等强度他汀作为降脂的起始治疗,并长期维持(Ⅰ,A)。《2025 ACS指南》推荐在启动或调整降脂治疗4~8周后检查空腹血脂水平,以评估疗效或依从性(1,C-LD)5。
PCI术虽开通了血管,但ACS发作可能已造成心肌损伤,术后易出现心室重构、心功能下降,且后者将严重影响患者预后14,15。ACEI/ARB/ARNI可通过抑制肾素-血管紧张素系统,延缓心室重构、改善心功能,特别是对于所有LVEF<40%的患者,以及合并高血压、糖尿病或稳定的慢性肾脏病患者,如无禁忌证,应长期持续使用ACEI或ARNI(IA);对ACEI不耐受的LVEF<40%的心力衰竭或心肌梗死患者,推荐使用ARB(IA)5。
除药物治疗外,生活方式干预依是二级预防的重要组成部分,包括戒烟限酒、低盐低脂饮食、规律运动、控制体重、保持良好心态等。同时,患者需定期复查,监测血脂、血压、血糖、肝肾功能等指标,以及支架内情况,及时调整治疗方案。

1120心梗日的意义,不仅在于提醒公众“学会急救”,更在传递“全程管理”的理念。从拨打120的紧急时刻,到术后长期的药物治疗与生活方式调整,每个环节都关乎生命健康。心梗救治没有“终点线”,唯有持之以恒的预防与规范管理,方能真正守护心血管健康。
材料由阿斯利康支持,仅供医疗卫生专业人士参考,不得转发或分享非医疗卫生专业人士。不得用于推广目的。
审批编号:CN-172050 有效期至:2026-11-19
