
迁延不愈的巨大肝脓肿之谜|病例学习
患者为 64 岁男性,5天前因发热 、乏力于当地医院就诊。既往史:2型糖尿病
、乏力于当地医院就诊。既往史:2型糖尿病 ,糖化血红蛋白
,糖化血红蛋白 (HbA1c)7.2%,规律服用口服降糖药控制。旅行史:3 年前曾前往俄罗斯、摩尔多瓦、乌克兰等多个城市,无明确感染暴露史。
(HbA1c)7.2%,规律服用口服降糖药控制。旅行史:3 年前曾前往俄罗斯、摩尔多瓦、乌克兰等多个城市,无明确感染暴露史。
实验室检查显示白细胞增多(白细胞计数,19,100/μl)和血清CRP显著升高(41.4 mg/dl)。腹部CT 显示右肝叶有一处9.0cm的低密度病变(图1a)。临床诊断为肝脓肿后,予以他唑巴坦/哌拉西林
显示右肝叶有一处9.0cm的低密度病变(图1a)。临床诊断为肝脓肿后,予以他唑巴坦/哌拉西林 联合甲硝唑治疗,并行经皮肝脓肿引流术,引流出不足100毫升的果酱样液体。至入院第9天,患者病情加重,出现意识改变和严重呼吸衰竭
联合甲硝唑治疗,并行经皮肝脓肿引流术,引流出不足100毫升的果酱样液体。至入院第9天,患者病情加重,出现意识改变和严重呼吸衰竭 。CT显示肝脓肿增大至15.1cm,并有病灶内出血(图1b),遂转至我院。
。CT显示肝脓肿增大至15.1cm,并有病灶内出血(图1b),遂转至我院。
入院后立即给予有创正压通气支持。实验室检查提示严重肝功能不全(AST 994 U/L、ALT 679 U/L、总胆红素 2.1 mg/dl、直接胆红素 1.7 mg/dl、PT-INR 1.41)及显著炎症反应(CRP 44.3 mg/dl、白细胞计数 26070/μl、中性粒细胞计数 24506/μl)。引流液革兰氏染色及培养未发现细菌,但鉴于患者病情呈暴发性,高度怀疑合并细菌感染。遂调整抗生素方案:将哌拉西林/他唑巴坦 换为美罗培南联合达托霉素
换为美罗培南联合达托霉素 ,继续使用甲硝唑治疗。
,继续使用甲硝唑治疗。
至第11天,患者低氧血症改善;有创正压通气于第15日停用。同日,原始脓肿液聚合酶链反应检测检出溶组织内阿米巴 ,确诊为暴发性阿米巴肝脓肿
,确诊为暴发性阿米巴肝脓肿 ,考虑可能合并细菌感染。随着临床状况改善,除甲硝唑外的抗生素于第25日停用。
,考虑可能合并细菌感染。随着临床状况改善,除甲硝唑外的抗生素于第25日停用。
尽管一般状况改善,炎症指标及肝功能检查 恢复正常,但第39天随访CT仍显示13.1cm肝脏病灶。因无法再抽出更多脓液,于第40天拔除引流管
恢复正常,但第39天随访CT仍显示13.1cm肝脏病灶。因无法再抽出更多脓液,于第40天拔除引流管 并停用甲硝唑,患者于4日后出院并于门诊规律随访。
并停用甲硝唑,患者于4日后出院并于门诊规律随访。
随访期间,患者临床状况及肝功能持续稳定,但CT检查 显示肝脏病灶持续存在:治疗后1年为13.0 cm(图1c),3年时缩小至9.2 cm(图1d)。鉴于病灶体积呈逐渐缩小趋势,遂继续保持密切随访。
显示肝脏病灶持续存在:治疗后1年为13.0 cm(图1c),3年时缩小至9.2 cm(图1d)。鉴于病灶体积呈逐渐缩小趋势,遂继续保持密切随访。
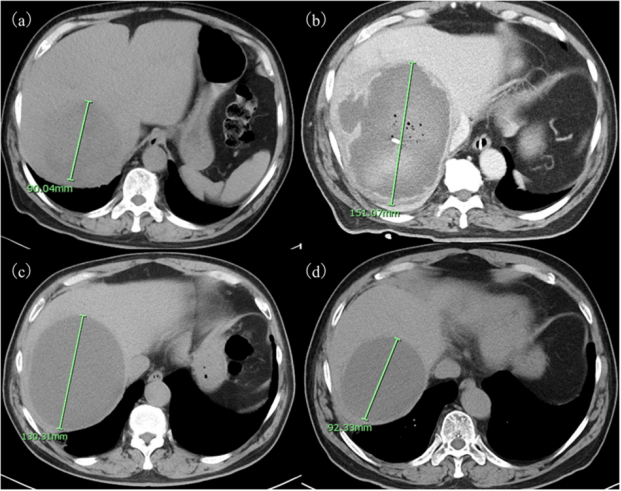
图1 本例肝脓肿的腹部CT图像。病程第5天,腹部CT显示右肝叶有一个直径为9.0cm单发病灶(a);第9天,尽管行经皮引流,病变已经迅速扩大到15.1cm(b);一年后,病灶仍较大,为13.0cm(c);治疗后3年,病灶略缩小至9.2cm(d)。
阿米巴肝脓肿(amebic liver abscess,ALA)是由溶组织内阿米巴引起的肝脏感染。ALA是肠外阿米巴中最常见表现,由肠腔溶组织阿米巴滋养体通过门静脉到达肝脏,从而引起肝细胞溶解坏死,形成脓肿,脓肿多见肝右叶单发病灶,本例也是如此。阿米巴肝脓肿的治疗措施主要包括抗阿米巴药物治疗(如甲硝唑)、必要时穿刺抽脓、手术引流、控制继发细菌感染等。文献报道,绝大多数阿米巴肝脓肿在规范治疗后的一年内消退。
本例为罕见的在疾病发作后持续存在超过3年的巨大肝脏病灶的ALA病例。尽管早期使用了抗生素和经皮引流,病变仍呈现较快进展速度。多种因素可能导致这一非典型临床病程,包括糖尿病相关的免疫功能低下状态、细菌合并感染以及引流后脓肿内出血等。推测细菌合并感染可能发挥了关键作用:将抗生素方案从他唑巴坦/哌拉西林调整为美罗培南联合达托霉素后,患者全身性炎症反应减轻,脓肿扩大趋势得到控制。选择美罗培南联合达托霉素作为经验性治疗方案,是因其具有广谱抗菌活性,可覆盖产超广谱β内酰胺酶肠杆菌目细菌及屎肠球菌等病原体。本例在溶组织内阿米巴感染引发的肝脓肿基础上,可能继发了细菌增殖,进而导致脓肿快速扩大及全身状况加重。此外,炎性粘连及出血的存在,可能影响了引流效果及抗生素向脓肿内的渗透。
此前有研究报道了由肺炎 克雷伯菌、中间链球菌等细菌病原体引起的巨大肝脓肿,但持续数年的病灶罕见。感染后持续存在的肝脏病灶中,肝脏炎性假瘤(IPTL)是已知可持续数年的病变,IPTL被认为是由炎性粘连或肝组织结构性破坏所致。在长期持续性肝脏病灶的鉴别诊断中,还需考虑结核病及包虫病等。但本例中,IPTL被认为是最可能的诊断。尽管本例影像学特征与典型IPTL(脓肿内密度较均匀)存在差异,但感染后类似的病理机制可能导致了本例病灶的长期存在。综上,本例独特的临床病程可能与混合细菌感染、感染后结构改变或类似IPTL的病理生理特征相关。
克雷伯菌、中间链球菌等细菌病原体引起的巨大肝脓肿,但持续数年的病灶罕见。感染后持续存在的肝脏病灶中,肝脏炎性假瘤(IPTL)是已知可持续数年的病变,IPTL被认为是由炎性粘连或肝组织结构性破坏所致。在长期持续性肝脏病灶的鉴别诊断中,还需考虑结核病及包虫病等。但本例中,IPTL被认为是最可能的诊断。尽管本例影像学特征与典型IPTL(脓肿内密度较均匀)存在差异,但感染后类似的病理机制可能导致了本例病灶的长期存在。综上,本例独特的临床病程可能与混合细菌感染、感染后结构改变或类似IPTL的病理生理特征相关。
参考文献:
1. Yasukochi R, Kawasuji H, Ezaki M, et al. A case of giant amebic liver abscess persisting for years after treatment. Int J Infect Dis. 2025;160:108077.
2. Kumar R, Patel R,et al. Amebic liver abscess: an update. World J Hepatol. 2024;16(3):316-330.
3. Simjee AE, Patel A, Gathiram V,et al. Serial ultrasound in amoebic liver abscess. Clin Radiol. 1985;36(1):61-68.
4. Munlal Mohammad RM, Nalabothula S,et al. Multidisciplinary management and clinical outcomes in amebic liver abscess: a prospective study from a tertiary care center. Cureus. 2025;17(1):e84084.
5. Zafar A, Ahmed S. Amoebic liver abscess: a comparative study of needle aspiration versus conservative treatment. J Ayub Med Coll Abbottabad. 2002;14(2):10-12.
6. Priyadarshi RN, Kumar R, Anand U. Amebic liver abscess: clinico-radiological findings and interventional management. World J Radiol. 2022;14(8):272-285.
7. Park JY, Choi MS, Lim YS, et al. Clinical features, image findings, and prognosis of inflammatory pseudotumor of the liver: a multicenter experience of 45 cases. Gut Liver. 2014;8(1):58-63.
8. 余曦,范伟,郭江福,等.阿米巴肝脓肿合并转移性肝癌1例[J].贵州医药,2019,43(03):501-502.
 ,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。

