
皮肤水疱背后的用药考量——药物诱发天疱疮的临床启示 | 例例生辉
编者按
天疱疮是一组累及皮肤和黏膜的自身免疫性大疱性疾病,其核心病理机制为针对桥粒核心成分的自身抗体产生,导致表皮细胞间黏附丧失,形成特征性的表皮内水疱。本病临床虽相对少见,但因病情迁延、治疗棘手,且可能危及生命,已成为皮肤科及多学科诊疗的重点与难点之一。及时的诊断与规范化的治疗对控制病情、减少并发症至关重要。本文通过对一例典型天疱疮患者的病例资料进行系统分析,旨在探讨其诊断依据、鉴别要点及个体化治疗策略,以期为提升此类疾病的临床诊疗水平提供实践参考。
病例资料
主诉:1月前无明显诱因下出现右上肢皮肤瘙痒伴有疱疹 ,再发加重5天。
,再发加重5天。
现病史:62岁,女性患者自诉1月前无明显诱因下出现右上肢皮肤瘙痒,散在红色皮疹 及少许疱疹,自行外用药膏可缓解(具体不详);5天前右上肢再发水疱及大疱,瘙痒剧烈。遂至我院就诊,以“大疱性类天疱疮?”收住皮肤科。查体可见右上臂散在绿豆至鸽蛋大小紧张性水疱、大疱,基底无明显红斑,无明显脱屑,尼氏征阴性,伴有瘙痒,夜间明显。
及少许疱疹,自行外用药膏可缓解(具体不详);5天前右上肢再发水疱及大疱,瘙痒剧烈。遂至我院就诊,以“大疱性类天疱疮?”收住皮肤科。查体可见右上臂散在绿豆至鸽蛋大小紧张性水疱、大疱,基底无明显红斑,无明显脱屑,尼氏征阴性,伴有瘙痒,夜间明显。
既往史:6月前诊断为2型糖尿病 ,口服利格列汀二甲双胍
,口服利格列汀二甲双胍 (Ⅱ) 1片,每日2次,自诉血糖控制可,其余无特殊。
(Ⅱ) 1片,每日2次,自诉血糖控制可,其余无特殊。
相关检查:白细胞(WBC):9.90x109/L,血红蛋白 (HGB):151g/L,红细胞(RBC):5.64x1012/L,中性粒细胞数(NEUT):6.6x109/L,红细胞压积(HCT):47.2%;降钙素
(HGB):151g/L,红细胞(RBC):5.64x1012/L,中性粒细胞数(NEUT):6.6x109/L,红细胞压积(HCT):47.2%;降钙素 原:0.02ng/ml;血糖、肝肾功能正常。
原:0.02ng/ml;血糖、肝肾功能正常。
皮损 组织病理检查
组织病理检查 (HE× 100)提示:表皮下水疱形成,水疱内可见中性粒细胞、散在嗜酸性粒细胞浸润,真皮浅层血管周围不等量淋巴细胞、中性粒细胞、嗜酸性粒细胞浸润。
(HE× 100)提示:表皮下水疱形成,水疱内可见中性粒细胞、散在嗜酸性粒细胞浸润,真皮浅层血管周围不等量淋巴细胞、中性粒细胞、嗜酸性粒细胞浸润。
入院诊断:1. 大疱性类天疱疮 2. 2型糖尿病
主要治疗经过:入院后予醋酸泼尼松 40mg qd +口服乳酸钙
40mg qd +口服乳酸钙 ,局部辅以消炎;治疗1周后,天疱疮病损未见明显好转,增加醋酸泼尼松剂量至65mg,疱损仍无明显改善。临床药学会诊:患者天疱疮不排除是利格列汀二甲双胍(Ⅱ)引起的药物不良反应,建议停用该药物,可予达格列净
,局部辅以消炎;治疗1周后,天疱疮病损未见明显好转,增加醋酸泼尼松剂量至65mg,疱损仍无明显改善。临床药学会诊:患者天疱疮不排除是利格列汀二甲双胍(Ⅱ)引起的药物不良反应,建议停用该药物,可予达格列净 联合二甲双胍降血糖;余治疗同前,效果不佳时采用利妥昔单抗
联合二甲双胍降血糖;余治疗同前,效果不佳时采用利妥昔单抗 治疗。遵循药学治疗方案治疗一周,患者天疱疮明显好转,两周后出院继续口服醋酸泼尼松50mg一周。
治疗。遵循药学治疗方案治疗一周,患者天疱疮明显好转,两周后出院继续口服醋酸泼尼松50mg一周。
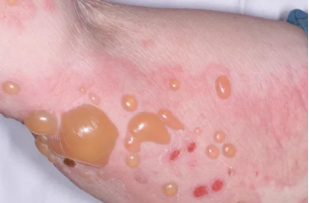
图1:入院时右上肢皮损(可见紧张性水疱、大疱)
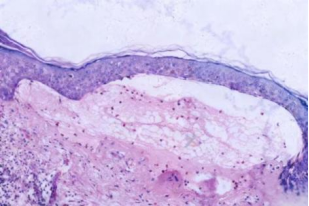
图2:皮损组织病理图(HE染色,×100,示表皮下水疱形成)
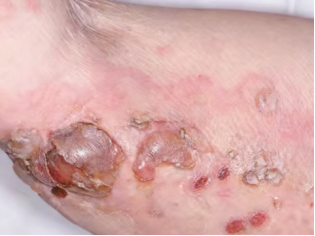
图3:停用利格列汀二甲双胍1周后皮损(好转情况)
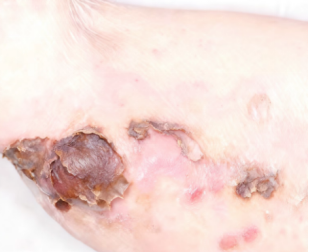
图4:停用利格列汀二甲双胍2周后/出院时皮损(进一步好转)
出院诊断:1.药物诱发天疱疮 2. 2型糖尿病
讨论
 的诊断依据
的诊断依据 :是主要治疗药物,根据病情严重程度调整剂量。轻度患者可单用糖皮质激素(如泼尼松0.5mg/kg/d),中重度患者需联合免疫抑制剂或利妥昔单抗,初始剂量可能需更高(如泼尼松1-1.25mg/kg/d),病情控制后逐渐减量。
:是主要治疗药物,根据病情严重程度调整剂量。轻度患者可单用糖皮质激素(如泼尼松0.5mg/kg/d),中重度患者需联合免疫抑制剂或利妥昔单抗,初始剂量可能需更高(如泼尼松1-1.25mg/kg/d),病情控制后逐渐减量。 、硫唑嘌呤
、硫唑嘌呤 等,常与糖皮质激素联合使用,可减少激素用量及复发风险。
等,常与糖皮质激素联合使用,可减少激素用量及复发风险。 或免疫吸附等,适用于病情严重或常规治疗效果不佳者。
或免疫吸附等,适用于病情严重或常规治疗效果不佳者。 等)。
等)。 的患者,建议与相关科室医师协作治疗。药物诱发天疱疮患者需立即停用可疑诱发药物,多数患者停药后病情可逐渐缓解,必要时联合糖皮质激素或免疫抑制剂治疗。
的患者,建议与相关科室医师协作治疗。药物诱发天疱疮患者需立即停用可疑诱发药物,多数患者停药后病情可逐渐缓解,必要时联合糖皮质激素或免疫抑制剂治疗。参考文献:
医脉通是专业的在线医生平台,“感知世界医学脉搏 ,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。

