
例例生金|长程痛风终破局,共病难题巧化解——伏欣奇拜单抗赋能难治性痛风诊疗


导读

本期介绍一例痛风病程长达25年,且合并高血压 病3级、陈旧性脑梗死
病3级、陈旧性脑梗死 、胃溃疡、肾功能不全及中度贫血等多种基础疾病的老年患者,因长期缺乏规范治疗,痛风反复发作并逐步进展,出现多关节受累及痛风石形成,此次急性发作后病情尤为棘手。在接受伏欣奇拜单抗
、胃溃疡、肾功能不全及中度贫血等多种基础疾病的老年患者,因长期缺乏规范治疗,痛风反复发作并逐步进展,出现多关节受累及痛风石形成,此次急性发作后病情尤为棘手。在接受伏欣奇拜单抗 联合治疗后,患者炎性指标水平迅速下降,肾功能及贫血情况得到改善,为临床复杂难治性痛风的诊疗提供了宝贵实践经验。
联合治疗后,患者炎性指标水平迅速下降,肾功能及贫血情况得到改善,为临床复杂难治性痛风的诊疗提供了宝贵实践经验。
病例回顾:25年痛风失治难控,多疾缠身陷治疗困局
男性,64岁,于2025年8月19日入院。
【患者主诉】
反复发作性左侧第一跖趾关节红、肿、热、痛25+年,加重3+天。
【现病史】
患者于25+年前饮酒后突发左侧第一跖趾关节红、肿、热、痛,自行服用“消炎止痛药”后症状缓解,此后未予以重视。患者平素喜食高嘌呤食物,期间上述关节肿痛等症状反复发作,且逐渐累及到双足跖趾关节、双踝、双膝、双手等多关节,发作时伴剧烈疼痛,无明显晨僵感;高嘌呤饮食、劳累、天气变化及感冒时均可诱发上述症状加重,发作多以夜间为主,且发作频次逐年增加。10年前,患者因劳累后再次出现上诉关节肿痛加重,自行服用“止痛药”后,症状持续不缓解,遂于当地医院就诊,查血尿酸 升高(具体值不详),诊断为“痛风性关节炎
升高(具体值不详),诊断为“痛风性关节炎 ”,予以秋水仙碱
”,予以秋水仙碱 、双氯芬酸钠肠溶片、降尿酸药物等治疗(具体治疗不详),症状好转后出院。5年前,患者上诉症状仍反复发作,发作频率及单次发作持续时间均较前增加,且双侧第一跖趾关节、双腕关节、双侧多个掌指关节等关节逐渐出现痛风石,患者多次于当地医院就诊治疗,但因治疗依从性差,未规律遵医嘱随访及用药,仍长期自行购买非甾体抗炎药、糖皮质激素
、双氯芬酸钠肠溶片、降尿酸药物等治疗(具体治疗不详),症状好转后出院。5年前,患者上诉症状仍反复发作,发作频率及单次发作持续时间均较前增加,且双侧第一跖趾关节、双腕关节、双侧多个掌指关节等关节逐渐出现痛风石,患者多次于当地医院就诊治疗,但因治疗依从性差,未规律遵医嘱随访及用药,仍长期自行购买非甾体抗炎药、糖皮质激素 及降尿酸药物等服用。3+天前,患者再次出现多关节疼痛急性发作,以双膝关节、双腕关节、左手第3、4掌指关节为著,伴关节红肿,压痛,皮温升高,为求进一步诊治遂来我院就诊,门诊以“痛风性关节炎”收治我科。
及降尿酸药物等服用。3+天前,患者再次出现多关节疼痛急性发作,以双膝关节、双腕关节、左手第3、4掌指关节为著,伴关节红肿,压痛,皮温升高,为求进一步诊治遂来我院就诊,门诊以“痛风性关节炎”收治我科。
【既往史】
高血压病10+年,最高血压180+/?mmHg,平素口服苯磺酸氨氯地平片控制血压,4年前患“脑梗死”,目前未服药,1月前胃镜 提示“1.胃溃疡、2.上消化道出血
提示“1.胃溃疡、2.上消化道出血 ”,余无特殊。
”,余无特殊。
【个人史和家族史】
个人史:饮酒50年,每天约4两、高嘌呤饮食偏好(肉汤、内脏)、吸烟50年,平均每天20支。
家族史:其父亲有痛风病史。
【体格检查】
一般情况:生命体征平稳,贫血面容。
关节检查 :双手多个关节肿胀、压痛、皮温增高,可见多个痛风石形成;双膝关节肿胀、压痛、皮温升高,浮髌试验
:双手多个关节肿胀、压痛、皮温增高,可见多个痛风石形成;双膝关节肿胀、压痛、皮温升高,浮髌试验 (+);左踝关节肿胀、压痛,皮色不红,皮温不高,双下肢轻度水肿
(+);左踝关节肿胀、压痛,皮色不红,皮温不高,双下肢轻度水肿 。
。
心肺、腹部:心肺腹查体无异常。
神经系统:右侧肢体肌力、肌张力 减弱。
减弱。
【实验室检查】
血常规
 :ESR 111mm/h↑,HGB 64g/L↓,PLT 418x109/L↑,WBC 17.29x109/L↑,RBC 2.73x1012/L↓,MCV 71.30 fl↓,MCH 22.50 pg↓,MCHC 291g/L↓。
:ESR 111mm/h↑,HGB 64g/L↓,PLT 418x109/L↑,WBC 17.29x109/L↑,RBC 2.73x1012/L↓,MCV 71.30 fl↓,MCH 22.50 pg↓,MCHC 291g/L↓。贫血四项:铁蛋白20 ng/mL↓,维生素B12
 282pg/mL,叶酸
282pg/mL,叶酸 5.90ng/mL,促红细胞生成素
5.90ng/mL,促红细胞生成素 27.66 mIU/mL↑。
27.66 mIU/mL↑。hsCRP 142.99 mg/L↑。
肝功能:AST 27 U/L,ALT 15 U/L。
肾功能:UA 653.0 μmol/L↑,Crea 145.1 μmol/L↑,Urea 6.95 mmol/L,eGFR 42.5 ml/min/1.73m2↓。
类风湿抗体谱:阴性。
促肾上腺皮质激素
 1.5 pg/ml↓,皮质醇 0.17μg/dL↓。
1.5 pg/ml↓,皮质醇 0.17μg/dL↓。糖化血红蛋白
 正常;血脂四项正常;电解质正常。
正常;血脂四项正常;电解质正常。尿常规
 :尿PH 5.5。
:尿PH 5.5。粪便隐血:阴性。
【影像学检查】
全腹超声:示左肾体积偏小;右肾囊肿,尿盐结晶;前列腺钙化灶。
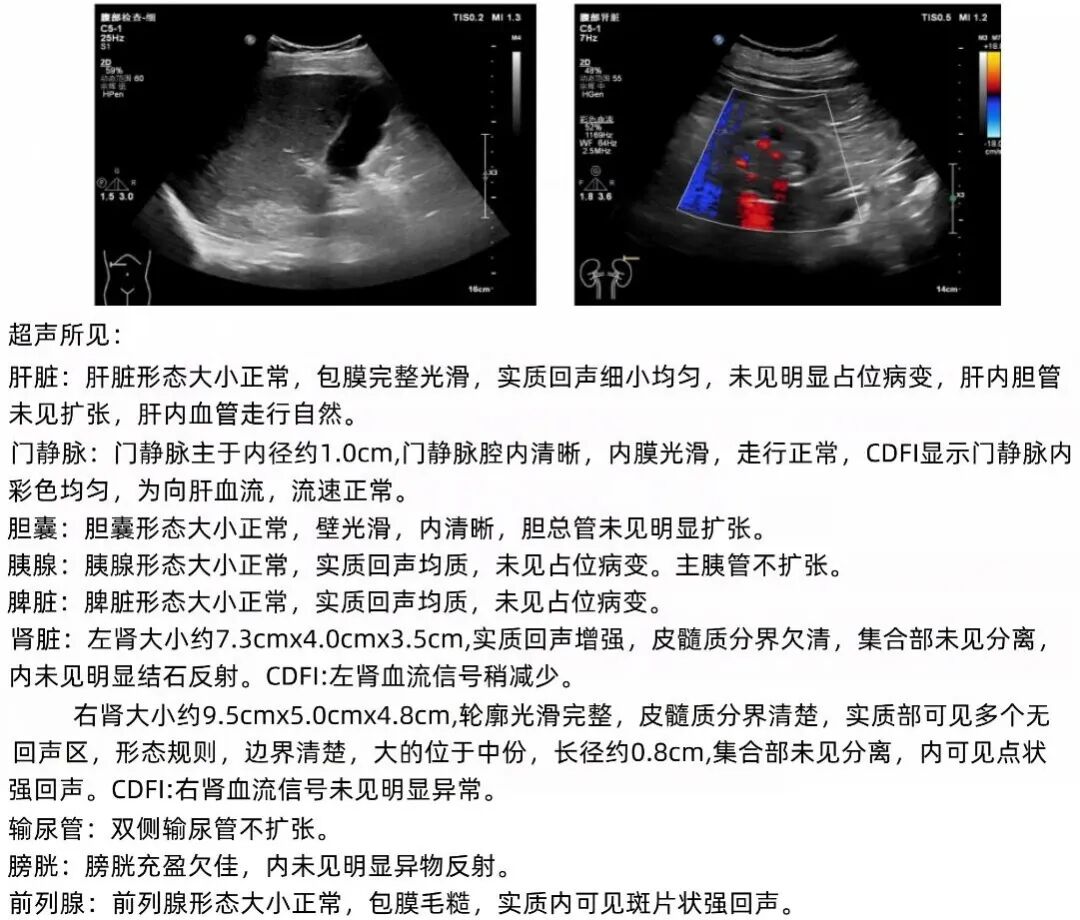
图1. 全腹超声
双手超声:(1)左侧腕关节骨赘形成;(2)左侧腕关节腔积液伴滑膜增厚,其内点状强回声,考虑尿酸盐晶体,血流信号2级;(3)左腕背第1、2、4腔室肌腱腱鞘积液;(4)左腕背第4腔室肌腱鞘增厚,其内可见点状强回声,考虑尿酸盐晶体,血流信号2级;(5)左侧腕管增粗,内稍高回声,考虑痛风石;(6)左腕关节上方指屈总腱浅面无回声区,考虑积液伴周围痛风石沉积;(7)右腕背尺侧不均质等回声,考虑痛风石;(8)右腕第6腔室肌腱内点状强回声,考虑尿酸盐沉积;(9)右腕关节腔背侧不均质低回声,考虑痛风石;(10)右腕指屈肌腱周围稍低回声,考虑痛风石。
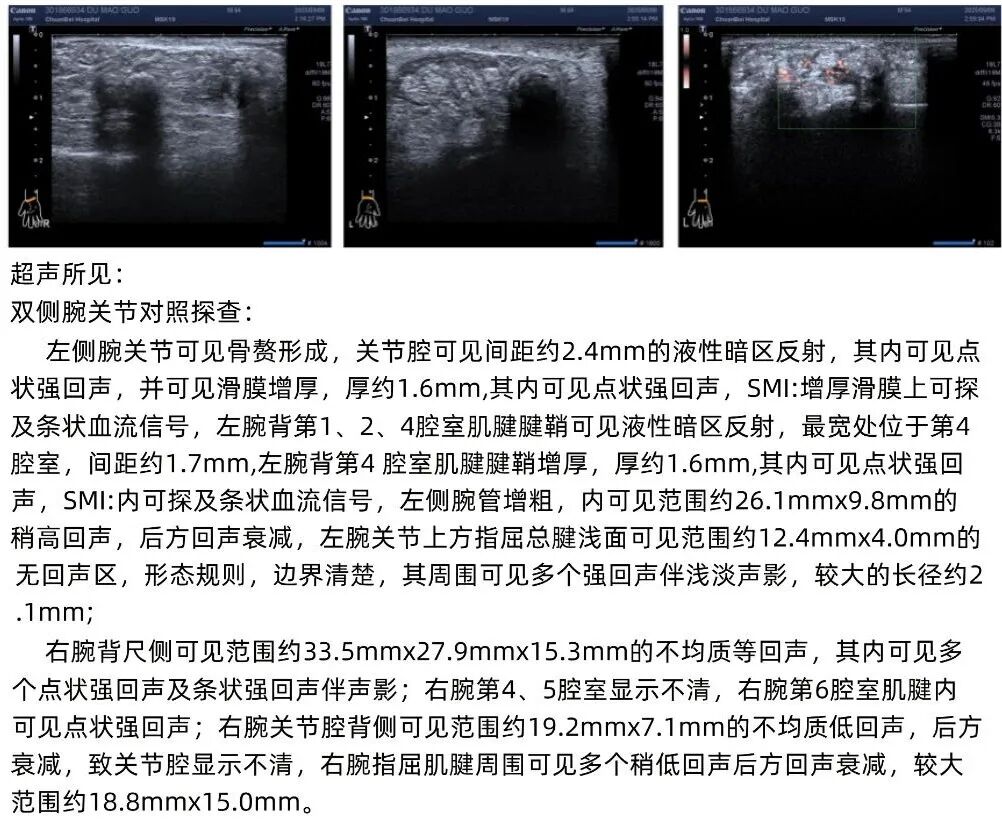
图2. 双手超声
【初步诊断】
痛风性关节炎
陈旧性脑梗死
胃溃疡
肾功能不全
高血压病3级 很高危组
病例解析:面对合并多种基础疾病且痛风反复发作的患者,该如何应对?
该患者长期未规范治疗痛风,导致疾病反复发作并逐渐进展,出现多关节受累及痛风石形成,其合并的高血压、陈旧性脑梗死、中度贫血等基础疾病,进一步增加了整体治疗的难度,同时胃溃疡、肾功能不全的存在也对治疗药物的安全性提出了更高要求,亟需优化并调整治疗方案。
根据《中国高尿酸血症与痛风 诊疗指南(2024更新版)》[1]及《2020美国风湿病学会痛风管理指南》[2]建议,其他抗炎疗法治疗无效、耐受性差或有禁忌症的痛风发作患者,有条件的推荐使用IL-1抑制剂。伏欣奇拜单抗作为我国自主研发的新型全人源化抗IL-1β单克隆抗体,其不仅能快速控制炎症、实现强效镇痛,减少痛风发作次数,降低复发风险,且耐受性良好[3-7],为该类复杂共病痛风患者提供了优质治疗选择。
诊疗指南(2024更新版)》[1]及《2020美国风湿病学会痛风管理指南》[2]建议,其他抗炎疗法治疗无效、耐受性差或有禁忌症的痛风发作患者,有条件的推荐使用IL-1抑制剂。伏欣奇拜单抗作为我国自主研发的新型全人源化抗IL-1β单克隆抗体,其不仅能快速控制炎症、实现强效镇痛,减少痛风发作次数,降低复发风险,且耐受性良好[3-7],为该类复杂共病痛风患者提供了优质治疗选择。
【治疗方案】
止痛、抗炎:双膝关节腔穿刺,左膝抽出淡黄色积液约10ml,右膝抽出淡黄色积液约5ml,分别向左右膝关节腔内注入倍他米松0.5ml;伏欣奇拜单抗200mg皮下注射;通滞苏润江胶囊1.5 g口服bid。
降尿酸:非布司他片20mg口服qd(3天后加用)。
碱化尿液:枸橼酸氢钾钠颗粒1袋tid。
予抑酸护胃、降压、调脂、补充造血原料及肾脏保护等治疗。
【临床转归】
2025年8月27日出院时,患者多种炎性及肾功能指标水平明显下降,同时贫血情况有所改善,HGB由64g/L升至70g/L。
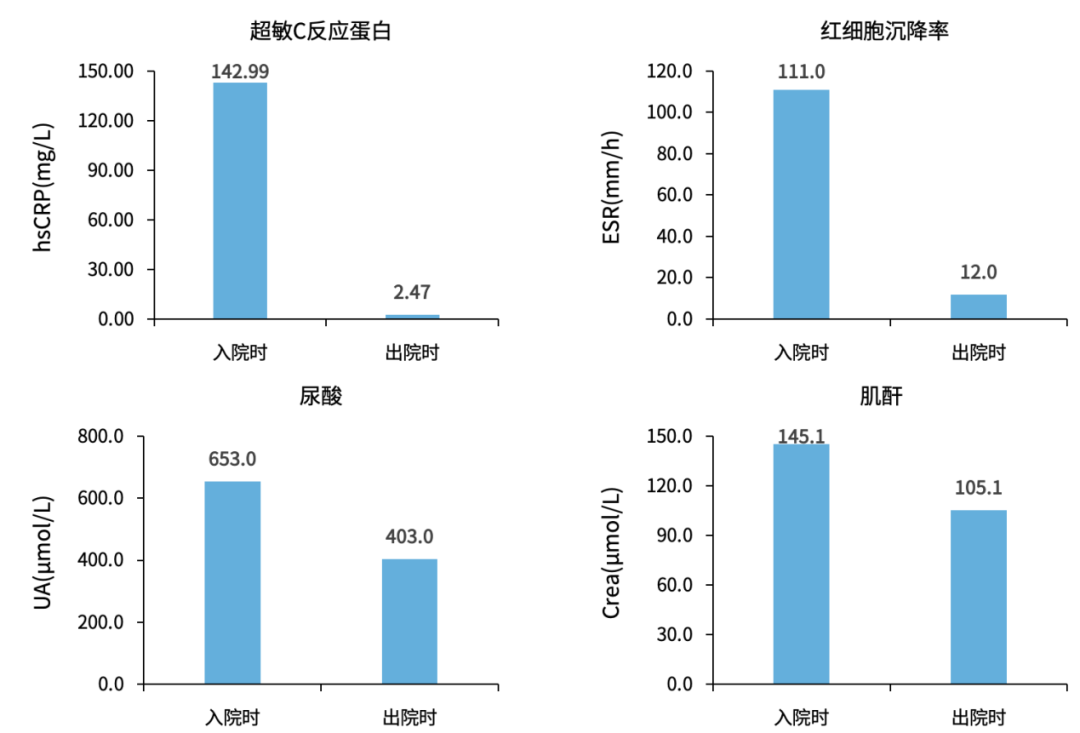
图3. 治疗前后炎症指标和肾功能改善情况
专家点评
本例老年患者,病程长,依从性差、同时合并痛风急性发作、高血压病、陈旧性脑梗死、肾功能不全及胃溃疡、消化道出血等多种基础疾病,其治疗面临多重挑战:既要快速控制关节炎症、缓解疼痛,又需兼顾药物耐受性,减少胃肠道损伤,降低心血管风险,同时规避药物间的相互作用与不良反应叠加风险。然而,传统痛风治疗药物的临床应用存在明显局限性。例如,非甾体抗炎药存在消化道溃疡、出血和穿孔风险;秋水仙碱可能引起胃肠道反应及肝、肾损害、骨髓抑制,需定期监测相关指标;糖皮质激素疗程一般限于7~10天,长期使用可能带来高血压、高血糖、高血脂、水钠潴留、感染、胃肠道出血和骨质疏松等不良反应[8],难以满足合并多基础疾病痛风患者的治疗需求。
随着对痛风病理特征及发病机制了解的深入,IL-1β被确认为痛风炎症级联反应的核心介质。伏欣奇拜单抗作为采用IgG4/λ亚型的全人源抗IL-1β单抗,可精准直击IL-1β与其受体结合,阻断炎症级联反应,有效缓解疼痛症状,降低痛风复发风险。临床研究显示,伏欣奇拜单抗单次给药后即可快速起效,6-72小时镇痛效果与激素相当,6个月内首次复发风险降87%,且耐受性良好[5]。值得一提的是,IL-1β单抗治疗在降低痛风发作风险的同时,还可带来心血管、肾脏获益[9-11]。
本例患者在急性发作期接受伏欣奇拜单抗治疗后,炎性指标水平迅速下降,同时肾功能指标得到改善,贫血状况亦有所缓解。此病例也提示临床医师,对于合并多基础疾病的痛风患者,需打破“单一疾病治疗”思维,结合患者个体情况制定多维度治疗策略,同时重视患者教育,引导其规律随访和健康生活方式,才能从根本上改善痛风患者的长期预后。

病例分享专家
王顺兵 医生
硕士研究生,川北医学院附属医院住院医师
四川省医学科技创新研究会风湿免疫病学协同创新分会委员
从事风湿免疫疾病的基础研究与临床工作,在疾病的临床诊疗和慢病管理方面经验丰富
发表多篇学术论文,主持并参与多项课题

病例点评大咖
青玉凤 教授
川北医学院附属医院风湿免疫科主任 硕士/博士研究生导师
第十四批四川省卫健委学术技术带头人
中国医师协会风湿免疫科医师分会委员
中华预防医学会风湿免疫预防分会委员
中华医学会风湿病分会青年委员(第九届-第十一届)
中华医学会内科学分会免疫净化与细胞治疗学组委员会委员
四川省医学科技创新研究会风湿免疫病学协同创新分会主任委员等
主持科技部重点研发计划、国家自然科学基金等10余项课题
以第一/通讯作者发表SCI论文30余篇,授权发明专利4项
先后获四川省科技进步二等奖、四川省医学科技青年奖二等奖、南充市科技进步一等奖等
入选“果洲优才计划-医疗卫生领军人才”
参考文献

医脉通是专业的在线医生平台,“感知世界医学脉搏,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。



