
为什么肝癌很少用PET-CT?
近年来,随着人们生活条件的改善与对健康体检的重视增加,正电子发射计算机断层成像(PET-CT)的应用范围越来越广。由于肿瘤葡萄糖 代谢旺盛,18F-FDG(18F-氟代脱氧葡萄糖)与葡萄糖结构相似,经葡萄糖转运体转入肿瘤细胞,在己糖激酶的作用下生成18F-FDG-6-磷酸,因其不能被代谢,因此作为一种极性代谢物滞留于肿瘤细胞内,在PET-CT上表现为肿瘤区域异常浓聚信号。
代谢旺盛,18F-FDG(18F-氟代脱氧葡萄糖)与葡萄糖结构相似,经葡萄糖转运体转入肿瘤细胞,在己糖激酶的作用下生成18F-FDG-6-磷酸,因其不能被代谢,因此作为一种极性代谢物滞留于肿瘤细胞内,在PET-CT上表现为肿瘤区域异常浓聚信号。
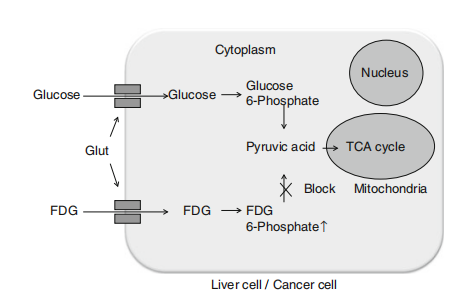
图1
(图1)肿瘤细胞相对于正常细胞:葡萄糖转运体高,己糖激酶高,葡萄糖-6-磷酸酶低。FDG是一种葡萄糖类似物,通过细胞膜上的葡萄糖转运体(Glut)促进转运,被代谢活跃的细胞吸收。在细胞质中,FDG经过磷酸化形成FDG-6-磷酸盐,与葡萄糖不同,它不能进行进一步的代谢,并被困在细胞内。
然而,我们注意到,根据《原发性肝癌 诊疗指南(2024版)》,即使常用的影像学三大检查(MRI/CT/B超)在肝癌的诊断领域都能拥有一席之地,PET-CT也并没能上场。在美国国立综合癌症网络(NCCN)指南中也明确指出,18F-FDG PET-CT目前不推荐作为HCC临床诊断的常规手段。
诊疗指南(2024版)》,即使常用的影像学三大检查(MRI/CT/B超)在肝癌的诊断领域都能拥有一席之地,PET-CT也并没能上场。在美国国立综合癌症网络(NCCN)指南中也明确指出,18F-FDG PET-CT目前不推荐作为HCC临床诊断的常规手段。
那么肝癌患者是否适合行PET-CT检查 呢?虽然大多数实体肿瘤都表现出较高的FDG摄取率,但许多其他肿瘤却没有,包括肾细胞癌
呢?虽然大多数实体肿瘤都表现出较高的FDG摄取率,但许多其他肿瘤却没有,包括肾细胞癌 、低级别肺腺癌和粘液性肿瘤。我们从下面这例体检筛查出肝癌的病例就可以看出,肝癌在PET-CT中并不一定显示为高代谢病灶。
、低级别肺腺癌和粘液性肿瘤。我们从下面这例体检筛查出肝癌的病例就可以看出,肝癌在PET-CT中并不一定显示为高代谢病灶。
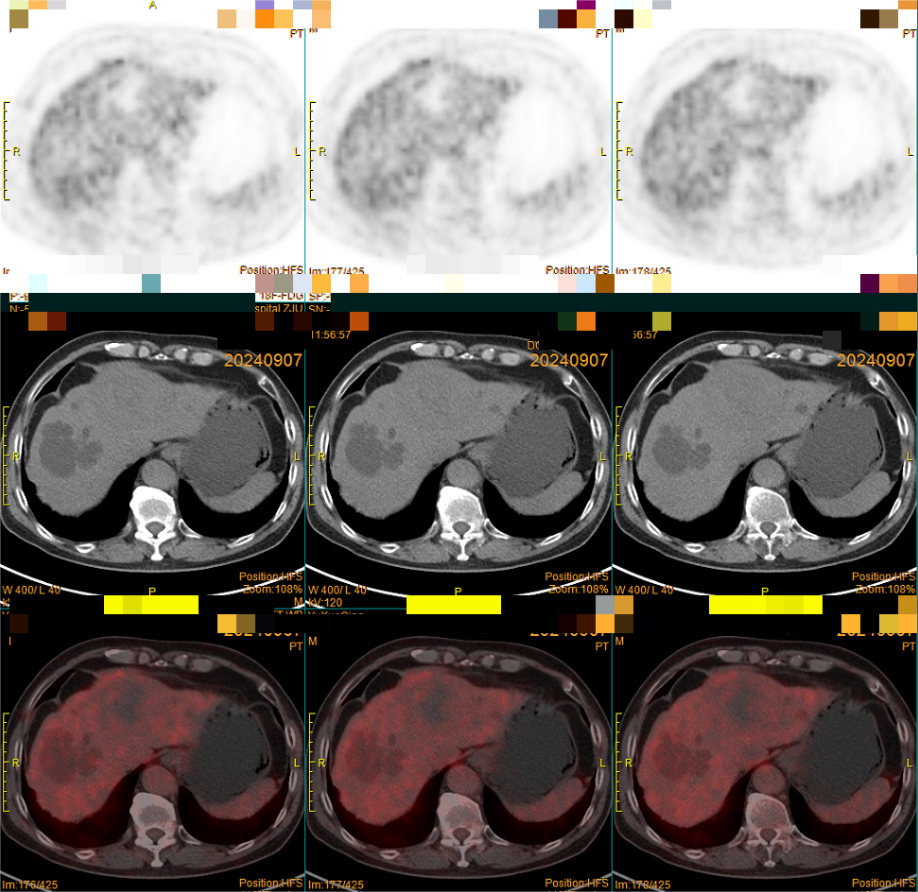
(图3)PET-CT提示:左肝低密度灶,18F-FDG摄取不明显(中央坏死区摄取低于正常肝组织)。
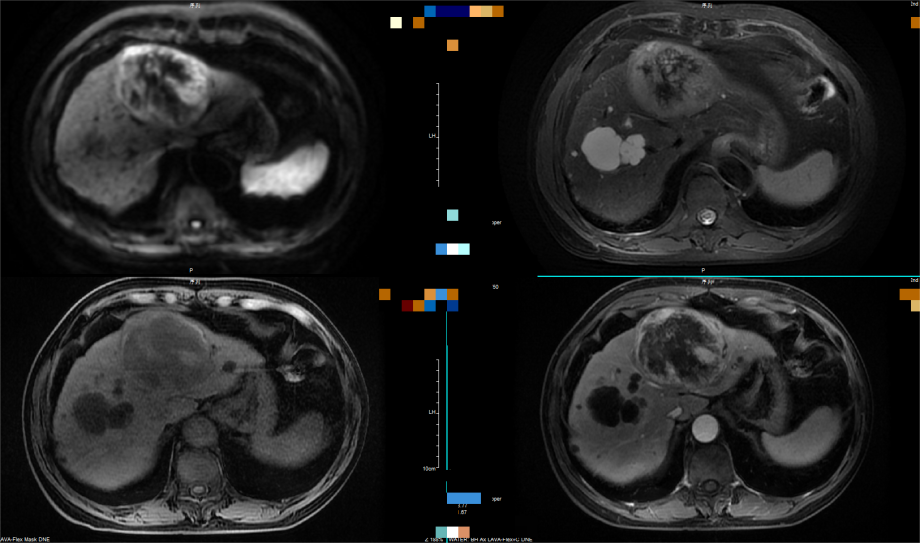
(图4)肝脏增强MRI提示:左肝巨块型病灶,弥散受限,T2WI混杂高信号,增强“快进快出”,诊断为肝癌。
PET-CT为什么不适合常规肝癌筛查、诊断?

 病灶中显像剂浓聚程度较HCC更高。
病灶中显像剂浓聚程度较HCC更高。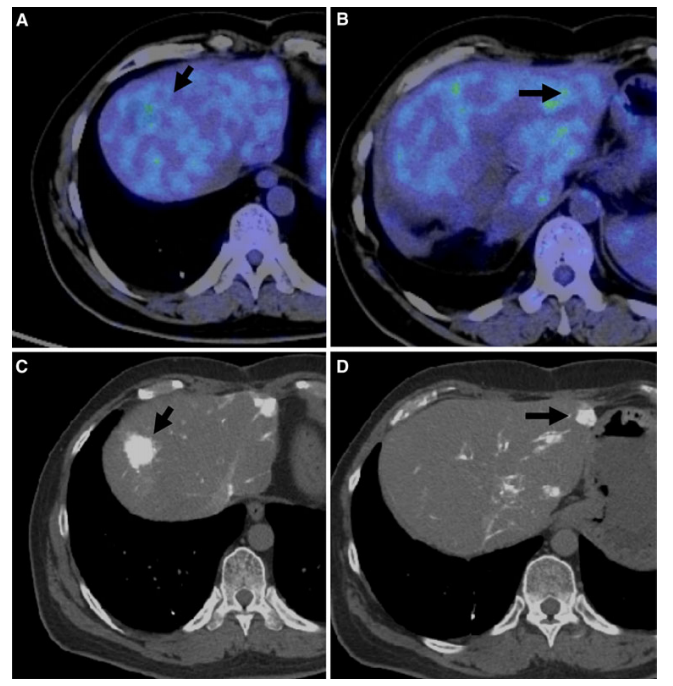
肝癌一定不能行PET-CT检查么?

我们先看看指南怎么说。《原发性肝癌诊疗指南(2024版)》提出,PET-CT的优势在于:
①对肿瘤进行分期,通过1次检查能够全面评价有无淋巴结转移及远处器官的转移(证据等级 1,推荐 A);
②再分期,因PET/CT功能影像不受解剖结构的影响,可以准确显示解剖结构发生变化后或者解剖结构复杂部位的复发转移灶(证据等级 2,推荐 B);
③对于抑制肿瘤活性的靶向药物的疗效评价更加敏感、准确(证据等级 2,推荐 A);
④指导放射治疗 生物靶区的勾画、确定穿刺活检部位;
生物靶区的勾画、确定穿刺活检部位;
⑤评价肿瘤的恶性程度和预后(证据等级 2,推荐 B)。
 过程中接受桥接治疗后AFP升高的HCC患者,其检测病灶复发转移的敏感度、特异性和准确性均较高,分别为92.8%、94.1%和93%。
过程中接受桥接治疗后AFP升高的HCC患者,其检测病灶复发转移的敏感度、特异性和准确性均较高,分别为92.8%、94.1%和93%。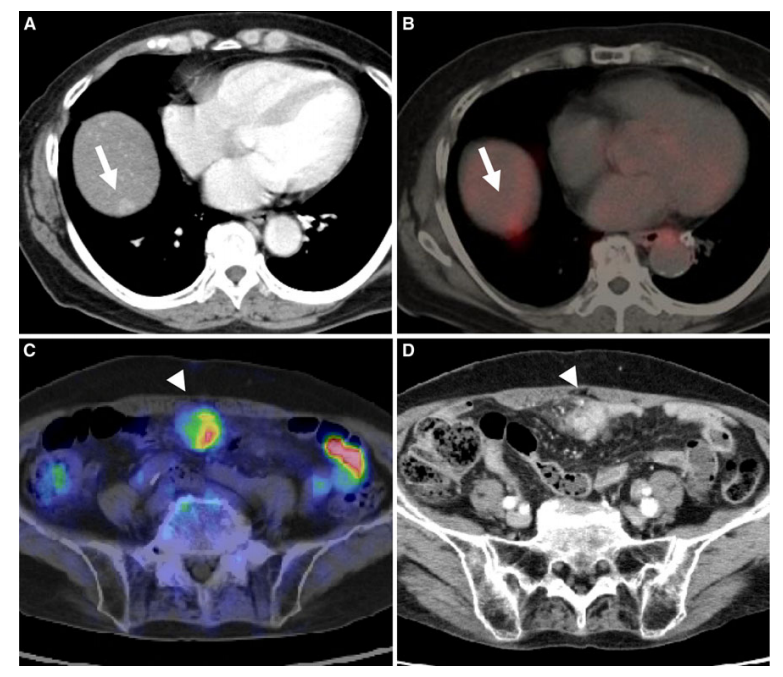
(图6)1例肝脏增强CT发现右肝高强化结节(A),腹膜高强化结节(D)。PET-CT评估发现,两枚结节FDG浓聚明显。该患者合并丙肝,AFP 897ng/ml,最终诊断为HCC合并腹膜转移。
肝癌应该选择什么样的影像学手段?

(1)借助肝脏超声显像联合血清AFP进行肝癌的早期筛查,建议高危人群至少每隔 6 个月进行 1 次筛查。
(2)动态增强CT、MRI扫描、Gd-EOB-DTPA动态增强MRI检查以及超声造影是肝脏超声显像和/或血清AFP筛查异常者明确诊断的首选影像学检查方法。
(3)肝癌影像学诊断依据主要根据“快进快出”的强化方式。
(4)肝脏动态增强MRI检查是肝癌临床诊断、分期和疗效评价的优选影像手段。
(5)PET-CT扫描有助于对肝癌进行分期及疗效评价。此外,采用碳-11标记的乙酸盐(11C-acetate)或胆碱(11C-choline)等对比剂PET显像可以提高对高分化肝癌诊断的灵敏度,与18F-FDG PET/CT显像具有互补作用。
(6)血清AFP是诊断肝癌和疗效监测常用且重要的指标。对血清AFP阴性人群,可以借助DCP、基于7个microRNA组合的检测试剂盒、AFP-L3进行早期诊断。
(7)具有典型肝癌影像学特征的肝占位性病变,符合肝癌临床诊断标准的患者,通常不需要以诊断为目的的肝病灶穿刺活检。
 ,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
