
西京医院韩英教授和郭长存教授团队:原发性胆汁性胆管炎合并骨质疏松的发病率、危险因素、机制与治疗
Primary Biliary Cholangitis–associated Osteoporosis: Contemporary Review of Pathogenesis and Management
原发性胆汁性胆管炎 合并骨质疏松的发病率、危险因素、机制与治疗
合并骨质疏松的发病率、危险因素、机制与治疗
Journal of Clinical and Translational Hepatology Volume 14 Issue 1, 2026
doi: 10.14218/JCTH.2025.00505
Yang J, Su S, Yuan T, Yang C, Luo J, Liu X, et al. Primary Biliary Cholangitis–associated Osteoporosis: Contemporary Review of Pathogenesis and Management. J Clin Transl Hepatol. 2026;14(1):76-82. doi: 10.14218/JCTH.2025.00505.
原发性胆汁性胆管炎(primary biliary cholangitis,PBC) 是一种由自身免疫介导的,可进展为肝硬化 的慢性肝内胆汁淤积
的慢性肝内胆汁淤积 性疾病,其病理特征为肝内小胆管非化脓性炎症。PBC多见于中老年女性,疾病早期无典型的临床表现,病情进展后可出现胆汁淤积相关症状,包括乏力、瘙痒、黄疸
性疾病,其病理特征为肝内小胆管非化脓性炎症。PBC多见于中老年女性,疾病早期无典型的临床表现,病情进展后可出现胆汁淤积相关症状,包括乏力、瘙痒、黄疸 等。其病因和发病机制尚未完全阐明,可能与遗传因素及其与环境因素相互作用所导致的免疫紊乱有关。
等。其病因和发病机制尚未完全阐明,可能与遗传因素及其与环境因素相互作用所导致的免疫紊乱有关。
骨质疏松症  (osteoporosis, OP)是PBC患者常见并发症。骨质疏松是一种以骨量减少和骨微结构破坏为特征的骨骼疾病,可能导致骨折
(osteoporosis, OP)是PBC患者常见并发症。骨质疏松是一种以骨量减少和骨微结构破坏为特征的骨骼疾病,可能导致骨折 风险增加。长骨和中心骨的骨折常导致患者行动不便、瘫痪
风险增加。长骨和中心骨的骨折常导致患者行动不便、瘫痪 甚至死亡,给家庭、社会带来巨大的经济与精神负担。
甚至死亡,给家庭、社会带来巨大的经济与精神负担。
然而,PBC患者合并骨质疏松这一问题还没有得到足够的重视。在本综述中,我们总结相关研究归纳整理了PBC骨质疏松的患病率和危险因素,系统阐述了PBC发生骨质疏松发可能的机制,总结了近期关于PBC骨质疏松治疗的最新研究进展。
1. PBC患者合并骨质疏松患病率
PBC患者骨质疏松的患病率在20%-45%,根据纳入患者的肝纤维化 程度,年龄和性别有所差别。表1 汇总了2000年以来报道的PBC患者骨质疏松的患病率。在亚洲人群的研究中,北京地坛医院报道了中国人群的PBC合并骨质疏松数据,PBC患者合并骨质疏松的总体患病率为45.5%,女性和男性骨质疏松的患病率分别为 47.0% 和 34.4%。2017年日本纳入128名PBC患者的研究,PBC合并骨质疏松患病率为26%。
程度,年龄和性别有所差别。表1 汇总了2000年以来报道的PBC患者骨质疏松的患病率。在亚洲人群的研究中,北京地坛医院报道了中国人群的PBC合并骨质疏松数据,PBC患者合并骨质疏松的总体患病率为45.5%,女性和男性骨质疏松的患病率分别为 47.0% 和 34.4%。2017年日本纳入128名PBC患者的研究,PBC合并骨质疏松患病率为26%。
之前认为PBC患者中骨质疏松患病率高的原因是PBC患者多为绝经 后女性,但是日本一项研究报道,非肝硬化的绝经后女性PBC患者的骨质疏松症患病率明显高于匹配的健康绝经后女性对照组。这项研究就明确了PBC疾病本身对骨质疏松发生促进作用。
后女性,但是日本一项研究报道,非肝硬化的绝经后女性PBC患者的骨质疏松症患病率明显高于匹配的健康绝经后女性对照组。这项研究就明确了PBC疾病本身对骨质疏松发生促进作用。
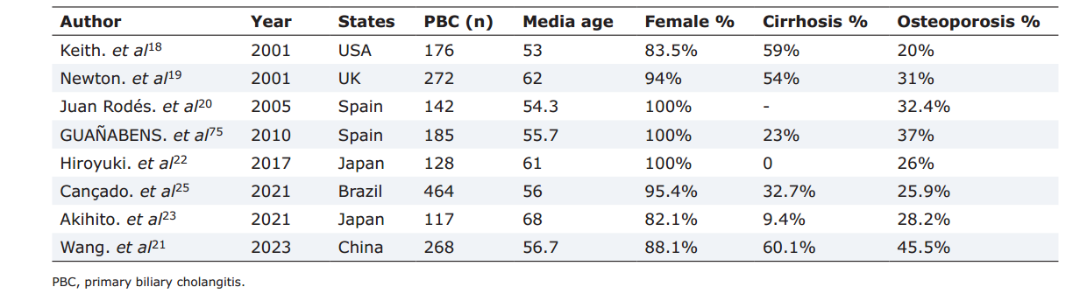
表1 PBC患者骨质疏松患病率
2. PBC患者发生骨质疏松的危险因素
PBC患者并发骨质疏松的危险因素包括:年龄增高,低BMI,脂代谢紊乱及高胆红素、高胆汁酸,重度肝纤维化和肝硬化等,如图1所示。
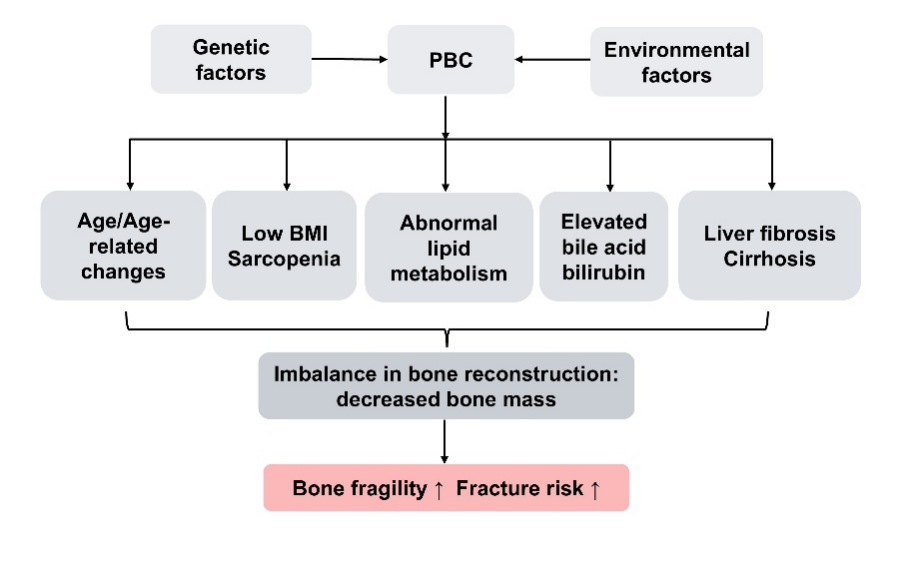
图1 PBC患者合并骨质疏松的危险因素
年龄是PBC患者发生骨质疏松的一个重要危险因素,与老龄相关生理变化相一致,随着年龄升高,成骨代谢活性逐渐减低,年龄越高,PBC患者中骨质疏松发生率越高。低BMI也是PBC患者发生骨质疏松的一个危险因素,营养不良 以及身体运动负荷减少可能会使骨骼受到应力刺激减少。力学刺激和负重有利于维持骨重建,分布于哈弗斯管周围的骨细胞可以感受骨骼的微损伤,从而激活骨重塑的信号通路。
以及身体运动负荷减少可能会使骨骼受到应力刺激减少。力学刺激和负重有利于维持骨重建,分布于哈弗斯管周围的骨细胞可以感受骨骼的微损伤,从而激活骨重塑的信号通路。
血脂浓度升高是PBC患者常见的生化指标异常,可能与PBC患者肝脏损伤,脂代谢紊乱相关,尽管目前研究表明PBC患者升高的血脂不会增加心血管事件的发生率,但是仍然会可能对骨骼系统造成损害。胆红素和胆汁酸浓度异常也与PBC患者骨质疏松发病风险相关。其可能的机制是异常的胆红素和胆汁酸会降低成骨细胞活性,影响成骨相关基因表达,降低成骨速率。肝纤维化水平与PBC患者骨质疏松的发生显著相关,研究报道,肝脏硬度和FIB-4评分与与骨密度成负相关。
3. PBC患者合并骨质疏松可能机制
3.1 免疫紊乱
PBC患者机体内Th17细胞水平显著升高,活化的Th17细胞可以分泌大量具有显著促炎活性的细胞因子IL‑17。而IL‑17能上调RANKL的表达,进而促进破骨细胞分化成熟,加快骨破坏进程。此外,IL‑17还可以诱导巨噬细胞产生各种炎症因子(例如TNF‑α,IL‑1和IL‑6)激活和增强局部炎症反应,从而间接上调RANKL的表达,促进骨破坏。
3.2 胆汁淤积
PBC患者胆汁淤积导致脂质代谢障碍及脂溶性维生素 吸收障碍,致使患者体内VD和VK缺乏。PBC患者体内VD水平的下降会引起钙、磷的缺乏和成骨原料不足。PBC患者VK缺乏会导致骨微结构的破坏和骨密度的降低,而进行VK长期治疗则能够部分逆转骨质流失。
吸收障碍,致使患者体内VD和VK缺乏。PBC患者体内VD水平的下降会引起钙、磷的缺乏和成骨原料不足。PBC患者VK缺乏会导致骨微结构的破坏和骨密度的降低,而进行VK长期治疗则能够部分逆转骨质流失。
实验研究表明,胆汁淤积的滞留物质如胆汁酸和胆红素,可能通过干扰成骨细胞增殖、分化和矿化,导致骨形成率下降,在成骨细胞培养皿中加入高浓度胆汁酸会使成骨细胞分化能力下降,并且下调促成骨细胞分化基因RUNX2的表达。
3.3 肝脏损伤
肝脏是胰岛素 样生长因子1 (IGF1) 的首要合成来源,PBC患者肝功能受损则会导致IGF1的减少,使其增加成骨细胞中碱性磷酸酶活性和Ⅰ型胶原蛋白合成、诱导成骨细胞分化、促进骨形成的能力被削弱。此外,肝脏损伤后分泌的特异性蛋白如LCAT, FGF21 也会损害骨代谢,造成骨质疏松的发生。
样生长因子1 (IGF1) 的首要合成来源,PBC患者肝功能受损则会导致IGF1的减少,使其增加成骨细胞中碱性磷酸酶活性和Ⅰ型胶原蛋白合成、诱导成骨细胞分化、促进骨形成的能力被削弱。此外,肝脏损伤后分泌的特异性蛋白如LCAT, FGF21 也会损害骨代谢,造成骨质疏松的发生。
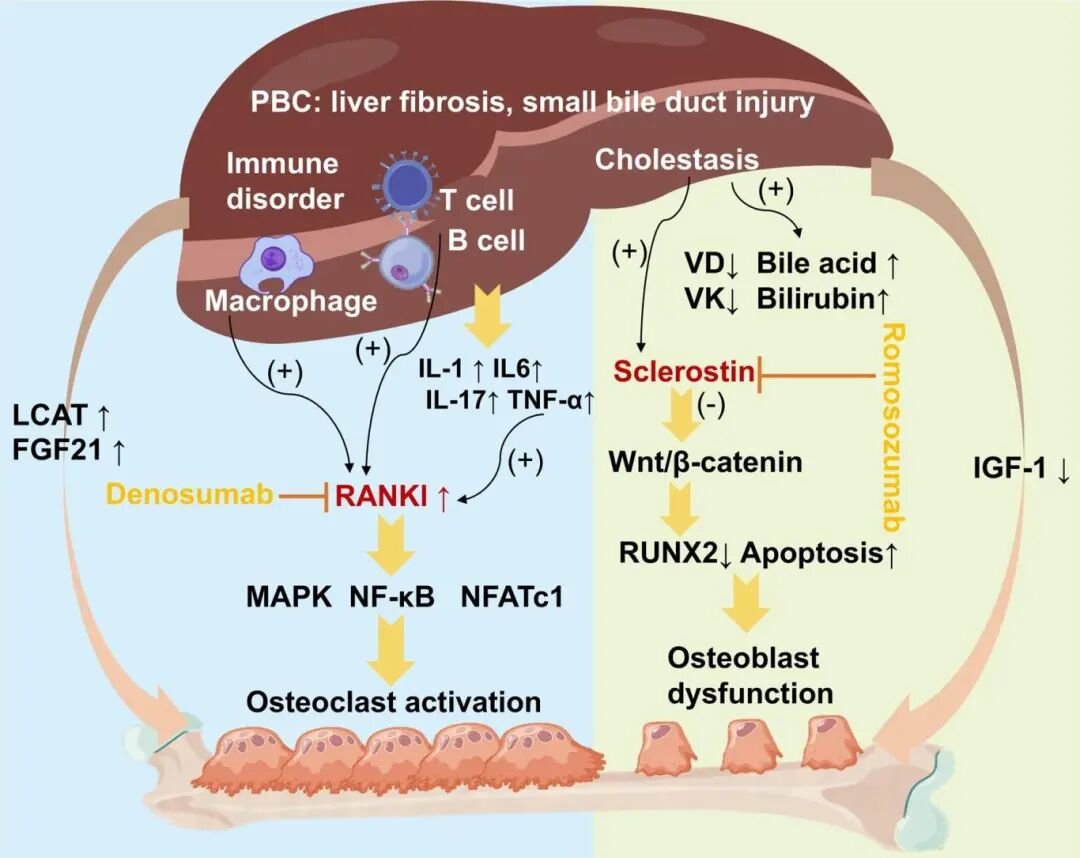
图2 PBC患者合并骨质疏松的主要机制
4. PBC患者合并骨质疏松的诊断与治疗
双能X线吸收测定法是诊断骨质疏松症的常用方法,应对所有PBC患者进行检测筛查。除了骨密度检测还有一些评分问卷系统可供门诊患者快速筛查骨质疏松风险,主要包括IOF骨质疏松症风险一分钟测试题,骨折风险评分(FRAX),OSTA指数。
治疗方面,补充维生素D 和钙剂是抗骨质疏松的基础,应贯穿于整个骨质疏松治疗过程。最近研究认为单纯维生素D和钙剂补充治疗可以防止以及减缓这些患者的自然骨质流失,并不能显著改善PBC女性的骨质疏松或骨质减少,应联合抗骨质疏松药物,增加患者骨密度,降低患者骨折风险。
和钙剂是抗骨质疏松的基础,应贯穿于整个骨质疏松治疗过程。最近研究认为单纯维生素D和钙剂补充治疗可以防止以及减缓这些患者的自然骨质流失,并不能显著改善PBC女性的骨质疏松或骨质减少,应联合抗骨质疏松药物,增加患者骨密度,降低患者骨折风险。
双膦酸盐是公认的绝经后骨质疏松症的一线治疗药物,是一种抗骨吸收药物,可增加骨量并降低骨折发生率,但有可能会增加食管胃底静脉曲张 出血风险,在PBC患者中应谨慎使用。
出血风险,在PBC患者中应谨慎使用。
地舒单抗 是人源化的RANKL单抗,其作用机制是抑制RANKL,从而减少破骨细胞的形成和活性,增强骨密度并减少骨折风险。近期研究报道,地舒单抗能安全有效的治疗PBC患者骨质疏松,显著降低骨折事件发生率,并且较传统的双膦酸盐类药物患者的依从性和患者的耐受性更好。
是人源化的RANKL单抗,其作用机制是抑制RANKL,从而减少破骨细胞的形成和活性,增强骨密度并减少骨折风险。近期研究报道,地舒单抗能安全有效的治疗PBC患者骨质疏松,显著降低骨折事件发生率,并且较传统的双膦酸盐类药物患者的依从性和患者的耐受性更好。
此外,特立帕肽 和罗莫佐单抗在原发性骨质疏松治疗方面展示出来良好的安全性和有效性,此类药物能否用于PBC患者骨质疏松的治疗还需要进一步的临床研究验证。
和罗莫佐单抗在原发性骨质疏松治疗方面展示出来良好的安全性和有效性,此类药物能否用于PBC患者骨质疏松的治疗还需要进一步的临床研究验证。
投稿:2025年9月29日;修回:2025年12月12日;接受:2025年12月23日;上线:2026年1月14日

• 专业技术少将,空军军医大学附属西京医院主任医师、教授、博士生导师,教育部长江学者特聘教授;
• 担任中华医学会内科学分会前任主委、中华医学会肝病学分会副主委、中国医师协会内科医师分会副会长、《中华内科杂志》副主编;
• 以第一完成人获军队医疗成果奖一等奖1项、陕西省科技进步奖一等奖2项,获陕西省三秦学者科技创新团队、吴杨 奖等科技奖励;
奖等科技奖励;
• 先后承担863计划、国家重大新药创制专项、国家重点研发计划、国科金重点国际合作等20余项科研课题;
• 发表学术论文200余篇,SCI论文100余篇。

郭长存
• 空军军医大学附属西京医院消化内科副主任,副主任医师,副教授;
• 中华医学会内科学分会委员,中华医学会内镜学会NOTES学组委员,中国医师协会超声内镜培训专委会委员,陕西省医师协会肝病学专委会副主任委员,陕西省医师协会消化医师分会委员。
• 空军军医大学附属西京医院博士研究生,专业为内科学(消化系病),研究方向为PBC患者合并骨质疏松的危险因素与分子机制。以第一作者发表SCI 3篇,中文核心2篇。
来源:华誉学术
医脉通是专业的在线医生平台,“感知世界医学脉搏 ,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
本平台旨在为医疗卫生专业人士传递更多医学信息。本平台发布的内容,不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。如该等信息被用于了解医学信息以外的目的,本平台不承担相关责任。本平台对发布的内容,并不代表同意其描述和观点。若涉及版权问题,烦请权利人与我们联系,我们将尽快处理。

