
14 岁男性突发胸痛伴苦味液咳出,病因何在?|病例分享
患者,男,14岁,既往体健,因突发左侧胸痛 及严重呼吸困难
及严重呼吸困难 就诊于急诊科。症状在休息时突然发作,约在到达医院前1小时开始。在一次剧烈咳嗽
就诊于急诊科。症状在休息时突然发作,约在到达医院前1小时开始。在一次剧烈咳嗽 中,他咳出少量清澈、水样且明显带有苦味的液体。患者既往无呼吸系统症状、哮喘
中,他咳出少量清澈、水样且明显带有苦味的液体。患者既往无呼吸系统症状、哮喘 、吸烟史、近期外伤或慢性疾病史。患者居住在农村,无特殊旅居史及饮食习惯。
、吸烟史、近期外伤或慢性疾病史。患者居住在农村,无特殊旅居史及饮食习惯。
患者入院时意识模糊、口唇发绀 且并有明显的呼吸窘迫。生命体征危急,表现为低血压(80/55mmHg)、心动过速
且并有明显的呼吸窘迫。生命体征危急,表现为低血压(80/55mmHg)、心动过速 (128次/分)、呼吸急促(30次/分)及低氧血症(室内空气下血氧饱和度77%)。体格检查显示,左侧呼吸音消失,叩诊呈过清音,未见杵状指、肝大或脾大
(128次/分)、呼吸急促(30次/分)及低氧血症(室内空气下血氧饱和度77%)。体格检查显示,左侧呼吸音消失,叩诊呈过清音,未见杵状指、肝大或脾大 。气管向右侧偏移(可触及)。无胸壁外伤外部体征,心电图
。气管向右侧偏移(可触及)。无胸壁外伤外部体征,心电图 显示窦性心动过速。患者身高体重均在同龄正常范围内,体温36.8℃。
显示窦性心动过速。患者身高体重均在同龄正常范围内,体温36.8℃。
实验室检查
显示炎症相关指标升高,C反应蛋白15.4 mg/L(参考范围0-5 mg/L),白细胞计数11.4×10³个细胞/μL(参考范围4.3-10.3×10³/μL),乳酸脱氢酶283 U/L,血糖112 mg/dL(参考范围60-100 mg/dL)。虽然白细胞计数升高,但未检测到嗜酸性粒细胞增多。其他生化参数均在正常范围内。未进行血清学检查或肝脏超声检查 。
。
影像学检查
胸部X线片显示左侧张力 性气胸
性气胸 伴纵隔移位,左下肺区可见波浪状高密度影(图1)。
伴纵隔移位,左下肺区可见波浪状高密度影(图1)。
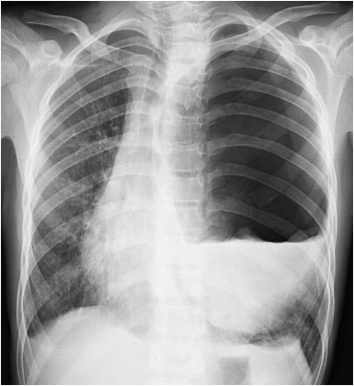
图1 胸部X光片显示左侧张力性气胸,同时纵隔向右移位。
左侧可见“水浮莲征”提示可能存在破裂的包虫囊肿。
增强胸部CT扫描证实左侧大量气胸、纵隔向右移位,并可见"漩涡征"(图2)。诊断为包虫囊壁破裂导致张力性气胸。
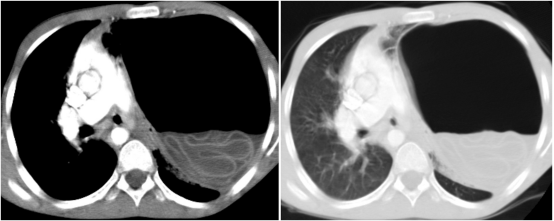
图2 CT图像显示左侧张力性气胸、纵隔向右侧移位以及“漩涡征”的存在。
治疗经过
在左腋中线第七肋间插入24F胸腔引流管 。减压后患者生命体征迅速平稳。胸腔引流术后,患者被收入胸外科病房。次日,左侧开胸探查见左肺上叶巨大包虫囊肿破裂,行囊肿切开加囊壁内翻缝合术。术后恢复顺利,无明显并发症,患者于术后第11天出院。术后予阿苯达唑
。减压后患者生命体征迅速平稳。胸腔引流术后,患者被收入胸外科病房。次日,左侧开胸探查见左肺上叶巨大包虫囊肿破裂,行囊肿切开加囊壁内翻缝合术。术后恢复顺利,无明显并发症,患者于术后第11天出院。术后予阿苯达唑 15 mg/kg/d,分 2 次口服,疗程为 2 个 15 天周期,周期间予 10 天停药期。患者出院后随访约9个月,未观察到复发或其他器官受累。
15 mg/kg/d,分 2 次口服,疗程为 2 个 15 天周期,周期间予 10 天停药期。患者出院后随访约9个月,未观察到复发或其他器官受累。
诊断思路
本例以患者突发左侧胸痛、重度呼吸困难,伴咳出苦味清亮水样液的核心症状为切入点,结合农村居住的流行病学背景,初步指向特殊病因所致的胸部病变;体格检查见左侧呼吸音消失、叩诊过清音、气管右移,伴低血压、低氧血症等,心电图仅示窦性心动过速,排除心脏源性病因,无胸壁外伤体征可排除外伤性气胸;实验室检查见炎症指标轻度升高但无嗜酸性粒细胞增多,无特异性感染指标,排除肺脓肿 等感染性病变致气胸的可能;胸部 X 线片示左侧张力性气胸伴纵隔右移,同时见特征性“水浮莲征”,提示肺包虫囊肿破裂可能,胸部增强 CT 进一步证实左侧大量气胸、纵隔移位,并见囊肿腔内的“漩涡征”,为包虫囊肿破裂的典型影像学依据;结合患者特征性的包虫液咳出表现、流行病学史及影像学特异性征象,最终排除机械通气
等感染性病变致气胸的可能;胸部 X 线片示左侧张力性气胸伴纵隔右移,同时见特征性“水浮莲征”,提示肺包虫囊肿破裂可能,胸部增强 CT 进一步证实左侧大量气胸、纵隔移位,并见囊肿腔内的“漩涡征”,为包虫囊肿破裂的典型影像学依据;结合患者特征性的包虫液咳出表现、流行病学史及影像学特异性征象,最终排除机械通气 气压伤、肺大疱破裂等张力性气胸常见病因,确诊为肺包虫囊肿破裂继发左侧张力性气胸。
气压伤、肺大疱破裂等张力性气胸常见病因,确诊为肺包虫囊肿破裂继发左侧张力性气胸。
张力性气胸
张力性气胸是一种危及生命的病症,需要立即采取干预措施。其发病机制是由于单向阀机制导致的胸腔内压力升高,从而造成气道持续堵塞、纵隔移位以及整个肺部塌陷。不断升高的压力会阻碍血液回流至心脏,导致心输出量减少和阻塞性休克 。若未治疗,可导致对侧肺压缩及猝死
。若未治疗,可导致对侧肺压缩及猝死 。
。
张力性气胸最常见的病因是与机械通气相关的气压损伤、肺大疱破裂、钝性创伤、中心静脉导管插入、慢性阻塞性肺疾病 、高压氧治疗、胸腔引流不充分或复苏操作,肺包虫囊破裂导致张力性气胸的情况较为罕见。临床表现通常包括低氧血症、低血压、意识状态
、高压氧治疗、胸腔引流不充分或复苏操作,肺包虫囊破裂导致张力性气胸的情况较为罕见。临床表现通常包括低氧血症、低血压、意识状态 改变、呼吸急促、心动过速、同侧胸痛、呼吸音减弱、皮下气肿及气管偏移。低氧血症通常在病程早期出现。胸部X光片常显示纵隔移位,为张力性气胸标志。初始管理通常通过胸腔引流术有效解决张力性气胸。
改变、呼吸急促、心动过速、同侧胸痛、呼吸音减弱、皮下气肿及气管偏移。低氧血症通常在病程早期出现。胸部X光片常显示纵隔移位,为张力性气胸标志。初始管理通常通过胸腔引流术有效解决张力性气胸。
包虫病
包虫病是一种全球性流行的寄生虫感染,由细粒棘球绦虫幼虫阶段(棘球蚴)引起。肝脏最常受累,其次为肺部,约75%的肺部病例为孤立性囊肿。临床表现取决于囊肿大小、位置及并发症。完整囊肿常无症状,可能偶然在胸部X光片上发现。完整肺包虫囊肿在胸部X光片上通常表现为边界清晰、圆形或椭圆形、均匀的阴影,大小不一。
囊肿破裂时,常见症状可能包括咳嗽、胸痛、呼吸困难或咯血 。诊断最提示性发现为咳出囊肿液(包虫液咳出)。囊肿破裂可导致多种并发症,包括皮疹
。诊断最提示性发现为咳出囊肿液(包虫液咳出)。囊肿破裂可导致多种并发症,包括皮疹 、发热
、发热 、支气管痉挛
、支气管痉挛 、肺充血、胸腔积液
、肺充血、胸腔积液 、气胸、脓胸、胸膜播散或增厚及实质损伤。破裂后,根据囊肿与支气管树或胸膜腔的沟通程度及性质,可能出现多种放射学征象。排空部分囊肿液后,内部生发膜塌陷并自由漂浮于残留液体内,形成“水浮莲征”,为肺包虫病高度提示性特征。咳出囊肿内容物后,CT成像上可见囊肿腔内扭曲或卷曲的寄生虫膜,即“漩涡征”。
、气胸、脓胸、胸膜播散或增厚及实质损伤。破裂后,根据囊肿与支气管树或胸膜腔的沟通程度及性质,可能出现多种放射学征象。排空部分囊肿液后,内部生发膜塌陷并自由漂浮于残留液体内,形成“水浮莲征”,为肺包虫病高度提示性特征。咳出囊肿内容物后,CT成像上可见囊肿腔内扭曲或卷曲的寄生虫膜,即“漩涡征”。
治疗肺包虫囊肿的金标准是手术,手术基本原则是保留肺实质,最常用的手术技术是囊肿切开加囊壁内翻缝合术。肺包虫囊肿手术死亡率<2%,术后并发症发生率可达 40%,持续性漏气为最常见并发症。儿童肺包虫囊肿常与成人不同,儿童完整包虫囊肿更易偶然发现、自发破裂率更高。
补充说明
本例影像学证实张力性气胸,叩诊过清音为囊肿破裂合并气胸的特殊表现。
包虫病多伴嗜酸性粒细胞升高,本例中实验室检查无嗜酸性粒细胞增多。
囊壁内翻缝合术的核心作用是闭合囊肿切除后的残腔,减少术后漏气、胸腔积液、脓胸等并发症,该术式的必要性虽有争议,但Meta分析证实其可降低术后漏气和脓胸风险。
对于完整的包虫囊肿,术前不建议使用阿苯达唑这类驱虫药,因可能诱发囊肿破裂并出现相关症状。
参考文献:
Aydin, Y., Ulas, A. B., & Ozgokce, M. (2026). A 14-Year-Old Boy With Severe Dyspnea After Coughing Up a Bitter-Tasting Fluid. CHEST, 169(3), e99–e102. https://doi.org/10.1016/j.chest.2025.10.005
