白蛋白既是一项常规的生化指标,也是一种重要的治疗工具。但近年来,我们在临床上越来越多地遇到这样一种误区:“只要白蛋白低,就赶紧补充输注!”这种“机械式补白蛋白”策略,看似积极,实则可能事与愿违。
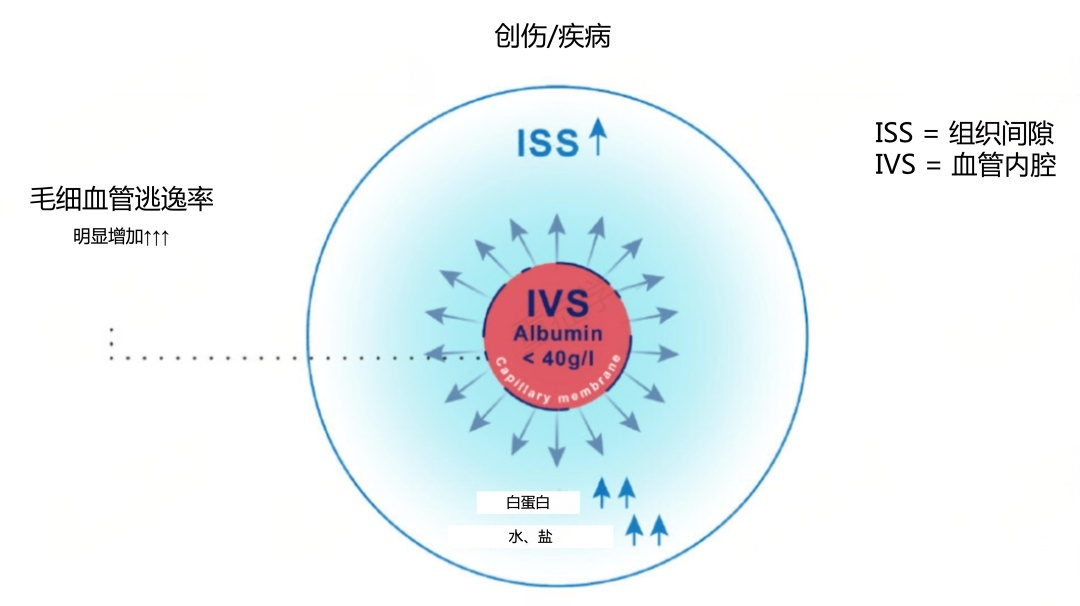
图中形象展现了创伤、感染、炎症等应激状态下的毛细血管渗漏机制:在应激反应驱动下,毛细血管内皮屏障功能受损,孔径扩大,导致白蛋白从血管内(IVS)迅速向组织间隙(ISS)外渗。
有研究显示,健康人白蛋白跨毛细血管逃逸率(transcapillary escape rate)约为 5%/h,而在感染或严重炎症状态下可升高至 13–15%/h。同时伴随水和钠的转移,导致血管内容量下降、间质水肿加重。这一动态过程,意味着即使我们反复补充白蛋白,其“去路”仍未堵住,临床收益自然也会受限。重症疾病早期的低白蛋白血症和慢性疾病营养不良的低蛋白血症原因、机制并不完全相同!下面让我们讨论一下重症疾病早期的低白蛋白血症时输注白蛋白的利与弊!此时白蛋白浓度降低的根本原因是:炎症导致的毛细血管通透性增加,渗漏到组织间隙,而不是体内白蛋白“绝对缺乏”。当然,如果肝脏受损,合成能力也会下降,加之重症患者蛋白热卡的需求增加,蛋白消耗也会增多。但根本的还是白蛋白的转移。此时大量输入白蛋白,只会让它们迅速外渗进入组织间隙,加剧水肿和器官功能障碍(如肺水肿、肠壁水肿)。严重低蛋白血症可以适当补充输注白蛋白,但得到的仅仅是白蛋白水平的检测数值增加,没有解决转移等原因。白蛋白是一种高成本血液制品,滥用不仅造成患者经济负担,也消耗宝贵的医疗资源。高渗白蛋白输入后,血浆渗透压升高但毛细血管屏障未恢复,回吸水分可能导致肺水肿、肠壁水肿等器官功能障碍。若容量管理不当,可能导致心衰、肺水肿、高血压反跳、肾功能恶化等问题。特别是肾功能不全或心衰患者,补白蛋白需极其谨慎。
4、无法促进内源性合成
输进去的白蛋白不参与肝脏合成机制,也不能逆转营养缺乏、慢性病耗损所造成的“合成性低蛋白”。输入的白蛋白不是合成原料,它本身不会被肝脏摄取并拆解成氨基酸,然后重新用来合成新的白蛋白(这过程效率极低且不经济)。肝脏合成白蛋白的原料主要来自饮食或体内蛋白质分解产生的游离氨基酸池。输入的白蛋白不能直接刺激或增强肝脏的合成功能。蛋白补充≠输注白蛋白!
维持血浆胶体渗透压,提高血管内有效循环容量;结合和运输多种分子,包括药物、脂肪酸、胆红素等;抗氧化和抗炎特性,清除自由基,缓解炎症;参与酸碱平衡调节。原则是适度,具体如何适度(如白蛋白水平低于多少就要补充?补充多少合适?每次多少?疗程多长?)循证医学证据目前依然不足以提供确定的数值。 | |
|---|
| |
| 每抽5L腹水建议补20–40g白蛋白,防止循环衰竭 |
| |
| |
但此类补充应基于患者体液状态、外渗程度、营养状况综合判断,而不能只看一个“白蛋白<30g/L”的实验室数字就决定输入白蛋白。1、白蛋白下降,是炎症反应、营养不良、肝合成受限等多因素共同作用的结果,单靠外源补充无法彻底逆转,甚至可能“越补越低”:炎症持续,白蛋白仍会外渗;合成减少,输入后也难以维持;营养底物不足,肝脏合成也无能为力。- 抑制炎症风暴(如应用糖皮质激素、IL-6拮抗剂等);- 早期镇痛、镇静,器官功能保护,降低交感兴奋,改善毛细血管通透性。✅ 适度营养支持,促进内源性合成(没有“原料”,肝脏永远无法制造新的白蛋白)- 增加必需氨基酸底物(特别是缬氨酸、亮氨酸等);- 避免长期禁食和单一能量补给,重视肠内营养为主的策略;一定要评估胃肠功能,如急性胃肠功能损伤评分等,注意胃肠道能否能吸收利用,否则只会加重机体负担,得不偿失。同时要注意肝脏,肝功能不全,即使底物再充足也无法有效合成。原则是如此,但循证医学证据依然不足以提供具体的时机、数值等。 | |
|---|
| <20g/L必须输;20-30g/L酌情输;>30g/L一般不需输(个人观点,仅供参考) |
| |
| |
| |
| |
“量”不是标准数字,而是动态过程,既要覆盖丢失,又不能导致过度。纠正低蛋白血症,不仅仅是输注白蛋白,而是需要“控炎+供料+促合+防漏”的综合干预。
要想真正改善低蛋白血症,靠的不是“堆补充量”,而是“堵住漏、保住合、供上料”:1、堵住“漏”:控制感染,降低炎症反应、改善毛细血管通透性;3、供上“料”:提供合成所需氨基酸、热量与微量元素。唯有综合措施并行,白蛋白浓度才能真正回升,组织水肿才能真正缓解,循环灌注才能真正改善。1、白蛋白,曾一度被誉为“液体中的黄金”,在临床中备受青睐。然而,随着循证医学的发展和对疾病机制认识的深入,人们逐渐认识到白蛋白既不是营养品(2000年世界卫生组织就已经将白蛋白剔除营养药物目录),也不是“万能液体”。它的主要功能包括维持血浆胶体渗透压、运输内源性和外源性物质、调节体液分布等。2、如今,白蛋白的使用应回归理性,更加强调“合时、合度、合规”原则——即在合适的时机、以合适的剂量和方式,依据明确的适应症使用。临床实践不应把输注白蛋白作为纠正低蛋白血症的唯一手段,而应结合病因控制、炎症调节、营养支持等综合治疗策略进行评估。《国际输血医学协作指南专家组》针对静脉注射白蛋白的临床推荐中:重症成人患者(非热损伤/ARDS):不建议将静脉白蛋白作为一线容量替代或提升血清白蛋白的手段(条件推荐,中等证据)。


