
HER2低表达转移性乳腺癌循环肿瘤DNA基因组特征
前言
人类表皮生长因子受体2(HER2)低表达乳腺癌 约占HER2阴性乳腺癌的40%-60%,既往被排除在HER2靶向治疗之外。新兴临床证据表明,此类患者可能从靶向HER2的新型抗体药物偶联物(ADC)中获益,但HER2低表达转移性乳腺癌(MBC)的临床病理、基因组特征及治疗疗效仍需深入探索。本研究通过多队列分析,结合循环肿瘤DNA(ctDNA)检测,系统探究HER2低表达MBC的分子特征与治疗相关规律,为精准治疗提供参考。
约占HER2阴性乳腺癌的40%-60%,既往被排除在HER2靶向治疗之外。新兴临床证据表明,此类患者可能从靶向HER2的新型抗体药物偶联物(ADC)中获益,但HER2低表达转移性乳腺癌(MBC)的临床病理、基因组特征及治疗疗效仍需深入探索。本研究通过多队列分析,结合循环肿瘤DNA(ctDNA)检测,系统探究HER2低表达MBC的分子特征与治疗相关规律,为精准治疗提供参考。
研究背景
HER2阳性乳腺癌约占所有乳腺癌病例的20%-30%,且预后较差。HER2蛋白表达水平升高是识别可能从曲妥珠单抗 或其他特异性靶向HER2治疗中获益患者的关键指标。目前,HER2阳性乳腺癌的分类基于免疫组织化学染色(IHC)3+和/或原位杂交(ISH)扩增结果。但HER2低表达(IHC 1+或2+/ISH-)与HER2 0表达(IHC 0)乳腺癌相比,其预后意义仍不明确。此外,既往多数关于HER2低表达乳腺癌分子特征的研究主要依赖原发组织分析,而乳腺癌(尤其是转移性病例)取样存在局限性,探究HER2低表达乳腺癌的循环肿瘤DNA(ctDNA)特征十分必要。本研究旨在通过1071例MBC患者的ctDNA分析及多项临床研究数据,探究HER2低表达MBC的基因突变特征、不同治疗方式的疗效及预后因素。
或其他特异性靶向HER2治疗中获益患者的关键指标。目前,HER2阳性乳腺癌的分类基于免疫组织化学染色(IHC)3+和/或原位杂交(ISH)扩增结果。但HER2低表达(IHC 1+或2+/ISH-)与HER2 0表达(IHC 0)乳腺癌相比,其预后意义仍不明确。此外,既往多数关于HER2低表达乳腺癌分子特征的研究主要依赖原发组织分析,而乳腺癌(尤其是转移性病例)取样存在局限性,探究HER2低表达乳腺癌的循环肿瘤DNA(ctDNA)特征十分必要。本研究旨在通过1071例MBC患者的ctDNA分析及多项临床研究数据,探究HER2低表达MBC的基因突变特征、不同治疗方式的疗效及预后因素。
研究方法
(一)研究队列
纳入1071例具有明确激素受体(HR)和HER2状态的患者进入分析,根据IHC和ISH结果分为HER2 0表达组(267例,24.9%)、HER2低表达组(488例,45.6%,其中IHC 1+占55%,IHC 2+/ISH-占45%)和HER2阳性组(316例,29.5%)。
来自前瞻性II期单臂临床试验(NCT03412383),纳入10例ERBB2突变的HER2阴性MBC患者,其中6例为HER2低表达,4例为HER2 0表达,接受吡咯替尼 治疗。
治疗。
基于前瞻性随机III期临床试验(CAMELLIA,NCT01917279),纳入96例HER2阴性MBC患者(HER2低表达63例,HER2 0表达33例),接受多西他赛 联合卡培他滨
联合卡培他滨 (TX方案)治疗,其中64例后续接受标准辅助内分泌治疗(AET)。
(TX方案)治疗,其中64例后续接受标准辅助内分泌治疗(AET)。
纳入2017年6月至2022年6月在中国医学科学院肿瘤医院接受CDK4/6抑制剂(哌柏西利 )治疗的23例患者,排除既往接受过三线以上晚期治疗或HER2状态不明确者。
)治疗的23例患者,排除既往接受过三线以上晚期治疗或HER2状态不明确者。
(二)样本检测与分析
采集患者外周血样本,使用QIAamp循环核酸试剂盒提取血浆ctDNA,采用Gene+seq2000测序系统对1021个常见突变基因进行测序。
采用realDcaller和GATK Mutect2软件分析ctDNA的体细胞单核苷酸变异(SNVs)和小插入缺失(InDels),严格筛选候选体细胞突变并过滤克隆造血(CH)突变。
计算血液肿瘤突变负荷(bTMB)和分子肿瘤负荷指数(mTBI),利用非负矩阵分解(NMF)算法对HER2低表达MBC患者进行分子聚类。
采用Kaplan-Meier曲线、log-rank检验、COX回归分析、Fisher精确检验等进行数据统计,P<0.05为差异有统计学意义。
研究结果
(一)队列临床特征
队列1中,HER2低表达组和总队列的中位确诊年龄均为46岁(范围24-82岁),各HER2状态组年龄分布无显著差异。HER2低表达组HR阳性患者比例(73.6%)显著高于HER2 0表达组(51.7%)和HER2阳性组(51.6%)(P<0.01),三阴性乳腺癌(TNBC)亚型比例(26.4%)显著低于HER2 0表达组(48.3%)(P<0.01),其他基线特征无显著差异。
(二)HER2低表达MBC的ctDNA突变特征
HER2低表达MBC中最常见的突变类型为错义突变(77.4%),高频突变基因为TP53(47.8%)、PIK3CA(37.1%)和ESR1(12.1%)(图1a)。分析发现,37.1%的患者可能从PI3K抑制剂获益,18.0%适用PARP抑制剂,12.3%适用AKT抑制剂。67.0%的患者存在1-8个可以采取治疗措施的突变(图1b)。
与HER2 0表达组相比,HER2低表达组TP53、EGFR、HGF突变频率更低,IDH1、MLH3、ROS1突变频率更高(图1c),且突变与代谢通路改变的关联更密切;与HER2阳性组相比,HER2低表达组ERBB2、MSH2、TP53突变频率更低,ESR1、AKT1、PTEN、FAT1突变频率更高(图1d),ERBB2酪氨酸激酶域(TKD)突变频率显著更高(52.3% vs 26.6%,P<0.001)。
PIK3CA的H1047R突变在HER2 0表达、HER2低表达与HER2阳性三组中均占主导(34.6%、39.0%、38.9%,P=0.722;图1f)。与HER2低表达组相比,HER2阳性组在PIK3CA的H1047L位点呈现更高的突变频率(9.7% vs 2.7%,P=0.004),而在其他突变位点未见显著差异。此外,三组间TP53基因DNA结合域(DBD)突变频率无显著差异(72.8%、75.6%、73.3%,P=0.775),但HER2阳性组TP53的R273位点突变频率高于其他两组(P=0.023)。HER2低表达组ERBB2的p.V777L、p.D769Y/H、p.L755S等热点突变更常见。
三组中位bTMB无显著差异(HER2低表达组3.64,HER2 0表达组4.55,HER2阳性组3.64),但可能具有不同的突变特征。
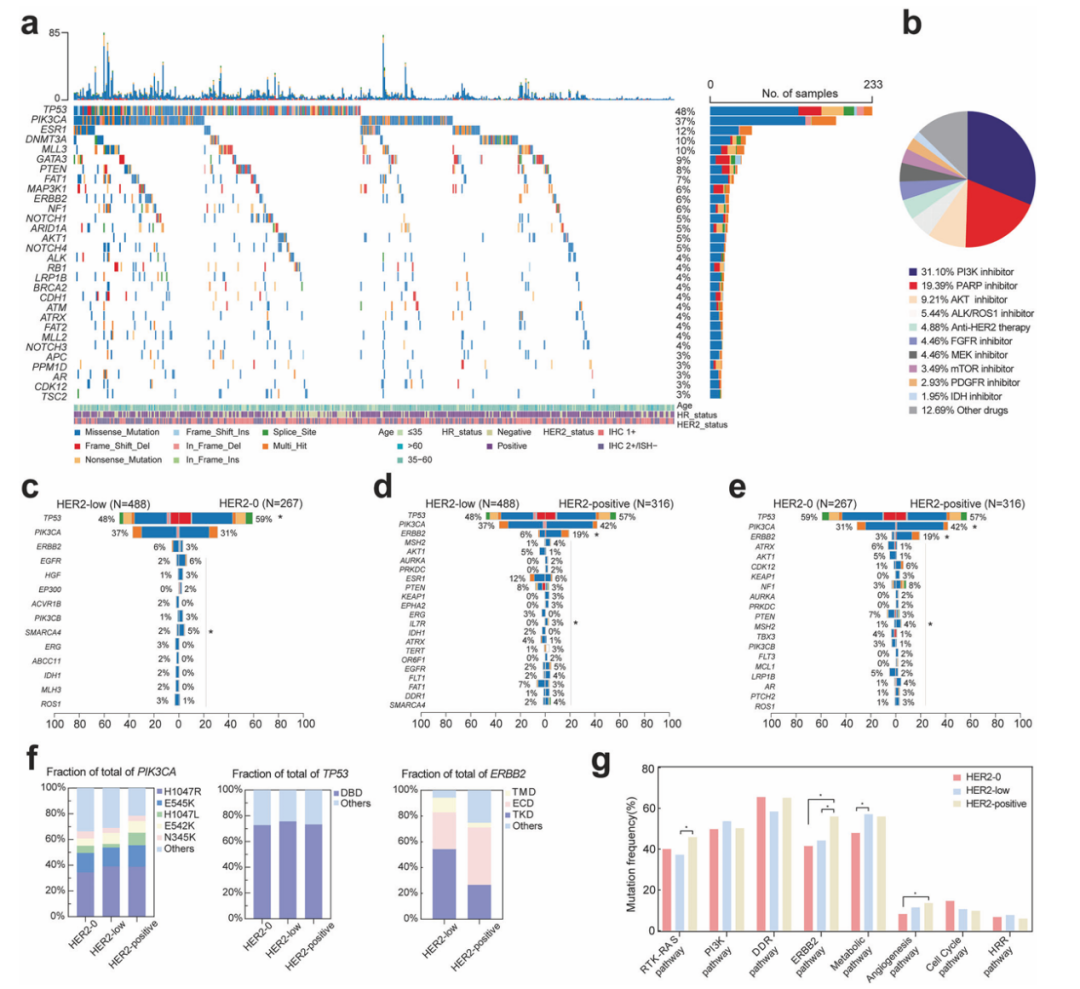
图1.不同HER2状态的MBC突变特征1
(三)不同HR状态或分子亚型下的突变特征
HR阳性亚组ESR1、MAP3K1、GATA3和PIK3CA突变频率更高,TP53、STK11、FGFR3和IGF1R等突变频率更低;HR阳性亚组突变主要富集于PI3K、ERBB2和代谢通路,HR阴性亚组更集中于DNA损伤修复(DDR)通路;两组中位bTMB均为3.64。
Luminal亚型中,HER2低表达与HER2 0表达组突变频率存在差异的基因为PIK3CB、ACVR1B、HGF和ERG;在TNBC的HER2低表达和HER2 0表达亚组中,突变频率存在差异的基因为FGFR3、ATRX和IGF1R;TNBC中观察到的ERBB2突变均发生在HER2低表达亚组。
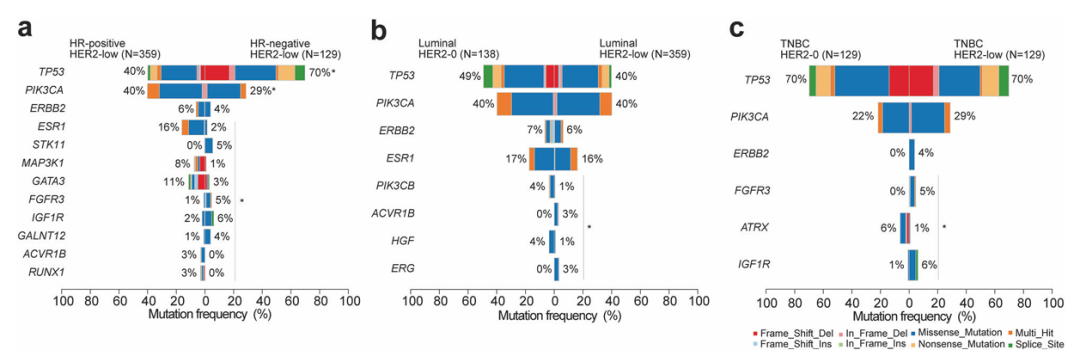
图2.不同HR状态或分子亚型中HER2低表达MBC的突变谱比较1
(四)不同治疗方式的疗效分析
队列2中,吡咯替尼治疗后,HER2低表达组疾病控制率(DCR)和客观缓解率(ORR)高于HER2 0表达组,中位无进展生存期(PFS)显著更长(6.9个月 vs 2.3个月,P=0.011)。
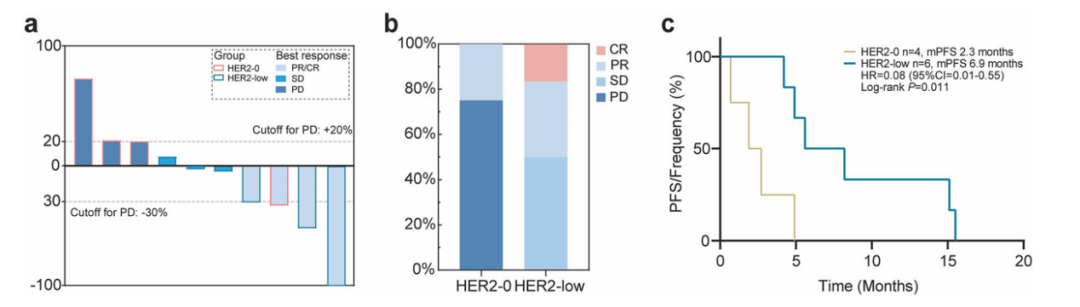
图3.队列2中HER2 0表达、HER2低表达且携带ERBB2突变的MBC患者接受吡咯替尼治疗的疗效1
队列3中,HER2低表达组Ki-67表达水平低于HER2 0表达组(P=0.009),DCR更高(96.8% vs 84.9%,P=0.045),但两组PFS和总生存期(OS)无统计学差异(P>0.05)。HER2低表达组治疗两个周期后bTMB下降更显著。尽管在基线时未观察到mTBI与两组患者肿瘤负荷突变指标之间的关联,但首次评估时,两组mTBI值较基线均显著下降,该评估节点的mTBI值(截断值=0.02)可作为HER2低表达MBC患者OS的潜在预测指标(P=0.006)。此外,实现ctDNA清除的患者较未清除者具有更优的OS(82.3个月 vs 43.5个月,P=0.020)。
DCR分析显示,HER2低表达组的DCR显著更高;此外,HER2低表达组的PFS长于HER2 0表达组(中位PFS:12.6个月 vs 7.0个月,P=0.035)。OS分析也发现,携带MRG突变的HER2低表达患者较HER2 0表达患者有更优趋势,但差异未达到统计学意义(中位OS:61.2个月 vs 34.2个月,P=0.210)。在接受辅助内分泌治疗的患者中,HER2 0表达组与HER2低表达组发生内分泌耐药的比例无明显差异,两组的PFS也无显著差异;但值得注意的是,携带MRG突变的HER2低表达组PFS优于HER2 0表达组(中位PFS:53.0个月 vs 37.0个月,P=0.017)。在探究CDK4/6抑制剂治疗疗效的队列4中,接受哌柏西利治疗的HER2 0表达患者与HER2低表达患者的PFS无明显差异;但携带MRG突变的患者中,HER2低表达组的PFS较HER2 0表达组仍呈现更优趋势(中位PFS:4.0个月 vs 2.0个月,P=0.011)。
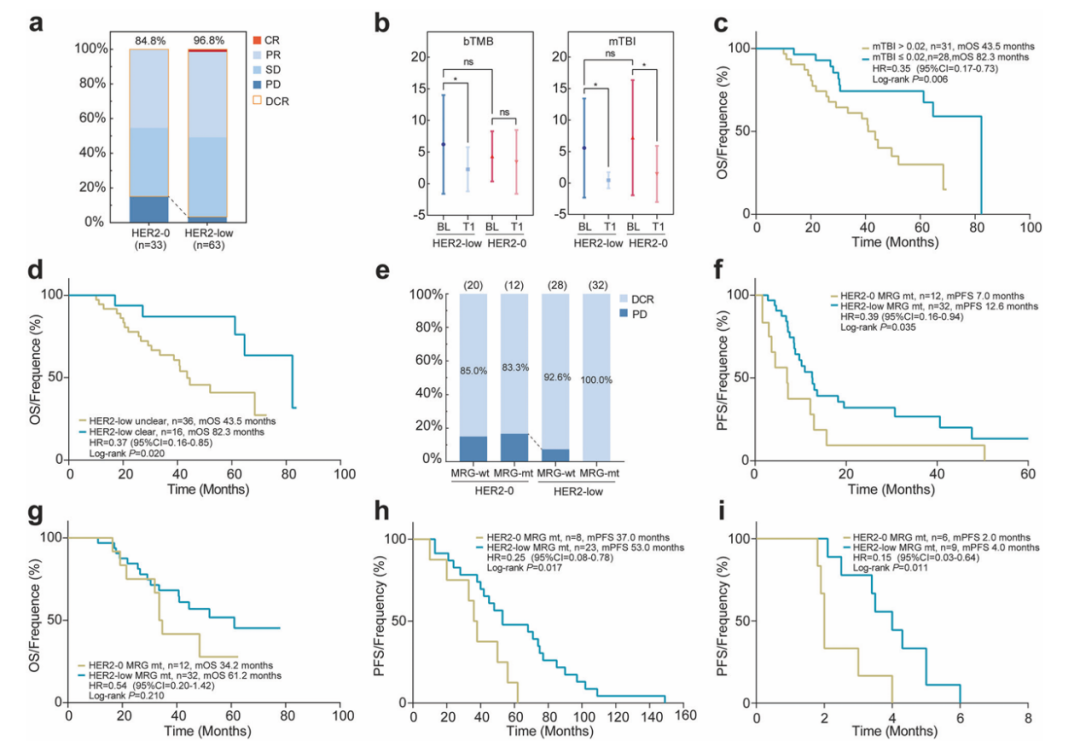
图4.HER2 0表达及HER2低表达MBC患者的生存分析与临床结局1
(五)分子聚类结果
通过NMF算法将488例HER2低表达MBC患者分为3个聚类(CS1、CS2、CS3),三组在RTK-RAS、PI3K、ERBB2及代谢通路的突变频率存在差异。CS1组的bTMB较高,ESR1突变频率低,可能对内分泌治疗敏感;CS2组的RTK-RAS、PI3K、ERBB2通路突变频率较高,可能对常规化疗反应良好;CS3组的RB1突变频率低,可能对CDK4/6抑制剂治疗预后更有利。
研究结论
HER2低表达MBC具有独特的ctDNA基因组特征,高频突变基因为TP53、PIK3CA、ESR1,突变与代谢通路改变关联更密切,ERBB2 TKD突变更集中,HR阳性患者占比更高。
ERBB2突变的HER2低表达MBC患者接受吡咯替尼治疗的疗效可能优于HER2 0表达患者;MRG突变的HER2低表达患者接受化疗、内分泌治疗或CDK4/6抑制剂治疗,预后呈现更优趋势。
治疗早期mTBI下降和ctDNA清除可作为HER2低表达MBC的预后指标。
本研究基于ctDNA初步将HER2低表达MBC分为3个分子聚类,分别对应不同治疗敏感性,为精准治疗提供参考。
参考文献:
1.Yi Z, Feng K, Lv D, et al. Genomic landscape of circulating tumor DNA in HER2-low metastatic breast cancer. Signal Transduct Target Ther. 2024;9(1):345. Published 2024 Dec 9. doi:10.1038/s41392-024-02047-0
审批编号:CN-177819
有效期至:2027/1/26
本文由阿斯利康提供,仅供医疗卫生专业人士参考,不可用于推广目的。
