
2026版「中国肥胖报告」重磅发布!“临床肥胖”比例高达26.9%
长期以来,身体质量指数 (BMI)被视为诊断肥胖的重要指标。然而,2025年1月《柳叶刀·糖尿病
(BMI)被视为诊断肥胖的重要指标。然而,2025年1月《柳叶刀·糖尿病 与内分泌学》抛出了一个颠覆性的新观念:肥胖不应只看胖瘦,更要看是否带病!
与内分泌学》抛出了一个颠覆性的新观念:肥胖不应只看胖瘦,更要看是否带病!
该报告明确提出,应将肥胖重新定义为一种疾病状态,并严格区分仅有脂肪蓄积的“临床前肥胖”和已经出现代谢并发症的“临床肥胖”。由于亚洲人群在较低的BMI下就极易隐匿地囤积内脏脂肪,这把更敏感的“新尺子”显得至关重要。

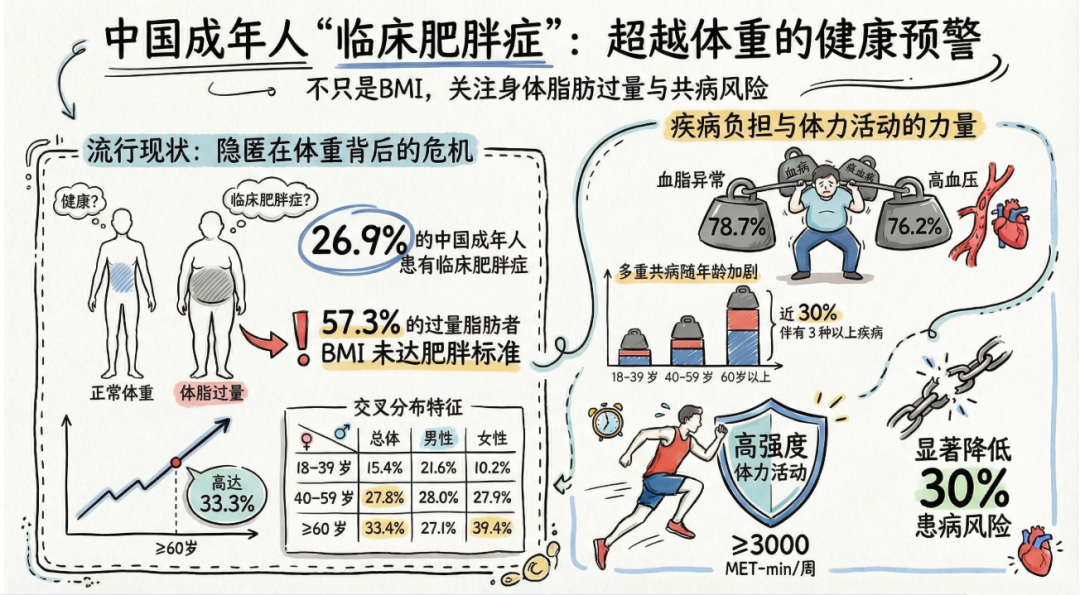
基于这一全新框架,中国疾病预防控制中心(CDC)对全国超18万名成年人的监测数据展开了深度剖析,研究成果于2026年3月19日发表于国际期刊Nutrients(IF:5.0)。数据揭示了残酷的真相:我国高达33.9%的成年人存在脂肪过度蓄积,其中26.9%已符合“临床肥胖”诊断标准——这意味着超四分之一的国人正处于“带病肥胖”状态。
随着全球肥胖及相关慢性病负担的加剧,医学界逐渐认识到,单纯基于体型或BMI数值来评估健康风险存在局限。近期,《柳叶刀》糖尿病与内分泌学委员会提出了一项具有里程碑意义的新分类:
临床前肥胖(Preclinical obesity): 脂肪过度蓄积,但尚未出现由肥胖引起的器官功能障碍或临床疾病。
临床肥胖(Clinical obesity): 脂肪过度蓄积,且已伴随至少一种肥胖相关的并发症(如高血压、糖尿病、血脂异常等)。
亚洲人群在相对较低的BMI水平下,就可能积累过多的中心性脂肪并增加心血管代谢风险。因此在评估中国人群时,研究人员特别将腰围(WC)和腰围身高比(WHtR)纳入了核心诊断算法。
这项覆盖全国31个省级行政区、纳入180,480名18-79岁成年人的大型横断面研究,展现了中国人群真实的肥胖图景。
研究发现,在全新的评估框架下,33.9%的中国成年人存在脂肪过度蓄积。然而,最令人警醒的并非传统意义上的“大胖子”,而是庞大的“隐性腹型肥胖”群体。
数据显示,在所有脂肪蓄积超标的人群中,占比最高的表型是“BMI未达到肥胖标准(BMI < 28.0 kg/m²),但存在中心性肥胖(腰围超标且WHtR ≥ 0.50)”。这类人群占到了中国成年总人口的19.5%,并占所有脂肪超标病例的57.3%。这意味着,如果仅仅依赖BMI这一把尺子,超过一半真正面临肥胖相关代谢风险的国人将被常规体检 “漏诊”。
“漏诊”。
在所有脂肪过度蓄积的人群中,绝大多数人已经处于“带病生存”的状态。研究指出,中国成年人中临床肥胖的整体患病率高达26.9%,而临床前肥胖仅占7.0%。
这些罹患“临床肥胖”的患者面临着沉重的多重疾病负担,且呈显著的年龄递增趋势:
并发症高度集中:最常见的合并症是血脂异常(男性82.1%,女性75.6%)、高血压(女性77.2%,男性74.9%)以及糖尿病(约30%)。这表明,临床肥胖本质上是一种全身性的心血管代谢紊乱。
多病共存随年龄恶化:在18-39岁的年轻患者中,68.1%仅有一种并发症;但到了60岁及以上人群中,同时患有3种及以上并发症的比例激增至29.1%。
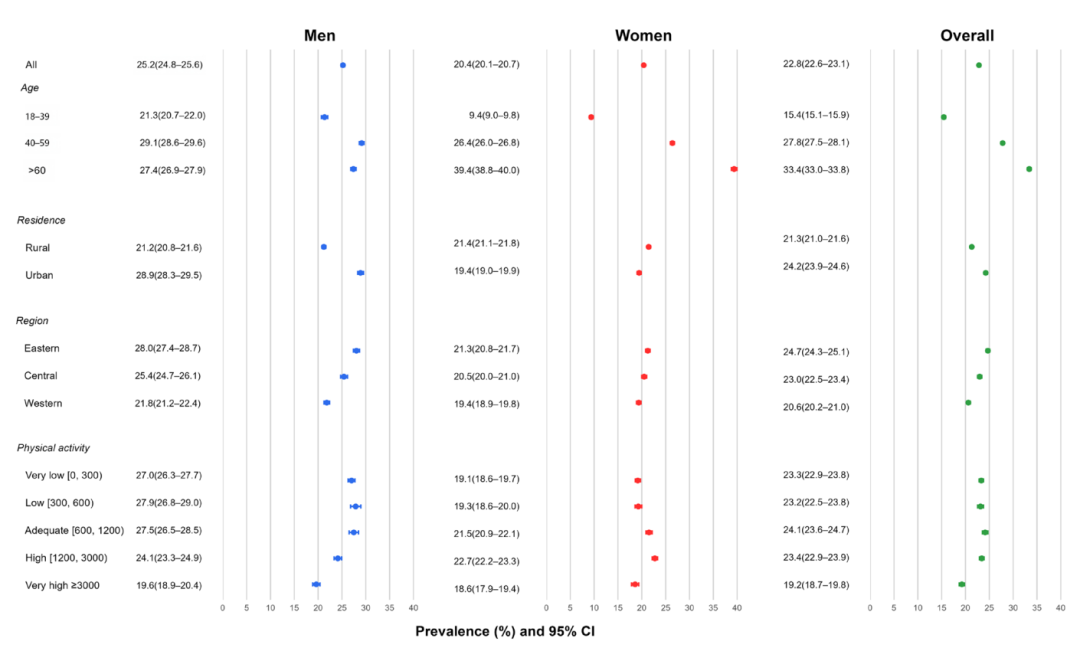
图 2015年中国健康与营养调查中按性别和人口亚组划分的临床肥胖患病率
注:蓝色代表男性,红色代表女性,绿色代表总体估计值。圆点表示患病率估计值,水平线表示95%置信区间。估计值按以下维度分层展示:总体、年龄组(18-39岁、40-59岁、≥60岁)、居住地(农村/城市)、地区(东部/中部/西部)以及体力活动类别(MET-分钟/周:极低0-300、低300-600、中等600-1200、高1200-3000、极高≥3000)。临床肥胖定义为伴有≥1种肥胖相关临床疾病的过量脂肪蓄积状态。
临床肥胖的发生率在性别和年龄上展现出了极具特征性的“交叉现象”:
青年男性的“早胖”危机: 在18-39岁人群中,男性的临床肥胖患病率(21.6%)是女性(10.2%)的两倍以上。男性由于不良生活方式等因素,肥胖相关的心血管代谢异常往往出现得更早。
更年期后的女性反超:随着年龄增长,女性在40-59岁时患病率追平男性,而在60岁及以上群体中,女性的临床肥胖率(39.4%)更是大幅反超男性(27.1%)。绝经
 后激素水平的剧烈变化会导致中心性脂肪急剧增加,从而放大心血管代谢的脆弱性。
后激素水平的剧烈变化会导致中心性脂肪急剧增加,从而放大心血管代谢的脆弱性。
该研究基于新的临床肥胖标准,绘制了中国成年人的肥胖“地域版图”,揭示了显著的宏观地理与城乡趋势:
地域“东高西低”:临床肥胖的患病率在经济相对发达的东部地区最高,随后向内陆递减,西部地区患病率最低。
城市重于农村:整体而言,城市居民的临床肥胖患病率显著高于农村居民。这与城市地区的生活方式和饮食结构密切相关。
城乡性别反差:有趣的是,城乡之间存在着截然相反的性别受灾模式。在城市地区,男性的肥胖问题更为严峻(男性患病率高于女性);而在广袤的农村地区,女性的临床肥胖患病率则反超了男性。这一发现提示,未来基层的公共卫生干预需要重点关注农村中老年女性群体的代谢健康。
面对严峻的临床肥胖形势,该研究也为普通人指出了一条明确的干预路径:提高身体活动(Physical Activity, PA)水平。
研究建立的序数逻辑回归模型显示,更高的身体活动量与临床肥胖患病率的降低、以及肥胖严重程度的减轻显著相关。以每周活动极低(0-300 MET-min/周)的人群为参照系,在充分调整其他混杂因素后:
达到高运动量(1200–3000 MET-min/周)的人群,其病情向更严重肥胖状态发展的累积比值比(cOR)下降了12%(cOR 0.88)。
达到极高运动量(≥3000 MET-min/周)的人群,这一风险更是大幅下降了30%(cOR 0.70)14。 (注:600 MET-min/周 大致相当于世界卫生组织建议的每周150分钟中等强度运动的最低标准。)
中国超四分之一成年人罹患“临床肥胖”的数据为公共卫生敲响了警钟。从单纯关注体重秤上的数字,转向综合评估“腰围+代谢指标+功能状态”,是我们应对肥胖流行病学的必由之路。认清城乡与地域的风险差异,管理好腰围并坚持中高强度的规律运动,不仅是为了体态轻盈,更是为了在生命周期的长河中,远离沉重的心血管代谢枷锁。
参考文献
本视频/资讯/文章的内容不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议。医脉通是专业的在线医生平台,“感知世界医学脉搏 ,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
,助力中国临床决策”是平台的使命。医脉通旗下拥有「临床指南」「用药参考」「医学文献王」「医知源」「e研通」「e脉播」等系列产品,全面满足医学工作者临床决策、获取新知及提升科研效率等方面的需求。
