
Cancer Cell: EZH2抑制剂或可治疗七成淋巴瘤
来源:医脉通
2013.05.15
我要投稿
文献出处:Cancer Cell 23(5) pp. 677 - 692;
期刊影响因子:26.566
PMID:暂无
一类抑制剂剂即将进入测试阶段,此前预计此类药物只能使有限的具有EZH2蛋白突变的B细胞淋巴瘤(B-cell lymphomas)患者获益。然而, 来自康奈尔医学院的研究人员报告称,这些药物可能有益于更广泛淋巴瘤患者,相关研究刊登在《癌细胞》(Cancer Cell)杂志上。
研究发现,这类药物所抑制的EZH2蛋白在B细胞中是一种强有力的调控分子,并且是这些免疫细胞癌变过程中的一种关键驱动因子。
该研究的首席研究员、Weill Cornell医学院的Ari Melnick博士建议,将EZH2抑制剂与另一个相关靶向治疗相结合,或许能为目前无法治疗的滤泡性淋巴瘤提供一种更好的治疗方案,并为至少三分之一的弥漫性大B细胞淋巴瘤患者提供一种替代化疗的无毒性治疗选择。鉴于上述两种淋巴瘤患者占成人淋巴瘤的70%,Melnick博士相信新疗法可能帮助更广的淋巴瘤患者。
Melnick博士谈到,“我们的研究表明,这些抑制剂将非常有效。对此我持乐观态度,研究人员曾以为EZH2抑制剂只能使EZH2基因突变的患者获益,这只是一小部分淋巴瘤患者。我们发现,大多数淋巴瘤的形成都依赖于正常的EZH2,而不仅是突变的EZH2。”
肿瘤细胞依赖于EZH2主调节子
新研究旨在了解在B细胞中正常和突变的EZH2的功能——尽管研究人员对这一蛋白展开了10多年的研究,但对其基本信息仍然不很清楚。
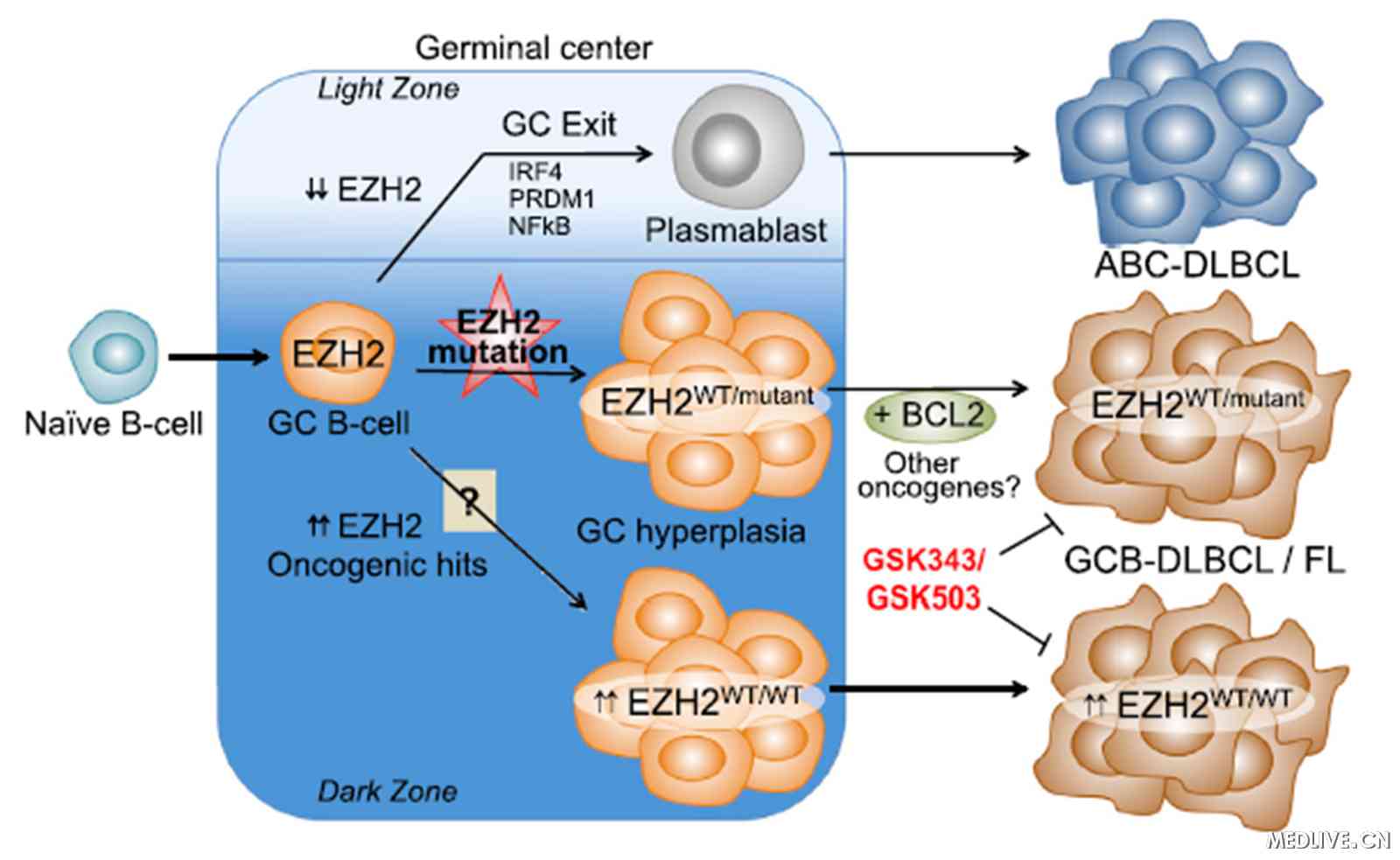
B细胞能产生抗体抵抗入侵的微生物,生发中心B细胞能产生最强大的抗体类型,研究者发现,EZH2是促使免疫系统产生生发中心B细胞的必要条件。
生发中心B细胞分裂速度极其快,并设法生成高亲和力抗体,协助对抗入侵感染。由于我们总是在不断接触到微生物,因此这一过程持续发生。
Melnick博士说:“大多数B细胞淋巴瘤起源于生发中心B细胞。生发中心就是淋巴瘤形成的引擎,这是由于生发中心B细胞分裂极其快,同时导致它们的抗体基因突变。不幸的是,这种情况发生时,许多其他基因也产生突变,最终导致了淋巴瘤的形成。”
Melnick 博士发现,原来生发中心B细胞的行为是EZH2“精心策划”的。EZH2是一个主调控蛋白,关闭了阻止细胞分裂的刹车,因此使得细胞能够无休止的分裂。”
EZH2还具有一个功能,Melnick博士认为“它非常令人惊讶,也许更加重要。Melnick说:“它可以防止生发细胞转变为抗体分泌细胞。事实上,在正常免疫系统中EZH2阻止了B细胞离开生发中心,这使得这些细胞能够继续进行持续快速的细胞分裂,直至免疫系统喊停。然后EZH2停止发挥作用,B细胞形成抗体分泌细胞,将抗体送入到血液循环中,对抗感染。”
图为生发中心B细胞EZH2基因正常与异常表达(医脉通配图)
有趣的是,突变的EZH2使它能更加有效的促进生发中心B细胞分裂,并永久地把他们锁定在这种一行为中。Melnick博士补充到,大多数起源于生发中心B细胞的淋巴瘤产都依赖于EZH2维持增长,不论EZH2是正常或突变。
“生发中心细胞绝对需要EZH2。起源于生发中心细胞的淋巴瘤就需要继承EZH2,无论其是否有突变,”Melnick博士说。“我们发现不只是小部分的EZH2基因突变患者是这类抑制剂的候选人。实际上,起源于生发中心B细胞的大多数淋巴瘤都试用——所以这就代表了大多数的患者。”
研究人员称,开发了一种新型的高度特异的EZH2抑制剂,并测试了它对广泛淋巴瘤细胞的效应,发现它特别适用于生发中心细胞衍生的淋巴瘤,不管它们是否有EZH2突变。
“EZH2的例子提示了一个非常重要的癌症新观点:肿瘤细胞起源的正常细胞类型所依赖的主调控因子,对于肿瘤细胞同样至关重要。”Melnick博士补充道。
根据研究人员所说,该研究的另一层意义是,将EZH2抑制剂与BCL2靶向药物(也进入临床测试中)组合起来,有可能获得更强大的协同效应。
EZH2和BCL2突变,往往一起出现在生发中心起源的淋巴瘤中。研究报告证明事实上这两个基因协同作用驱动了生发中心B细胞生成淋巴瘤,因此采用联合疗法抑制两个基因,可能是一种强有力的治疗方法。事实上,相比于单独用药,将EZH2抑制剂与BCL2抑制剂组合在细胞和动物模型中取得了更好的效应。这些研究结果为将组合靶向性治疗转化用于治疗难治性淋巴瘤患者铺平了道路。
更多阅读
我国学者在旋覆花中发现新型抗淋巴瘤化合物
【评论】治疗滤泡性淋巴瘤的“一线之争”
