
罕见病例,IgA肾病导致患者失明!
免疫球蛋白A(IgA)肾病是一种常见的原发性和快速进展的肾小球疾病。它是一种免疫复合物介导的肾小球肾炎,好发于20岁至30岁的男性人群。然而,IgA肾病的主要临床表现为突发性血尿 、肾炎和其他非特异性全身症状,罕见眼部受累。
、肾炎和其他非特异性全身症状,罕见眼部受累。
2022年7月5日,一个来自墨西哥的病例在眼科杂志(Eur J Ophthalmol.)上发表。该病例的患者首先是因为视力 丧失而前往医院就诊,最终却发现“失明”的罪魁祸首是IgA肾病。
丧失而前往医院就诊,最终却发现“失明”的罪魁祸首是IgA肾病。
病例简介
患者,男性,35岁,因突发的不对称双侧视力丧失而问诊当地医院。眼睛的最佳矫正视力为20/200 OD,经相对性传入性瞳孔功能障碍(RAPD)检查显示无光感(NLP)。随即,眼科医师通过裂隙灯 检查证实双侧眼球前段解剖正常。间接检眼镜和彩色眼底照相检查以及随后的荧光素血管造影
检查证实双侧眼球前段解剖正常。间接检眼镜和彩色眼底照相检查以及随后的荧光素血管造影 发现双侧动脉衰减、毛细血管扩张病变、相关血管周鞘和毛细血管渗漏。其次,眼部光学相关断层扫描显示患者视网膜多区域变薄。上述检查结果高度提示双侧缺血性视网膜血管病变合并炎性血管炎。
发现双侧动脉衰减、毛细血管扩张病变、相关血管周鞘和毛细血管渗漏。其次,眼部光学相关断层扫描显示患者视网膜多区域变薄。上述检查结果高度提示双侧缺血性视网膜血管病变合并炎性血管炎。
双侧缺血性视网膜血管病变合并炎性血管炎通常意味着全身病变。因此,医生对患者进行了全身检查,包括全血细胞计数 、基础代谢
、基础代谢 系列检查、尿液分析
系列检查、尿液分析 、风湿检测和血培养
、风湿检测和血培养 。通过检测,医师发现患者有贫血
。通过检测,医师发现患者有贫血 、血小板增多和淋巴细胞增多症,以及血清肌酐
、血小板增多和淋巴细胞增多症,以及血清肌酐 升高(7.72 mg/dL),蛋白尿
升高(7.72 mg/dL),蛋白尿 500 mg/dL和血尿。另外,患者的自身免疫标志物(如抗核抗体和抗中粒细胞胞浆抗体)检查结果为为阴性。
500 mg/dL和血尿。另外,患者的自身免疫标志物(如抗核抗体和抗中粒细胞胞浆抗体)检查结果为为阴性。
根据以上尿液分析结果,该患者被转至肾内科进行评估和检查,进行肾活检。免疫荧光检查显示肾脏组织存在大量硬化、系膜扩张和IgA沉积现象,符合IgA肾病的诊断(图1)。
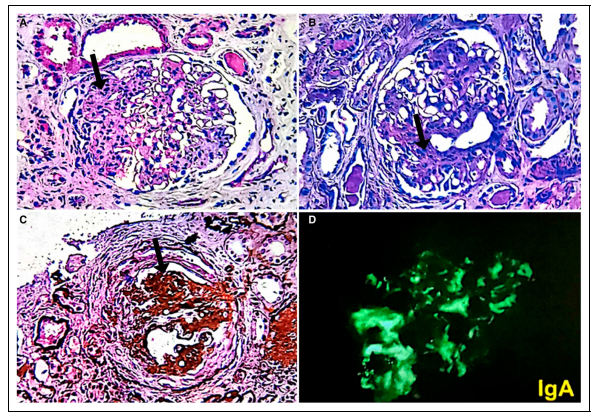
图1 患者肾活检结果
患者开始口服免疫抑制剂和降压药治疗,1个月后,减少糖皮质激素 用量并每月静脉注射环磷酰胺
用量并每月静脉注射环磷酰胺 1g。眼底镜评估显示视网膜病变有所改善,但不幸的是,患者的视力没有明显恢复。
1g。眼底镜评估显示视网膜病变有所改善,但不幸的是,患者的视力没有明显恢复。
讨论
IgA肾病是有系统的诊断标准的,其中最重要的便是肾活检。而肾活检可以明确IgA肾病的病情,如系膜细胞增值、细胞外基质沉积和是否出现典型的病理学特征以及MEST-C分型等。一般来说,患者年龄在40岁以下、有肉眼可见的血尿和腰痛,伴有上呼吸道感染则有可能为IgA肾病。此后,医师应通过实验室检查和肾活检进行确诊。值得注意的是,15%至40%的IgA肾病患者最终会发展为终末期肾脏病。
然而,本例患者的全身症状较轻,不论是高血压、血尿或者尿蛋白均不突出。因此,需使用可靠的检查和生物标志物综合分析,早期识别疾病,帮助确定病理阶段、进展风险和预后。不过,目前IgA肾病患者的治疗效果较为有限,若IgA肾病患者只有轻微的肾脏问题,而无高血压,那么23%的患者会自行缓解。
视网膜血管炎是导致患者失明的主要威胁之一。通常它与2种疾病相关,IgA肾病和Schölein – Henoch型紫癜。Schölein – Henoch型紫癜是一种系统性疾病,可累及包括肾脏在内的多种器官,导致包括皮肤在内的其他器官发生白细胞破坏性脉管炎。而IgA肾病则可通过一系列实验室检查和肾活检进行确诊。
总之,此病例告诉我们IgA肾病患者的眼部也可能受到疾病侵蚀,需要医师关注部分IgA肾病患者的视力问题,或许定期检查、监测患者的视力是较好的管理方案。另一方面,对于患有视网膜血管炎的患者,其诊断和治疗具有一定的挑战,眼科医师或需高度警惕,确定视网膜血管炎发作的基础病理条件。
参考文献:
1. Miguel VM, Felipe RS, Claudia ZP, et al. Retinal arterial occlusive vasculitis following IgA nephropathy: A case report. Eur J Ophthalmol. 2022 Jul 5:11206721221111688.
