
伴副肿瘤性天疱疮患者胸腺瘤切除术麻醉管理1例
作者:舒进军,邹江,曾德玲,潘慧,陈一丁,张宏伟,徐义全,张可贤,四川省肿瘤医院
副肿瘤性天疱疮(paraneoplastic pemphigus,PNP)是一种与肿瘤伴发的累及皮肤黏膜的自身免疫性大疱性疾病,伴发的肿瘤大多来源于淋巴网状系统,主要有非霍奇金淋巴瘤 、Castleman病等,而伴发胸腺瘤
、Castleman病等,而伴发胸腺瘤 则较为少见。伴副肿瘤天疱疮患者胸腺瘤切除术麻醉管理报道更少。现将我科实施的1例伴副肿瘤天疱疮患者行胸腺瘤切除术的麻醉汇报如下。
则较为少见。伴副肿瘤天疱疮患者胸腺瘤切除术麻醉管理报道更少。现将我科实施的1例伴副肿瘤天疱疮患者行胸腺瘤切除术的麻醉汇报如下。
1.临床资料
患者,女,28岁,体重41kg,身高157cm,因“发现纵膈占位6月余,B2型胸腺瘤3周期化疗后2月余”入院。患者入院7月前,产后体检发现白细胞降低,双上肢皮肤皮疹 及皮屑,后蔓延至颈部、胸部伴局部皮肤瘙痒及脱屑,嘴角口唇溃烂。血清免疫全套未见明显异常。免疫球蛋白定量:免疫球蛋白κ轻链15.3g/L,免疫球蛋白ι轻链8.85g/L,IgG19.3g/L,余无明显异常。血沉86.1mm/H。
及皮屑,后蔓延至颈部、胸部伴局部皮肤瘙痒及脱屑,嘴角口唇溃烂。血清免疫全套未见明显异常。免疫球蛋白定量:免疫球蛋白κ轻链15.3g/L,免疫球蛋白ι轻链8.85g/L,IgG19.3g/L,余无明显异常。血沉86.1mm/H。
6月余前CT检查 发现纵隔占位,5月前行胸腔镜下纵膈占位活检术,术后病理诊断B2型胸腺瘤(ⅣB期),遂行3周期的化疗,初次化疗方案为:CAP方案(顺铂
发现纵隔占位,5月前行胸腔镜下纵膈占位活检术,术后病理诊断B2型胸腺瘤(ⅣB期),遂行3周期的化疗,初次化疗方案为:CAP方案(顺铂 50mgd1、d2+环磷酰胺
50mgd1、d2+环磷酰胺 800mgd1+表阿霉素90mgd1,21天一周期),2周期化疗疗效评价为“SD”,更换化疗方案为PC方案(培美曲塞
800mgd1+表阿霉素90mgd1,21天一周期),2周期化疗疗效评价为“SD”,更换化疗方案为PC方案(培美曲塞 800mgd1+顺铂50mgd1、d2),化疗后疗效评价“PR”(PR:基线病灶长径总和缩小≥30%),但皮肤损害进行性加重,弥漫至全身,考虑为副肿瘤性天疱疮。
800mgd1+顺铂50mgd1、d2),化疗后疗效评价“PR”(PR:基线病灶长径总和缩小≥30%),但皮肤损害进行性加重,弥漫至全身,考虑为副肿瘤性天疱疮。
1周前皮肤活检结果示:皮肤组织呈苔藓皮样改变,可见鳞状上皮棘层松解,病变符合PNP,需结合临床考虑。PNP相关抗体免疫性学检测示:IgG24.5g/L,循环免疫复合物0.21g/L,抗核抗体ANA阳性,余无明显异常。予泼尼松 片(60mg口服qd)及丙种球蛋白支持治疗后皮损
片(60mg口服qd)及丙种球蛋白支持治疗后皮损 较前好转。术前查体见:全身皮肤弥漫性红肿脱屑、散在皲裂破溃,以关节处皮肤明显,眼睑、口角闭合不全,张口困难,四肢关节活动受限(图1、2)。心电图
较前好转。术前查体见:全身皮肤弥漫性红肿脱屑、散在皲裂破溃,以关节处皮肤明显,眼睑、口角闭合不全,张口困难,四肢关节活动受限(图1、2)。心电图 无异常。
无异常。
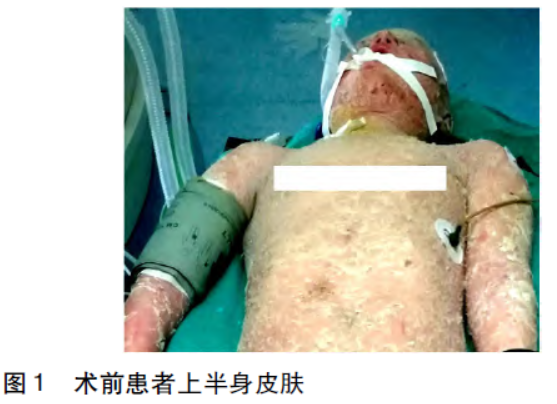
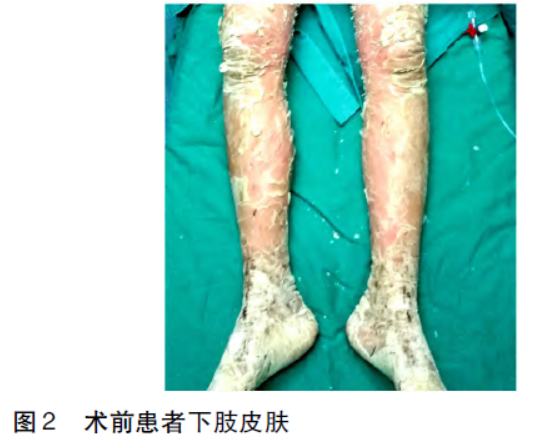
术前诊断:1.B2型胸腺瘤IVB期,B2型胸腺瘤,侵及颈部、纵膈淋巴结、脾脏、右侧胸膜,3周期化疗后;2.副肿瘤性天疱疮。拟全麻下行胸腺瘤扩大切除术。麻醉前访视患者,患者张口受限,张口约2横指,后仰受限,分析可能存在插管困难。其余无特殊。患者安静入手术室,入室后心电监护,在患者残存相对完整的皮肤上贴电极,SpO296%,HR76次/分,BP106/63mmHg。
患者入室前已建立右颈内静脉通路,输注乳酸钠林格注射液 10~15mL/kg·h,麻醉前15min静脉注射甲泼尼龙
10~15mL/kg·h,麻醉前15min静脉注射甲泼尼龙 40mg;静脉注射咪达唑仑
40mg;静脉注射咪达唑仑 3mg、舒芬太尼
3mg、舒芬太尼 20μg、丙泊酚
20μg、丙泊酚 70mg、顺式阿曲库铵
70mg、顺式阿曲库铵 12mg进行全麻诱导,经口Airtraq视频喉镜插入ID7.0加强型气管导管,Cormach-Lehane分级I级,气管插管顺利。
12mg进行全麻诱导,经口Airtraq视频喉镜插入ID7.0加强型气管导管,Cormach-Lehane分级I级,气管插管顺利。
听诊双肺呼吸音清晰对称,固定气管导管。行机械通气 ,潮气量8~10mL/kg,通气频率10~12次/分,吸呼比1∶2,吸入纯氧,氧流量1.6L/min,维持PETCO230~35mmHg,静脉泵注丙泊酚、瑞芬太尼
,潮气量8~10mL/kg,通气频率10~12次/分,吸呼比1∶2,吸入纯氧,氧流量1.6L/min,维持PETCO230~35mmHg,静脉泵注丙泊酚、瑞芬太尼 ,吸入七氟烷
,吸入七氟烷 维持麻醉,按需分次给予舒芬太尼,顺式阿曲库铵。检查左桡动脉Allen试验阴性后行左桡动脉穿刺,监测有创动脉血压,因为外周皮肤严重皮疹脱屑,无法开放外周静脉,为预防术中可能的急性大出血,行右股静脉穿刺置管,同时通过右颈内静脉导管监测中心静脉压。
维持麻醉,按需分次给予舒芬太尼,顺式阿曲库铵。检查左桡动脉Allen试验阴性后行左桡动脉穿刺,监测有创动脉血压,因为外周皮肤严重皮疹脱屑,无法开放外周静脉,为预防术中可能的急性大出血,行右股静脉穿刺置管,同时通过右颈内静脉导管监测中心静脉压。
手术开始前静脉注射地塞米松 15mg,术中由胸骨正中劈开进胸,探查见肿瘤位于前上纵膈,侵及部分左肺上叶、部分心包、胸壁、及上腔静脉最上端近左右无名静脉交汇处,切除绝大部分病变及周围脂肪组织、部分左肺上叶及部分心包、残留少部分病变于上腔静脉最上段,电刀烧灼并银夹标记,以利术后放疗。手术过程顺利,术中未见阻塞性支气管炎,出血约300mL,尿量
15mg,术中由胸骨正中劈开进胸,探查见肿瘤位于前上纵膈,侵及部分左肺上叶、部分心包、胸壁、及上腔静脉最上端近左右无名静脉交汇处,切除绝大部分病变及周围脂肪组织、部分左肺上叶及部分心包、残留少部分病变于上腔静脉最上段,电刀烧灼并银夹标记,以利术后放疗。手术过程顺利,术中未见阻塞性支气管炎,出血约300mL,尿量 500mL,输液1800mL。
500mL,输液1800mL。
术毕带气管导管送ICU,予丙种球蛋白等对症支持治疗,术后当天拔除气管导管。术后病理及免疫组化示:B3型胸腺瘤。术后1月复查,患者皮疹及皮屑明显好转(图3、4)。
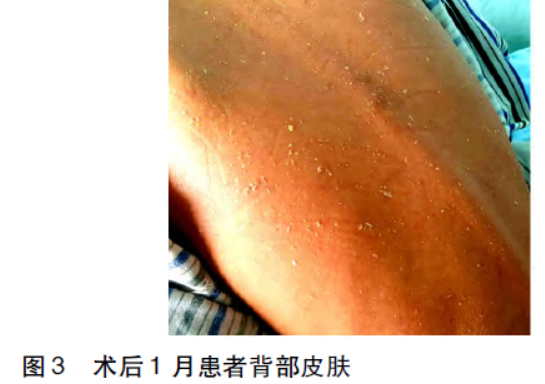
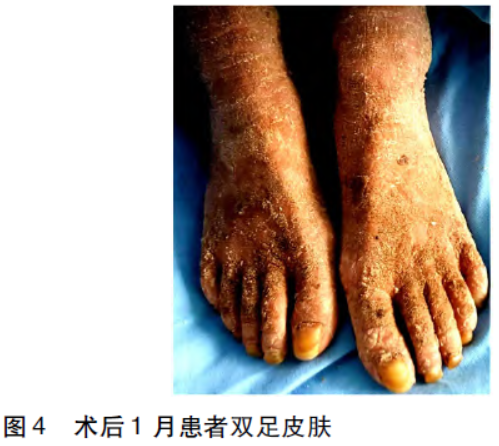
2.讨论
PNP较为罕见,1990年Anhalt等首先报告了本病。伴发该病的肿瘤常见于血液系统疾病,包括非霍奇金淋巴瘤、慢性淋巴细胞白血病、Castleman病,也可见于非血液学肿瘤、肉瘤等。PNP的发病机制可能与体内肿瘤组织产生自身免疫抗体IgG与桥粒核心糖蛋白及血小板溶素发生反应,导致皮肤及黏膜形成水疱。
PNP特征性的临床表现为严重的难治性黏膜炎症和多形性皮损,表现寻常性天疱疮、落叶性天疱疮、大疱性类天疱疮及多形红斑和扁平苔藓。本例患者主要以落叶性天疱疮表现为主,呈叶状结痂、脱屑,且层层粘连。治疗本病的关键在于及时发现并切除淋巴增生性肿瘤,以及预防和控制阻塞性支气管炎。及时完成肿瘤切除手术对患者预后非常有利。此类患者围术期麻醉管理有一定的特殊性,具体总结如下:术前评估:
1)了解患者是否合并重症肌无力 。重症肌无力是一种表现为神经-肌肉传递障碍而影响骨骼肌收缩功能的获得性自身免疫性疾病,原因是突触后肌细胞膜上乙酰胆碱受体(acetylcholinergic receptor,AChR)的缺失,由AChR的特异性自身免疫性抗体导致,这些高度亲和力的IgG抗体是诊断重症肌无力的重要指标。大约30%的胸腺瘤患者最终会出现重症肌无力。合并胸腺瘤的重症肌无力患者的麻醉管理与手术方式均需要做好相应的方案。本例患者肌力正常,未合并重症肌无力;
。重症肌无力是一种表现为神经-肌肉传递障碍而影响骨骼肌收缩功能的获得性自身免疫性疾病,原因是突触后肌细胞膜上乙酰胆碱受体(acetylcholinergic receptor,AChR)的缺失,由AChR的特异性自身免疫性抗体导致,这些高度亲和力的IgG抗体是诊断重症肌无力的重要指标。大约30%的胸腺瘤患者最终会出现重症肌无力。合并胸腺瘤的重症肌无力患者的麻醉管理与手术方式均需要做好相应的方案。本例患者肌力正常,未合并重症肌无力;
2)评估胸腺瘤占位对呼吸功能和循环功能的影响:胸腺肿瘤位于纵隔内,肿瘤生长位置对于邻近气管及心脏大血管均可能发生影响,导致气道及心脏大血管受压移位等,所以术前应通过病史,CT片等充分评估,本例PET-CT提示为前纵膈占位,为多发占位,累及邻近心包及右侧胸膜,但对气道及心脏大血管影响不大;
3)预防肾上腺皮质危象的发生:肾上腺皮质危象指在各种应激状态下肾上腺皮质发生急性功能衰竭时所产生的急性综合征,如发热 、脱水、血压下降、体位
、脱水、血压下降、体位 性低血压、呕吐、甚至昏迷。长期大剂量激素治疗的患者,因外源性皮质激素反馈性抑制下丘脑-垂体-肾上腺皮质功能,可引起皮质功能降低,而且麻醉和手术都是此类患者出现肾上腺皮质危象的诱发因素。因此术前应补充足量激素,以避免因麻醉手术的应激而诱发肾上腺皮质危象,以免出现难以纠正的恶性低血压等。
性低血压、呕吐、甚至昏迷。长期大剂量激素治疗的患者,因外源性皮质激素反馈性抑制下丘脑-垂体-肾上腺皮质功能,可引起皮质功能降低,而且麻醉和手术都是此类患者出现肾上腺皮质危象的诱发因素。因此术前应补充足量激素,以避免因麻醉手术的应激而诱发肾上腺皮质危象,以免出现难以纠正的恶性低血压等。
本患者麻醉前给予甲泼尼龙,以避免肾上腺皮质危象。另外术中应避免使用影响肾上腺皮质功能的麻醉药物如依托咪脂。气道管理:多种方法充分评估气管插管的难易程度,PNP患者因反复皮损,脱屑,结痂粘连可能引起皮肤孪缩及纤维化,导致张口活动受限;严重者甚至可引起头颈关节僵硬强直。以上因素均可增加气管插管的难度。所以术前应详细了解病史,阅读CT片了解气道受损情况,并常规备困难气道处理工具,如可视喉镜、纤支镜等,以备不时之需。
研究表明,在胸科困难气道患者使用Airtraq可视喉镜行气管插管,可缩短插管时间,提高插管成功率。患者术前评估张口轻微受限、头颈后仰受限,但患者面罩通气正常,常规全麻诱导后使用Airtraq视频喉镜插管,Cormach-Lehane分级Ⅰ级,气管插管顺利。部分天疱疮患者会有气管黏膜的损伤,甚至会出现阻塞性支气管炎,导致肺不张 。
。
气管插管过程中,应避免对气道黏膜的进一步损伤,本例患者术中纤支镜检查未见明显的气管黏膜损伤,术中患者气道压稳定在13~17mmHg。循环管理:患者肿瘤位于前上纵膈,侵及部分心包及上腔静脉,术中应该注意可能出现的急性失血以及心律失常。本例手术范围较广,预计出血较多,术中应保持静脉通路的通畅,维持循环的稳定,本例建立了右颈内静脉和右股静脉通路,同时本例患者术中采用了有创动脉血压监测以及中心静脉压监测,可及时准确地反映有效循环容量,指导容量治疗。
综上所述,胸腺瘤诱发PNP者较少见,此类患者给围手术期麻醉管理带来一定困难。麻醉医师须术前全面评估患者,制定详细安全的麻醉方案;术中做好精准的呼吸系统、循环系统、麻醉管理;术后做到平稳过渡,促进患者的快速康复。
来源:舒进军,邹江,曾德玲,潘慧,陈一丁,张宏伟,徐义全,张可贤.伴副肿瘤性天疱疮患者胸腺瘤切除术麻醉管理1例[J].肿瘤预防与治疗,2022,35(07):666-669.
