
避免先入为主!肝脾大、腹水不一定是肝硬化…… | 临床实战
作者:凌 广州医科大学附属第一医院
本文为作者授权医脉通发布,未经授权请勿转载。
一、病历呈现
患者男性,28岁,因腹胀2年,双下肢浮肿1年,加重1个月,于2019年11月6日入院。2年前始,患者无明显诱因自觉全腹胀,伴乏力,无双下肢浮肿及尿少,无食欲不振及呕吐,大便正常,在某三甲医院诊为“肝硬化、肝功能失代偿期”,经保肝、利尿治疗好转出院。此后反复出现腹胀,近1年伴双下肢浮肿、尿少及呼吸困难 ,曾先后8次在省内多家医院住院治疗,均诊为“肝硬化、肝功能失代偿期”。病来无鼻衄及齿龈出血,无呕血及黑便,无发热
,曾先后8次在省内多家医院住院治疗,均诊为“肝硬化、肝功能失代偿期”。病来无鼻衄及齿龈出血,无呕血及黑便,无发热 、皮疹
、皮疹 及关节痛,无明显体重下降。
及关节痛,无明显体重下降。
既往史:无肝炎、血吸虫病 、结核、肾病及心脏病病史,无大量饮酒史。家族中无类似疾病患者。
、结核、肾病及心脏病病史,无大量饮酒史。家族中无类似疾病患者。
体格检查:T 36.4℃,P 84次/分,R 16次/分,Bp 130/80mmHg,巩膜无黄染,浅表淋巴结未触及肿大,无肝掌及蜘蛛痣,右下肺呼吸音弱,未闻及干、湿啰音,心脏检查未见明显异常,腹平软,未见腹壁静脉显露及曲张,全腹无压痛,肝脏肋下约1cm,脾脏肋下约1cm,Ⅱ°硬,触痛阳性,移动性浊音 阳性,双下肢指压痕阳性。
阳性,双下肢指压痕阳性。
辅助检查:血常规 :WBC 5.86x109/L,粒细胞比率82%,RBC 4.98x1012/L,HGB 148g/L,PLT 121x109/L。腹水
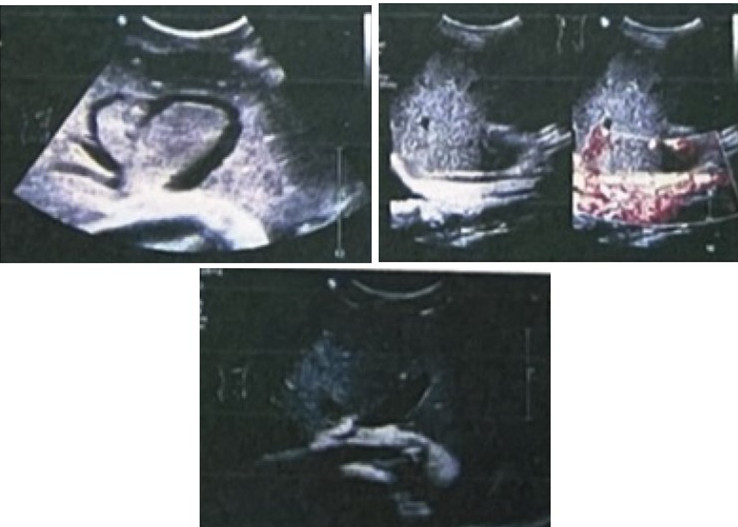
:WBC 5.86x109/L,粒细胞比率82%,RBC 4.98x1012/L,HGB 148g/L,PLT 121x109/L。腹水 常规:蛋白11g/L,粘蛋白试验(+),细胞数70x106/L,分叶核占25%。胸水常规:蛋白15g/L,粘蛋白试验(-),细胞数90x106/L,分叶核占40%。肝功:ALT 31U/L,ALP 113U/L,GGT 131U/L,TP 46.6g/L,ALB 26.1g/L,TBIL 27.4μmo/L,DBIL 11.2μmol/L。肝炎病毒标志物(-)。凝血三项:PT 15秒,Fg 3.68g/L,PT活动度76%。CA12-5 313.2U/ml。肾功、血沉、结核抗体及免疫自身抗体均未见异常。彩色超声:右肝静脉管腔未显示,左肝静脉增宽,入口狭窄,中肝静脉入口未显示,中肝静脉与左肝静脉之间交通支形成,下腔静脉肝后段管腔变窄(图1)。
常规:蛋白11g/L,粘蛋白试验(+),细胞数70x106/L,分叶核占25%。胸水常规:蛋白15g/L,粘蛋白试验(-),细胞数90x106/L,分叶核占40%。肝功:ALT 31U/L,ALP 113U/L,GGT 131U/L,TP 46.6g/L,ALB 26.1g/L,TBIL 27.4μmo/L,DBIL 11.2μmol/L。肝炎病毒标志物(-)。凝血三项:PT 15秒,Fg 3.68g/L,PT活动度76%。CA12-5 313.2U/ml。肾功、血沉、结核抗体及免疫自身抗体均未见异常。彩色超声:右肝静脉管腔未显示,左肝静脉增宽,入口狭窄,中肝静脉入口未显示,中肝静脉与左肝静脉之间交通支形成,下腔静脉肝后段管腔变窄(图1)。
 脾大
脾大 、腹水不一定是肝硬化…… 临床实战.jpg" style="max-width: 90%;width: auto;height: auto;"/>
、腹水不一定是肝硬化…… 临床实战.jpg" style="max-width: 90%;width: auto;height: auto;"/>
图1 肝静脉和下腔静脉彩色超声所见
肝、肺CT:肝硬化,食管、胃底静脉曲张,脾大,腹水,右侧胸腔积液 (图2)。
(图2)。
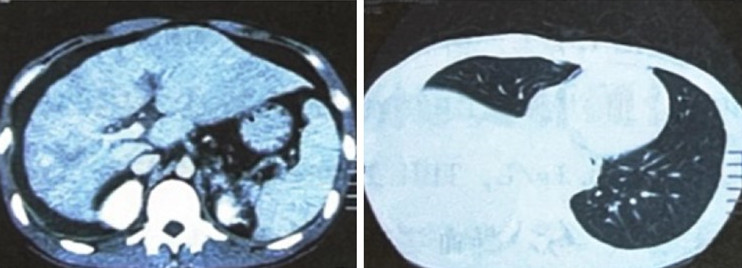
图2 肝脏、肺脏CT
肝静脉、下腔静脉造影:中肝静脉显示,左肝、右肝静脉闭塞,下腔静脉全段充盈不良,显示不清(图3)。
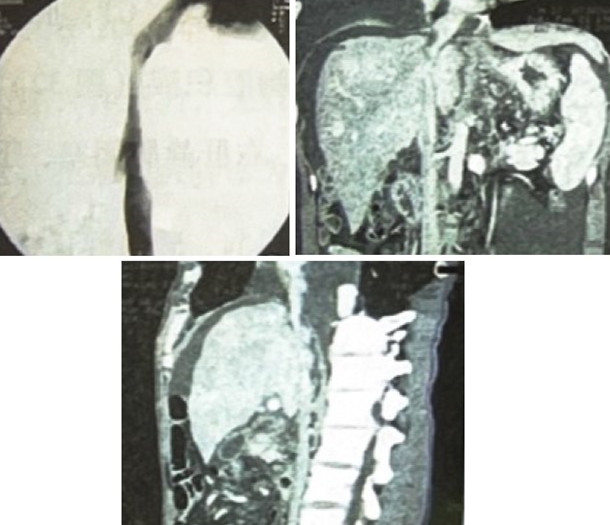
图3 肝静脉和下腔静脉造影
入院后初步诊为肝硬化、肝功能失代偿期,给予静脉滴注复方二氯醋酸二异丙胺 80mg,1次/天,氨基酸
80mg,1次/天,氨基酸 250ml,1次/天,口服呋塞米
250ml,1次/天,口服呋塞米 20mg,1次/天,螺内酯
20mg,1次/天,螺内酯 60mg,1次/天,治疗7天病情无明显好转。
60mg,1次/天,治疗7天病情无明显好转。
因该患2年前发病时即有腹水,当时肝功、凝血三项、血常规均正常,既往无肝炎、血吸虫病、结核、肾病及心脏病病史,无大量饮酒史,2年期间病情无明显恶化,所以我们高度疑诊为布-加综合征,并行肝静脉、下腔静脉超声检查,结果证实了我们的诊断,此后又行肝静脉、下腔静脉造影进一步确诊,经球囊导管扩张左肝静脉,患者双下肢浮肿消退,胸、腹水消失,肝功恢复正常。
二、病例分析
布-加综合征(Budd-Chiari syndrome,BCS)是由肝静脉和/或其开口以上段下腔静脉阻塞性病变引起的,伴或不伴下腔静脉高压为特点的,一种肝后性门脉高压病。1800年和1890年Budd和Chiari分别描述了本病,故称BCS。有学者将BCS分为三种类型、六个亚型:下腔静脉膜性狭窄(Ia型)、局限性阻塞(< 5cm,Ib)、弥漫性阻塞(>5cm,Ic);肝静脉膜性狭窄(Ⅱa)、弥漫性阻塞(Ⅱb);下腔静脉与肝静脉混合型(Ⅲ型)。
BCS是一种全球性疾病,北印度、南非、中国、日本等国家和地区高发。病因至今尚未完全明确,发病较早者,多因先天性发育异常所致;发病年龄较晚者,常与血液高凝状态、肿瘤、外伤、红细胞增多症、慢性白血病、口服避孕药、妊娠或分娩、邻近肝静脉或下腔静脉的感染等因素有关。近年来认为BCS亦可发生于骨髓增生性疾病、白塞病、阵发性睡眠性血红蛋白尿症 、抗磷脂综合征、肉状瘤病、隐源性肠病、高半胱氨酸血症,以及维生素
、抗磷脂综合征、肉状瘤病、隐源性肠病、高半胱氨酸血症,以及维生素 缺乏等疾病。
缺乏等疾病。
本病病程数天至数年不等,临床表现与阻塞部位和阻塞程度有关。单纯的肝静脉阻塞者,临床表现以门静脉高压症 状为主,患者主要有消化不良、顽固性腹水、脾功能亢进
状为主,患者主要有消化不良、顽固性腹水、脾功能亢进 等表现,晚期可出现呕血与黑便。合并下腔静脉阻塞者,则同时出现门静脉高压和下腔静脉阻塞综合征的症状,患者双下肢、会阴部肿胀,自下而上的胸腹壁、腰背部浅静脉曲张,可有心慌、气短等心功能不全的症状,由于肾静脉回流障碍,可引起肾功能不全的表现,包括尿量
等表现,晚期可出现呕血与黑便。合并下腔静脉阻塞者,则同时出现门静脉高压和下腔静脉阻塞综合征的症状,患者双下肢、会阴部肿胀,自下而上的胸腹壁、腰背部浅静脉曲张,可有心慌、气短等心功能不全的症状,由于肾静脉回流障碍,可引起肾功能不全的表现,包括尿量 减少、全身水肿
减少、全身水肿 等。晚期病人可出现严重营养不良、消化道大出血、肝肾功能衰竭等。少数急性起病的患者,可有急性肝衰竭
等。晚期病人可出现严重营养不良、消化道大出血、肝肾功能衰竭等。少数急性起病的患者,可有急性肝衰竭 表现,出现肝性脑病
表现,出现肝性脑病 、黄疸
、黄疸 进行性加深,死亡率较高。
进行性加深,死亡率较高。
影像学检查可为BCS提供有价值的信息,对无法确诊,但又不能排除本病的患者,我们应行彩超筛选。彩色多普勒既能观察病变部位的形态、结构,又能了解血流动力学改变,可明确判断血管阻塞的部位、程度、范围及侧支循环情况,并可对病情分型,适合对患者作筛选检查,亦可作为术后随访和疗效判断的主要手段。血管造影 ,包括下腔静脉造影、选择性肝静脉造影,以及上、下腔静脉双重插管造影等,是诊断BCS的金标准,可清楚地显示病变的部位、阻塞的程度、类型及范围,对指导手术意义重大,且在造影的同时可行球囊导管扩张术和内支架植入术,诊治兼上,一举两得。彩色多普勒和选择性静脉造影联合应用几乎可以使BCS的诊断率高达100%。
,包括下腔静脉造影、选择性肝静脉造影,以及上、下腔静脉双重插管造影等,是诊断BCS的金标准,可清楚地显示病变的部位、阻塞的程度、类型及范围,对指导手术意义重大,且在造影的同时可行球囊导管扩张术和内支架植入术,诊治兼上,一举两得。彩色多普勒和选择性静脉造影联合应用几乎可以使BCS的诊断率高达100%。
Valla提出如下治疗策略:首选内科保守治疗,包括抗凝治疗、改善危险因素、利尿、预防门静脉高压等,其次行球囊导管扩张术及内支架置入术,再其次行经颈静脉肝内门腔支架分流术(TIPS),最后是肝移植 ,按此治疗策略,可使BCS的5年生存率达90%。临床上,我们应根据患者不同的类型及全身各脏器功能情况,来选择不同的治疗方案。
,按此治疗策略,可使BCS的5年生存率达90%。临床上,我们应根据患者不同的类型及全身各脏器功能情况,来选择不同的治疗方案。
BCS并不罕见,由于临床表现差异很大,具有复杂性和多样性,误诊率极高,有报道,初诊误诊率高达66.22%,以误诊为肝硬化概率最高,占44.44%。分析原因:①对本病缺乏充分的认识,先入为主,对以肝脾大、腹水为主要表现者首先考虑常见病肝硬化;②影像学检查误导,彩超的诸多征象与肝硬化相似,个别医院缺乏血管造影检查条件;③接诊医生临床经验不足,综合分析能力差。本例患者无肝炎、血吸虫病、结核、肾病及心脏病病史,无长期大量饮酒史,肝功能损伤较轻(发病初期肝功能正常),无脾功能亢进,肝硬化伴胸水、腹水,肝脏不缩小,反而增大,2年期间病情无明显恶化,这些都提示我们该患者绝不是简单的肝硬化,在2年的时间里,患者曾先后8次在多家医院住院治疗,均因医生未注意综合分析而导致较长时间的误诊。
三、病例点评
BCS临床表现差异很大,误诊率极高,对BCS的诊断要注意以下几点:①仔细、认真询问病史;②注意观察临床症状和体征;③充分利用现代医疗检查手段和设备(腹部超声探查是诊断BCS首选的、有价值的、非创伤性的检查,血管造影是确立BCS诊断的最有价值的方法);④全面准确分析病情,这样才能减少或避免误诊,使患者得到及时的诊治。
参考文献:
[1] Sharma A, Keshava SN, Eapen A, Elias E, Eapen CE. An Update on the Management of Budd-Chiari Syndrome. Dig Dis Sci. 2021;66(6):1780-1790.
[2] Iliescu L, Toma L, Mercan-Stanciu A, et al. Budd-Chiari syndrome - various etiologies and imagistic findings. A pictorial review. Med Ultrason. 2019;21(3):344-348.
[3] Tilanus HW. Budd-Chiari syndrome. Br J Surg. 1995;82(8):1023-1030.
[4] Hernández-Gea V, De Gottardi A, Leebeek FWG, Rautou PE, Salem R, Garcia-Pagan JC. Current knowledge in pathophysiology and management of Budd-Chiari syndrome and non-cirrhotic non-tumoral splanchnic vein thrombosis. J Hepatol. 2019;71(1):175-199.
[6] Valla DC. Primary Budd-Chiari syndrome. J Hepatol. 2009;50(1):195-203.
