
强直性脊柱炎合并极重度脊柱后凸畸形矫治术麻醉处理一例
作者:李立纲,韩磊,张瑞博,梁潇,孙焱芫,深圳大学总医院麻醉科
患者,男,45岁,110cm,49.5kg,BMI40.9kg/m2,ASAⅢ级。因“驼背27年,加重2年伴行走困难”入院。现病史:患者27年前无明显诱因出现右踝及右膝关节疼痛,当地诊断为类风湿关节炎,给予肌注青霉素 、右膝关节封闭后疼痛加重,抽出淡黄色积液,对症治疗2年后膝关节积液消失,开始出现驼背,进行性加重,10年前开始出现颈部活动受限。现驼背严重,胸壁与下腹部皮肤粘连,皮肤多处溃疡灶、活动受限。既往有上消化道出血
、右膝关节封闭后疼痛加重,抽出淡黄色积液,对症治疗2年后膝关节积液消失,开始出现驼背,进行性加重,10年前开始出现颈部活动受限。现驼背严重,胸壁与下腹部皮肤粘连,皮肤多处溃疡灶、活动受限。既往有上消化道出血 史,治疗信息不详。
史,治疗信息不详。
查体:P100次/分,BP143/89mmHg。头颈活动受限,面部贴近右侧大腿上方,鼻尖距右腿1.86cm,颏紧贴于胸骨,胸骨紧贴于耻骨,躯干呈折叠状态(图1),胸腹部皮肤多处溃疡灶。
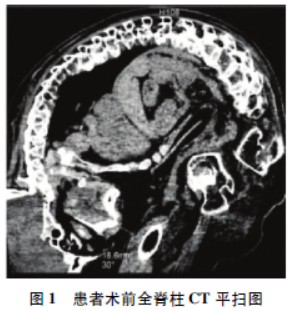
双下肢肌力因关节活动受限无法评估。动脉血气分析 示:pH7.45,PaO2 96.9mmHg,PaCO2 46.4mmHg,Hb121g/L,BE8.2mmol/L。CT示:L3—L5椎体压缩变扁;胸主动脉、双侧髂总动脉少许硬化;强直性脊柱炎累计双侧骶髂关节、髋关节;右侧第10肋骨陈旧性骨折;右肺、左肺下叶少许纤维灶;双肾多发结石、多发囊肿;骨质疏松。
示:pH7.45,PaO2 96.9mmHg,PaCO2 46.4mmHg,Hb121g/L,BE8.2mmol/L。CT示:L3—L5椎体压缩变扁;胸主动脉、双侧髂总动脉少许硬化;强直性脊柱炎累计双侧骶髂关节、髋关节;右侧第10肋骨陈旧性骨折;右肺、左肺下叶少许纤维灶;双肾多发结石、多发囊肿;骨质疏松。
心脏彩超示:左心室心肌运动未见明显异常,每博量(stroke volume,SV)21ml,左心室舒张末期容积(left ventricular end-diastolic volume,LVEDV)35ml,射血分数(ejection fraction,EF)64%。入院诊断:1)极重度强直性脊柱炎后凸畸形;2)强直性脊柱炎双侧髋关节强直。拟行“后路脊柱截骨矫形术”。患者于全身麻醉下行双侧股骨颈截骨术(Ⅰ期手术)。
入室后监测生命体征:体温(T)35.5℃,HR108次/分,RR23次/分,SpO295%,桡动脉穿刺测得有创血压(IBP)145/100mmHg。取右侧卧位,呋嘛滴鼻液3滴(10ml/瓶)滴鼻,右鼻孔置入鼻咽通气道,链接Y型螺纹管吸氧。开始泵注右美托咪定 0.4μg·kg-1·h-1,滴定法分次静脉注射舒芬太尼
0.4μg·kg-1·h-1,滴定法分次静脉注射舒芬太尼 共10μg,0.5%丁卡因
共10μg,0.5%丁卡因 通过鼻道扩充器(ID=6.5mm)经鼻孔咽喉部表面麻醉3次,间隔3~5min,期间密切观察患者神志和生命体征,15min后BIS从98降至83,警觉/镇静观察评分(observer's assessment of alertness/sedation,OAA/S)评分达3~4分,左鼻孔置入气管导管(ID=6.5mm),上级医师立于患者左侧,在纤维支气管镜引导下气管插管成功。
通过鼻道扩充器(ID=6.5mm)经鼻孔咽喉部表面麻醉3次,间隔3~5min,期间密切观察患者神志和生命体征,15min后BIS从98降至83,警觉/镇静观察评分(observer's assessment of alertness/sedation,OAA/S)评分达3~4分,左鼻孔置入气管导管(ID=6.5mm),上级医师立于患者左侧,在纤维支气管镜引导下气管插管成功。
气管插管后静脉注射丙泊酚 50mg、舒芬太尼5μg、罗库溴铵
50mg、舒芬太尼5μg、罗库溴铵 30mg进行麻醉诱导,术中吸入0.8%~1%七氟醚、泵注右美托咪定0.4μg·kg-1·h-1、丙泊酚2~3mg·kg-1·h-1、瑞芬太尼
30mg进行麻醉诱导,术中吸入0.8%~1%七氟醚、泵注右美托咪定0.4μg·kg-1·h-1、丙泊酚2~3mg·kg-1·h-1、瑞芬太尼 0.1μg·kg-1·min-1维持麻醉,维持BIS45~60,采用肺保护性通气策略:VT5ml/kg,PEEP5cmH2O周期性肺复张,间隔2h膨肺,膨肺压力30cmH2O,持续时间30s。根据动脉血气分析及脉搏
0.1μg·kg-1·min-1维持麻醉,维持BIS45~60,采用肺保护性通气策略:VT5ml/kg,PEEP5cmH2O周期性肺复张,间隔2h膨肺,膨肺压力30cmH2O,持续时间30s。根据动脉血气分析及脉搏 压变异度(pulse pressure variation,PPV)变化指导补液。
压变异度(pulse pressure variation,PPV)变化指导补液。
PPV大于13%加快补液速度,PPV小于9%时减慢输液速度,输液晶胶比例控制在2∶1,血红蛋白 (hemoglobin,Hb)低于90g/L时补充红细胞。术中进行目标导向液体管理和自体血回输,间断采血行血气分析,Ⅰ期术毕5min患者恢复自主呼吸、VT接近术前,20min意识完全恢复,带气管导管吸空气SpO2稳定于95%后,采用气管交换导管辅助下拔除气管插管,交换导管留置气管内继续观察15min无异常后拔除导管,继续监护15min后送回病房。
(hemoglobin,Hb)低于90g/L时补充红细胞。术中进行目标导向液体管理和自体血回输,间断采血行血气分析,Ⅰ期术毕5min患者恢复自主呼吸、VT接近术前,20min意识完全恢复,带气管导管吸空气SpO2稳定于95%后,采用气管交换导管辅助下拔除气管插管,交换导管留置气管内继续观察15min无异常后拔除导管,继续监护15min后送回病房。
患者于全身麻醉下行C7改良椎弓根椎体截骨(transpedicular subtraction osteotomy,PSO)和C4—T4后凸畸形矫正,植骨融合内固定术(Ⅱ期手术)。患者入室后常规监测:T35.5℃,HR105次/分,RR25次/分,SpO2 98%;桡动脉穿刺测得IBP126/75mmHg,Ⅱ期手术在B超引导下右颈内静脉置管监测中心静脉压(central venous pressure,CVP)、局部脑氧饱和度(rSO2)、连续心排血量(continuous cardiac output,CCO)。
气管插管、麻醉诱导、维持用药和通气方式同Ⅰ期,膨肺时评估肺保护性通气策略的容量反应性,SV下降>30%认为容量不足,目标导向性液体治疗指导循环管理。Ⅱ期摆放好手术体位 后,监测显示rSO2由56%~57%逐渐下降到46%~47%,此时MAP78mmHg,每搏量变异度(stroke volume variation,SVV)为9%,膨肺时SV下降<30%,排除容量不足。动脉血气分析结果示Hb76g/L,输注红细胞2U后rSO2升高至56%~57%,此时动脉血气分析提示Hb90g/L,未使用血管活性药物。
后,监测显示rSO2由56%~57%逐渐下降到46%~47%,此时MAP78mmHg,每搏量变异度(stroke volume variation,SVV)为9%,膨肺时SV下降<30%,排除容量不足。动脉血气分析结果示Hb76g/L,输注红细胞2U后rSO2升高至56%~57%,此时动脉血气分析提示Hb90g/L,未使用血管活性药物。
手术400min,术毕25min清醒拔管,观察30min无特殊返回病房。患者在全身麻醉下行T12、L3改良PSO和T8—L5后凸畸形矫正,植骨融合内固定术(Ⅲ期手术)。患者入室后监测体征:T35.7℃,HR82次/分,RR20次/分,SpO2 98%,桡动脉穿刺测得IBP136/79mmHg。Ⅲ期手术采用监测项目同Ⅱ期,面罩预充氧5min,静脉注射丙泊酚100mg、舒芬太尼15μg、罗库溴铵40mg快速诱导,可视喉镜下经鼻气管插管成功。术中麻醉维持用药、呼吸、循环管理方案同Ⅱ期,根据患者气道压、肺动态顺应性(dynamic compliance,Cdyn)变化调整通气模式及参数。
Ⅲ期截骨开始不久出现气道峰压由19cmH2O持续升高至23cmH2O,呼吸机P-V环向右旋转,零点与吸气末顶点连线趋向横轴Cdyn由53ml/cmH2O降低至28ml/cmH2O,提示Cdyn下降。分析原因后将膨肺间隔缩短为1h,通气模式由容量控制通气+呼气末正压(CMV+PEEP,VT5ml/kg,PEEP5cmH2O)转换为压力控制通气-容量补偿(PCV-VG,压力设定19cmH2O),调整Cdyn升高至50ml/cmH2O,后续手术过程证实此次调整后Cdyn逐渐改善,既避免了呼吸机相关性肺损伤发生又能提供足够的氧供给。
本期截骨期间经历一次短时间大量出血(1200ml),MAP由75mmHg降低至65mmHg,加快输血 速度维持Hb>90g/L,同时静脉输注去甲肾上腺素
速度维持Hb>90g/L,同时静脉输注去甲肾上腺素 16μg使MAP迅速回升至75mmHg,此期间rSO2下降幅度<10%。后续过程MAP浮动5mmHg以内。手术620min,术毕30min清醒拔管,观察30min无特殊返回病房。患者在全身麻醉下行双侧人工髋关节置换术
16μg使MAP迅速回升至75mmHg,此期间rSO2下降幅度<10%。后续过程MAP浮动5mmHg以内。手术620min,术毕30min清醒拔管,观察30min无特殊返回病房。患者在全身麻醉下行双侧人工髋关节置换术 (Ⅳ期手术)。
(Ⅳ期手术)。
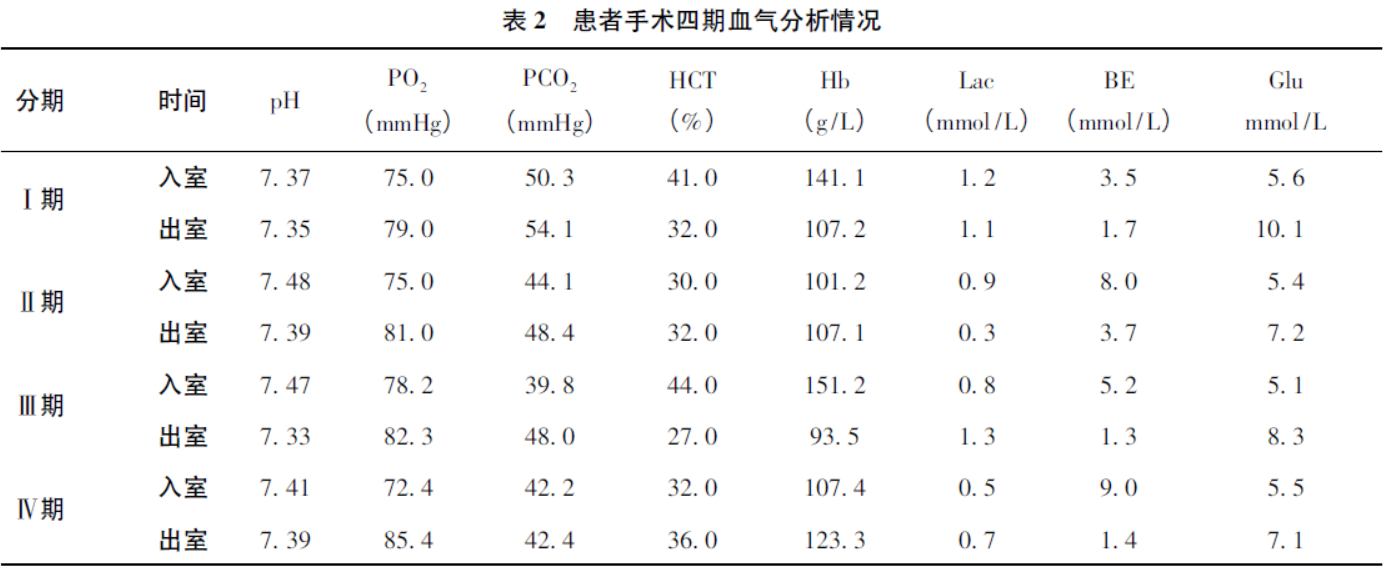
患者入室后监测体征:T36.2℃,HR92次/分,RR22次/分,SpO296%,桡动脉穿刺测得IBP105/59mmHg,B超引导下右颈内静脉置管测CVP,快速诱导经口插管,麻醉维持方案同Ⅲ期。本期呼吸参数较稳定,呼吸机P-V环提示Cdyn浮动范围50~57ml/cmH2O,MAP浮动范围75~80mmHg,rSO2变化幅度<10%,本期手术过程循环较平稳没有使用升压药物。手术420min,术毕15min清醒拔管,观察30min无特殊返回病房,患者出入量和内环境主要参数见表1—2。
本例患者经功能训练于术后60d可脱离助行器行走。
讨论
强直性脊柱炎是一种进行性发展的慢性疾病,常累及骶髂关节、延脊柱中轴向上发展,逐渐引起纤维结缔组织骨化、椎体强直,晚期发展为颈椎强直,胸、腰椎后凸畸形。本案患者极重度脊柱后凸畸形,属于少见病例,麻醉面临较大挑战,气管插管难度大,本病例着重讨论麻醉中呼吸和循环管理:困难气道的处理该患者为可预见困难气道,口鼻被遮挡,没有放置面罩、喉罩的足够空间,无法使用常规喉镜及其他硬质可视插管设备;由于颈部、髋部畸形严重,无法建立外科气道及体外循环通路,甚至一旦发生呼吸、循环衰竭,亦无法实施有效的心肺复苏,从而导致灾难性后果,纤维支气管镜清醒气管插管是该患者唯一可行的选择。
右美托咪定临床应用专家共识(2018)推荐:预期困难气道患者15min内静脉泵注右美托咪定1μg/kg,随后0.2~0.7μg·kg-1·h-1持续泵注,结合小剂量麻醉性镇痛药,在充分表面麻醉下能够使患者很好的耐受纤维支气管镜引导的气管插管和检查。本例Ⅰ期手术首先通过置入鼻咽通气道充分预吸氧提高患者对缺氧的耐受力,采用小剂量右美托咪定和舒芬太尼减少患者不良反应,对鼻、咽喉部进行充分表面麻醉,由经验丰富的麻醉科医师操作纤维支气管镜,成功置入气管导管。本例插管方法安全有效、患者耐受性好。
陈莹等研究表明后路脊柱手术中肺保护性通气策略患者Cdyn比传统通气患者更低、PaCO2更高、通气不足,不恰当的PEEP和肺复张手法不利于肺泡开放,肺泡塌陷激活促炎因子,改变毛细血管通透性,可能诱发呼吸机相关性肺炎。本例患者出现Cdyn下降可能跟PEEP设定不当或者肺保护性通气策略不适合Ⅲ期手术的特殊体位有关。循环和液体管理围术期循环管理的目的是通过恰当的液体治疗使机体内环境趋于稳态,维持或恢复正常生理机能。
刘欣等研究表明,脊柱侧弯后路融合术中,应用自体血回输有利于减少对异体血需求,降低输血反应发生率,维持血流动力学稳定,适用于术前Hb低和手术时间长的患者。本例患者4次手术均在连续监测下结合肺保护性通气策略的容量反应性评估指导目标导向性液体治疗,通过间断动脉血气分析,及时纠正内环境。例如:Ⅱ期经历rSO2由57%~56%逐渐下降到47%~46%,及时动脉血气分析,纠正低Hb血症,使机体始终处于较稳定的生理状态。
脊髓功能与脊髓血供和Hb浓度有着直接关系,其灌注压跟术中MAP密切相关。脊柱侧弯矫形术出血量大,常采用控制性降压技术减少术中出血。此外,术中监测rSO2也有利于管理血流动力学参数、早期发现脑、脊髓、肾脏等重要脏器缺氧和制定器官保护策略。
本例患者Ⅱ期术中监测一度提示双侧rSO2下降>15%,而MAP并未明显变化,此时血气分析提示Hb浓度为76g/L,通过输注红细胞使Hb浓度升至90g/L后rSO2逐渐回升,显示术中Hb浓度不低于90g/L更有利于维持神经系统氧供。
综上所述,重度脊柱畸形矫治手术复杂,术前应制定缜密的麻醉方案,力求通过全面监测指导呼吸、循环管理,但不应拘泥于固定模式,通过动态评估及时作出正确调整才能保证患者安全。
来源:李立纲,韩磊,张瑞博,梁潇,孙焱芫.强直性脊柱炎合并极重度脊柱后凸畸形矫治术麻醉处理一例[J].临床麻醉学杂志,2022,38(07):776-778.
