
军团菌感染致肝脏受累,你见过吗?
医脉通编译整理,未经授权请勿转载。
病例资料
患者女性,61岁。既往有贫血 和高血压病史。主因出现数天稀便、口服不耐受、呕吐、气促加重和咳痰入院。患者自述前往已知COVID-19确诊患者活动地区后不久出现症状。就诊时,患者出现心动过速,经静脉补液改善。血液动力学稳定,无发热
和高血压病史。主因出现数天稀便、口服不耐受、呕吐、气促加重和咳痰入院。患者自述前往已知COVID-19确诊患者活动地区后不久出现症状。就诊时,患者出现心动过速,经静脉补液改善。血液动力学稳定,无发热 ,血氧饱和度正常。
,血氧饱和度正常。
初步实验室检测结果显示,白细胞计数(WBC)升高34000 /mL,低钠132 mEq/L,低钾2.6 mmol/L,肌酐水平升高1.5 mg/dL。胸部X线检查呈广泛弥漫性左半胸实变(图1),与肺炎相符。随后急诊给予头孢曲松 静脉注射和阿奇霉素
静脉注射和阿奇霉素 口服。
口服。
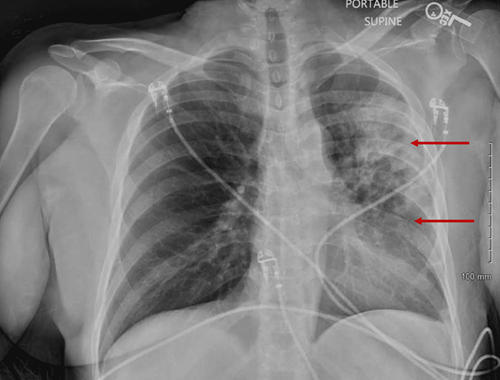
(图1 胸部X线检查)
腹部和骨盆CT扫描未见任何急性症状,肝静脉和门静脉通畅,且无胆道扩张。右上腹(RUQ)超声(US)检查显示回声正常,无肝肿大、未发现非酒精性脂肪性肝炎(NASH)、门静脉血栓形成或任何其他肝硬化病因。COVID-19检测以及血液和尿液培养均未发现异常。考虑胃肠炎、肺炎和低钠血症 。尿液军团菌抗原检测显示嗜肺军团菌血清1型抗原阳性。
。尿液军团菌抗原检测显示嗜肺军团菌血清1型抗原阳性。
入院第1天考虑到患者有持续性恶心史,肝功能检查 (LFTs)显示丙氨酸
(LFTs)显示丙氨酸 转氨酶升高(ALT:406 U/L) ,天冬氨酸转氨酶升高(AST:474 U/L)。患者静脉注射一次头孢曲松后停药,通过静脉补液、补充电解质,并继续服用阿奇霉素治疗。入院第2日,患者的肝酶水平继续上升,分别为ALT 619 U/L和AST 687 U/L,随后在持续抗生素治疗的整个住院期间呈下降趋势。肌酐水平(入院时为1.5 mg/dL)在静脉补液治疗后的整个住院过程中呈下降趋势,到第5日时达到最低点0.74 mg/dL。
转氨酶升高(ALT:406 U/L) ,天冬氨酸转氨酶升高(AST:474 U/L)。患者静脉注射一次头孢曲松后停药,通过静脉补液、补充电解质,并继续服用阿奇霉素治疗。入院第2日,患者的肝酶水平继续上升,分别为ALT 619 U/L和AST 687 U/L,随后在持续抗生素治疗的整个住院期间呈下降趋势。肌酐水平(入院时为1.5 mg/dL)在静脉补液治疗后的整个住院过程中呈下降趋势,到第5日时达到最低点0.74 mg/dL。
对患者的潜在病因进行全面排查,没有发现包括感染、自身免疫、遗传、代谢和血栓栓塞在内的明确病因。患者的凝血酶原时间(PT)/国际标准化比值(INR)正常,表明肝脏合成功能完整,急性肝炎感染组检查结果为阴性。患者否认有饮酒史,与上腹部超声检查结果一致,且AST:ALT比值<2,降低了酒精性病因的可疑性。
入院第5日,患者在使用抗生素治疗后症状有所改善,出院时肺部检查 正常,急性肾损伤
正常,急性肾损伤 (AKI)缓解,转氨酶下降。由于缺乏其他可能的病因,且伴随肝功能、肌酐的持续改善以及抗生素治疗后肺部症状的缓解,最终诊断为军团菌引起的急性肝炎伴胃肠炎。随后患者出院,执行肝功能下降的门诊监测计划。
(AKI)缓解,转氨酶下降。由于缺乏其他可能的病因,且伴随肝功能、肌酐的持续改善以及抗生素治疗后肺部症状的缓解,最终诊断为军团菌引起的急性肝炎伴胃肠炎。随后患者出院,执行肝功能下降的门诊监测计划。
分析讨论
军团菌是一种需氧革兰阴性杆菌,是社区获得性肺炎 (CAP)的病原体之一。军团菌感染可累及全身多个系统,除肺部病变之外,还可伴发肺外表现。鉴别军团菌的罕见肺外表现,对于确保早期治疗至关重要。在后COVID时代,COVID-19和军团病之间的表现有重叠,这使得肺外表现的识别更加重要。
(CAP)的病原体之一。军团菌感染可累及全身多个系统,除肺部病变之外,还可伴发肺外表现。鉴别军团菌的罕见肺外表现,对于确保早期治疗至关重要。在后COVID时代,COVID-19和军团病之间的表现有重叠,这使得肺外表现的识别更加重要。
与军团菌相关的实验室检查异常包括血磷、血钠水平降低,肝酶、血沉、铁蛋白以及C-反应蛋白 水平升高。X线胸片检查可显示肺炎和肺底部实变。本例患者除了低钠血症、白细胞增多和低磷血症外,还出现急性肾损伤(AKI),肌酐水平升高。军团菌感染引起AKI的发病原因多种多样,可与尿毒症、电解质紊乱、容量超负荷、凝血改变以及其他器官系统受损(如肝、肠)等有关。
水平升高。X线胸片检查可显示肺炎和肺底部实变。本例患者除了低钠血症、白细胞增多和低磷血症外,还出现急性肾损伤(AKI),肌酐水平升高。军团菌感染引起AKI的发病原因多种多样,可与尿毒症、电解质紊乱、容量超负荷、凝血改变以及其他器官系统受损(如肝、肠)等有关。
军团菌病的诊断可通过尿液抗原检测和痰培养 进行。对于疑似军团菌病的患者,建议进行尿液抗原检测和痰培养。尿液抗原检测作为一种快速的诊断试验,其敏感性超过85%,特异性超99%,但其只能检测嗜肺军团菌血清型;痰液培养一般需要3~5天的时间,可识别其他血清型。
进行。对于疑似军团菌病的患者,建议进行尿液抗原检测和痰培养。尿液抗原检测作为一种快速的诊断试验,其敏感性超过85%,特异性超99%,但其只能检测嗜肺军团菌血清型;痰液培养一般需要3~5天的时间,可识别其他血清型。
与其他肺炎病因相比,军团菌病引起肝功能障碍、血尿 和蛋白尿
和蛋白尿 的发生率更高。军团菌病常见的肺外表现有胃肠、肝、肾和神经系统异常,腹泻
的发生率更高。军团菌病常见的肺外表现有胃肠、肝、肾和神经系统异常,腹泻 、低钠发生率高,但大便检查无异常,肺外表现有时可先于肺炎或掩盖呼吸道症状。本例患者出现转氨酶峰值高于600 U/L,伴有低钠血症和肌酐水平升高。而肝功能异常检查排除了病毒性肝炎和酒精性肝炎等其他原因,患者表现为罕见但严重的军团菌病多系统表现,伴有肝功能障碍、低钠血症和AKI。
、低钠发生率高,但大便检查无异常,肺外表现有时可先于肺炎或掩盖呼吸道症状。本例患者出现转氨酶峰值高于600 U/L,伴有低钠血症和肌酐水平升高。而肝功能异常检查排除了病毒性肝炎和酒精性肝炎等其他原因,患者表现为罕见但严重的军团菌病多系统表现,伴有肝功能障碍、低钠血症和AKI。
肝脏受累是军团菌感染的一种肺外表现,血清转氨酶水平的轻度升高几乎在所有军团菌感染者中出现,但由于其在发病早期呈现轻度或短暂升高,临床常被忽视。早期发现的腹泻、ALT升高、低磷、低钠血症、尿蛋白阳性等,对提示军团菌肺炎的诊断有帮助。鉴于军团菌是一种胞内生物体,临床应选择能有效进入细胞的抗生素。推荐的抗生素种类包括氟喹诺酮类、大环内酯类和利福平 。首选药物包括左氧氟沙星
。首选药物包括左氧氟沙星 或阿奇霉素。
或阿奇霉素。
本例患者强调了在合并肺部和胃肠道症状的患者中考虑军团菌病以及进行包括肝脏和肾脏在内的器官功能障碍监测的重要性。早期发现和治疗可以降低发病率和死亡率。
参考资料:
1.Kumar D, Vanani N B, Dobbs J, et al. (April 12, 2023) Legionella-Induced Hepatitis: A Case Report. Cureus 15(4): e37497.
2.王佳鑫,于墨池,陈愉.军团菌感染致肺外表现及调控机制研究进展[J].华西医学,2021,36(01):8-13.
3.Brady MF, Sundareshan V. Legionnaires' Disease. [Updated 2021 Jul 18]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-.
