
丘脑底核脑深部电刺激术治疗泛酸激酶相关神经变性一例
作者:吕红,王军,禹红梅,阎雪晶,刘济源,何志义,中国医科大学附属第一医院
患者男性,33岁。因右上肢不自主扭转7年,行走不稳伴疼痛1年,于2019年6月28日首次至我院神经内科门诊就诊。患者7年前无明显诱因间断出现右上肢不自主扭转,影响右手灵活性,尤以打电话时显著,未予系统诊治。
2年前出现左上肢不自主扭转,紧张时加重、俯卧位减轻,双手精细活动笨拙,影响日常生活和活动,外院头部T2WI显示双侧苍白球对称性低信号,其内为高信号,提示苍白球黑质红核色素变性可能;进一步行全外显子组测序(WES),呈PANK2基因c.260A>G(p.Asp87Gly)和c.811G>C(p.Ala271Pro)杂合突变;临床诊断为泛酸激酶相关神经变性(PKAN)。经氯硝西泮 2mg/次(3次/d)、巴氯芬
2mg/次(3次/d)、巴氯芬 20mg/次(3次/d)和苯海索
20mg/次(3次/d)和苯海索 2mg/次(3次/d)治疗1年,症状无明显改善。
2mg/次(3次/d)治疗1年,症状无明显改善。
1年前上肢扭转症状加重并伴疼痛,严重影响进食,行走时全身向右侧扭转致行走不稳、姿势异常,尤以疼痛难以忍受,自行增加巴氯芬40mg/早、20mg/午、40mg/晚口服,症状呈进行性加重,遂首次至我院就诊,门诊头部MRI提示苍白球黑质红核色素变性。
为了缓解患者难以忍受的疼痛在原有治疗药物基础上加用加巴喷丁 300mg/次(3次/d)口服,服药至2020年5月14日再次就诊,主诉症状如前无改变,加用度洛西汀
300mg/次(3次/d)口服,服药至2020年5月14日再次就诊,主诉症状如前无改变,加用度洛西汀 60mg/d治疗1个月疼痛症状仍无改善,遂于2020年6月15日收入院。患者既往史、个人史及家族史均无特殊。
60mg/d治疗1个月疼痛症状仍无改善,遂于2020年6月15日收入院。患者既往史、个人史及家族史均无特殊。
诊断与治疗入院后体格检查进食困难,生活不能自理,角膜K-F环呈阴性;神志清楚,构音障碍 ;四肢肌力5级,肌张力增高;行走时右上肢抱于胸前、左上肢前举,左肩高于右肩,躯体向右侧扭转;双手指鼻时伴肢体扭转,指鼻试验
;四肢肌力5级,肌张力增高;行走时右上肢抱于胸前、左上肢前举,左肩高于右肩,躯体向右侧扭转;双手指鼻时伴肢体扭转,指鼻试验 缓慢、稳准,双侧跟-膝-胫试验稳准,深浅感觉查体未见异常;生理反射存在,病理反射未引出,脑膜刺激征
缓慢、稳准,双侧跟-膝-胫试验稳准,深浅感觉查体未见异常;生理反射存在,病理反射未引出,脑膜刺激征 呈阴性。
呈阴性。
Burke-Fahn-Marsden肌张力障碍量表(BFMDRS)评分为62,39项帕金森病 调查表(PDQ-39)评分为97,疼痛程度数字评价量表(NRS)评分5~10、平均8。实验室检查血液生化指标均于正常值范围。影像学检查:头部MRI显示双侧苍白球对称性短T2信号,其内可见长T2信号,呈典型“虎眼征”(图1),提示泛酸激酶相关神经变性。
调查表(PDQ-39)评分为97,疼痛程度数字评价量表(NRS)评分5~10、平均8。实验室检查血液生化指标均于正常值范围。影像学检查:头部MRI显示双侧苍白球对称性短T2信号,其内可见长T2信号,呈典型“虎眼征”(图1),提示泛酸激酶相关神经变性。
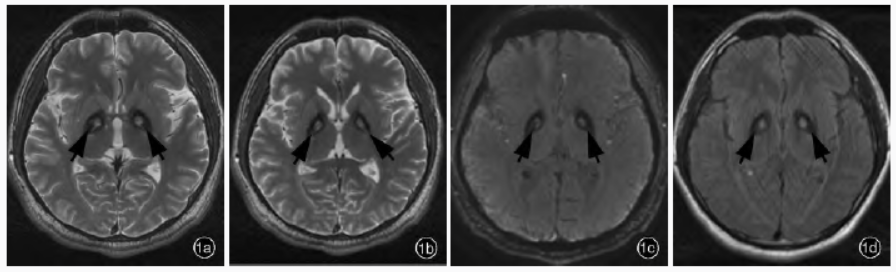
图1术前头部MRI检查所见1a,1b横断面T2WI显示双侧苍白球呈典型“虎眼征”(箭头所示)1c,1d横断面FLAIR成像显示双侧苍白球呈对称性低信号,其内可见高信号(箭头所示)
基因检测:根据美国医学遗传学和基因组学会(ACMG)指南,基因检测呈c.260A>G(p.Asp87Gly)致病性突变和c.811G>C(p.Ala271Pro)突变,后者临床意义尚不明确。结合患者病史、影像学和基因检测结果,最终诊断为泛酸激酶相关神经变性,分型为非经典型。
遂于2020年6月22日在全身麻醉下行双侧丘脑底核脑深部电刺激术(STN-DBS),安装Lekcell立体定位头架(瑞典Elekta公司),MRI扫描计算靶点坐标:x=±13mm,y(右侧)=-1.60mm、y(左侧)=-2mm,z(右侧)=-4.50mm、z(左侧)=-4.10mm。
术中行多通道电生理学监测,于双侧丘脑底核各植入2根微电极,选择前方通道和中间通道,每根微电极单独记录电生理信号,自出现典型丘脑底核电生理信号至信号消失的时间定义为电生理信号长度,对比两根微电极记录的电生理信号强度和长度,综合选择强度强、长度长的微电极针道植入永久性颅内电极,每根电极有4个刺激触点,右侧电极刺激触点标注为0、1、2、3,左侧电极刺激触点标注为8、9、10、11,双侧均选择前方通道植入永久性颅内电极,双侧电生理信号长度均为5mm(图2)。
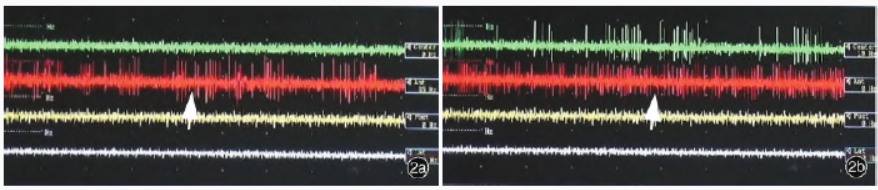
图2术中行多通道微电极电生理学监测显示,术中于双侧丘脑底核各植入2根微电极记录电生理信号,选择信号强度强、信号长度长的针道植入永久性颅内电极2a右侧前方通道植入电极(箭头所示)2b左侧前方通道植入电极(箭头所示)
术中唤醒,予临时电刺激,C3+C0-、电压为1.50~5.00V、脉宽为60μs、频率为130Hz,患者肌张力降低,双手活动灵活,电压升至5V时无不适感,缝合局部皮肤,连接导线与临时刺激器。术后当天复查头部CT与MRI融合,电极位置准确(图3),遂以外挂方式给予电刺激1周,刺激参数为右侧C3+C1-C2-,电压2.20V、脉宽60μs、频率130Hz;左侧C11+C9-C10-,电压2V、脉宽60μs、频率130Hz;患者肌张力障碍和疼痛症状明显缓解,术后第8天将永久性可充电植入式神经刺激器(ActivaRC,美国Medtronic公司)植入体内,植入后刺激参数保持不变。
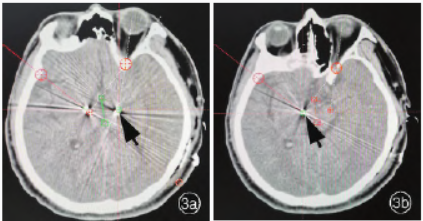
图3术后头部CT与MRI融合所见3a左侧电极位置准确(箭头所示)3b右侧电极位置准确(箭头所示)
随访与转归:术后3天患者的肌张力障碍和疼痛症状完全缓解,行走姿势正常、稳定性明显改善,BFMDRS评分为零。术后10天(植入刺激器后2天)出现欣快等精神症状,遂进一步调整刺激参数为右侧C2+C1-,电压2V、脉宽90μs、频率130Hz;左侧C11+C10-,电压2V、脉宽90μs、频率130Hz。精神症状消失,运动功能障碍改善稳定。术后随访1年,BFMDRS和PDQ-39评分均为零,疼痛症状消失,改善率达100%。目前仍在随访中。
讨论
泛酸激酶相关神经变性是以基底节铁离子沉积为特征表现的神经变性病,是脑组织铁沉积神经变性病(NBIA)的一种亚型,既往称为苍白球黑质红核色素变性,也称Hallervorden-Spatz病(HSD)。该病为常染色体 隐性遗传性疾病,致病基因为定位于染色体20p12.3~13的PANK2,发病率为1/100万~3/100万。
隐性遗传性疾病,致病基因为定位于染色体20p12.3~13的PANK2,发病率为1/100万~3/100万。
根据发病年龄和临床表现分为经典型(早发型)和非经典型(晚发型)。经典型病例通常于10岁前发病,约90%发生于3~6岁,主要以步态障碍和姿势异常为首发表现,以进行性肌张力障碍和构音障碍为特征,可合并胆囊炎、癫和精神症状,视网膜色素变性 (RP)和视神经萎缩
(RP)和视神经萎缩 亦较常见;非经典型患者一般于13~14岁发病,亦可成年发病,临床异质性较大,主要表现为肌张力障碍、步态障碍和行走不稳,发病年龄越晚、生存期越长。
亦较常见;非经典型患者一般于13~14岁发病,亦可成年发病,临床异质性较大,主要表现为肌张力障碍、步态障碍和行走不稳,发病年龄越晚、生存期越长。
研究显示,经典型和约1/3的非经典型患者存在PANK2基因变异,其临床表现存在异质性,这可能与其突变位点及残留的泛酸激酶(PANK)活性不同有关。PANK2是辅酶A 合成过程中的关键酶,PANK2基因变异可抑制PANK2蛋白的合成,导致半胱氨酸及其中间产物聚集,半胱氨酸与铁离子结合生成复合物,由于苍白球和黑质内质网非血红蛋白
合成过程中的关键酶,PANK2基因变异可抑制PANK2蛋白的合成,导致半胱氨酸及其中间产物聚集,半胱氨酸与铁离子结合生成复合物,由于苍白球和黑质内质网非血红蛋白 铁含量最高,半胱氨酸更易沉积于此,半胱氨酸迅速氧化产生的游离半胱氨酸进一步加剧铁离子诱导的脂质过氧化反应,导致自由基产生和细胞膜合成损伤,膜蛋白合成障碍,最终发生神经元变性。
铁含量最高,半胱氨酸更易沉积于此,半胱氨酸迅速氧化产生的游离半胱氨酸进一步加剧铁离子诱导的脂质过氧化反应,导致自由基产生和细胞膜合成损伤,膜蛋白合成障碍,最终发生神经元变性。
局部铁离子沉积形成MRI上的短T2信号,其内神经元变性坏死和神经胶质增生形成MRI上的长T2信号,因此,MRI呈现T2WI双侧苍白球对称性低信号,其内可见高信号,形似虎眼,称为“虎眼征”。存在PANK2基因变异患者均可见MR“I虎眼征”,而未检测到PANK2基因变异患者MRI可能仅表现为双侧苍白球对称性短T2信号。
该例患者存在PANK2基因杂合突变,MRI可见典型的“虎眼征”,与既往文献报道相一致。目前,泛酸激酶相关神经变性的药物治疗主要包括苯二氮类、左旋多巴 、铁螯合剂,以及抗抑郁、抗癫、肉毒杆菌毒素等改善局灶性肌张力障碍的药物,对于药物难治性泛酸激酶相关神经变性则考虑鞘内注射巴氯芬、脑深部电刺激术等手术治疗方案。
、铁螯合剂,以及抗抑郁、抗癫、肉毒杆菌毒素等改善局灶性肌张力障碍的药物,对于药物难治性泛酸激酶相关神经变性则考虑鞘内注射巴氯芬、脑深部电刺激术等手术治疗方案。
尽管目前该病在遗传学和影像学诊断方面已取得重大进展,但尚无有效预防甚至治愈疾病的药物,药物治疗仅可轻至中度缓解症状,加之鞘内注射巴氯芬治疗肌张力障碍疗效欠佳,随着功能神经外科的发展,脑深部电刺激术得到越来越多的关注。
大量研究业已证实,苍白球内侧部脑深部电刺激术(Gpi-DBS)在泛酸激酶相关神经变性治疗中的有效性和安全性,且STN-DBS可以改善患者肌张力障碍,尤其对以肢体肌张力障碍为主要表现患者的改善作用更明显。根据2013年来自丹麦的一项临床试验,于肌张力障碍患者的双侧丘脑底核和苍白球内侧部各植入2根电极,予以电刺激6个月显示,STN-DBS的有效性和安全性与Gpi-DBS相当,且患者耐受性更佳。
丘脑底核体积较小,电刺激时相对省电,对于选择非充电电池的患者,STN-DBS较Gpi-DBS更为经济、实惠。该例患者以肢体肌张力障碍为主要表现,无认知功能障碍,由于其苍白球内侧部核团局部神经元已发生变性坏死,故选择STN-DBS,术后1年随访时发现窄双极刺激(以1根电极4个触点中相邻2个触点分别作为正极和负极)可有效改善肌张力障碍且缓解疼痛。
既往认为,STN-DBS治疗肌张力障碍时无论是刺激模式、电压、脉宽和频率等刺激电量均高于帕金森病,但本文患者的刺激电量显著低于帕金森病患者且术后1年内维持稳定,不仅省电且疗效显著。因此,对于青年、无认知功能障碍、以肢体肌张力障碍为主要表现的泛酸激酶相关神经变性患者,丘脑底核可以作为首选刺激部位。
既往文献报道,脑深部电刺激术治疗肌张力障碍后6个月至数年可逐渐达到最佳疗效,本文患者在外挂刺激阶段,肌张力障碍即明显改善,可能与患者术前肌张力障碍严重、BFMDRS评分较高有关。此外,有研究显示,原发性全身性肌张力障碍患者脑深部电刺激术后数年症状仍持续改善,关闭刺激器后仍有部分患者的症状改善,而且有极少数Meige综合征患者关闭刺激器后症状仍持续改善逾1年。
有研究显示,与原发性肌张力障碍相比,泛酸激酶相关神经变性患者脑深部电刺激术的长期疗效较差,多于术后1~2年症状改善明显。上述研究结果提示,由于泛酸激酶相关神经变性致肌张力障碍与原发性肌张力障碍的发病机制不同,二者的脑深部电刺激术的疗效亦不尽一致。原发性肌张力障碍的病程短、症状轻是手术疗效较好的独立预测因素。
泛酸激酶相关神经变性由于发病率较低,临床异质性较大,现有的个案报道或系列病例报道显示,脑深部电刺激术疗效差异较大,尚缺乏有效的术前预测因素。Meta分析显示,经过1年随访,非经典型患者脑深部电刺激术疗效优于经典型,可能与发病年龄晚、病程进展缓慢有关。
今后随着样本量的增加,可进一步分层分析,为不同临床表型、不同基因型泛酸激酶相关神经变性患者的脑深部电刺激术疗效提供依据。除药物治疗和外科手术外,康复治疗亦十分重要,应由专业的康复科医师评估后制定康复治疗方案,辅助降低肌张力,改善言语障碍和吞咽困难 等症状,降低病残风险,提高生活质量。
等症状,降低病残风险,提高生活质量。
本文患者采取双侧STN-DBS,与Gpi-DBS相比,国内采用治疗的STN-DBS报道较少,但临床疗效显著。虽然脑深部电刺激术对泛酸激酶相关神经变性致肌张力障碍的长期疗效尚缺乏大规模随机对照临床研究,但对于药物难治性非经典型患者,尤其是青年患者,建议尽早尝试脑深部电刺激术以改善患者症状,提高生活质量。
来源:吕红,王军,禹红梅,阎雪晶,刘济源,何志义.丘脑底核脑深部电刺激术治疗泛酸激酶相关神经变性一例[J].中国现代神经疾病杂志,2022,22(03):211-215.
