
异时性原发性支气管肺癌合并原发性乳腺淋巴瘤误诊1例
作者:魏美文,雷炳松,叶华容,湖北省华润武钢总医院超声科
患者女,67岁。发现右侧乳房包块2月。2012年因原发性支气管肺鳞癌行手术治疗。查体:右乳外上象限可触及一大小约2.5cm×2.0cm肿块,质硬,光滑,边界尚清,无压痛,活动度尚可。
超声检查:右乳9点钟距乳头约2.5cm处见大小约2.5cm×1.9cm混合回声团,形态不规则,边界不清,内部呈“丝网状”结构,未见钙化灶,后方回声无改变(图1a),右乳10点钟方向距乳头约1.5cm处见大小约2.2cm×1.0cm类似混合回声团,余处乳腺组织回声增强,内见不规则的管状低回声。
CDFI:上述混合回声团内见较丰富的血流信号,可见粗大穿支血管(图1b),动脉血流频谱呈高阻型,其中一支血管Vs:30.5cm/s,RI:0.78(图1c)。右侧腋窝可见多个类圆形淋巴结回声,皮髓质分界不清,淋巴门结构消失,其中较大一个大小约1.4cm×0.9cm。CDFI:淋巴结内见较丰富的血流信号。超声检查见右乳实质占位性病变BI-RADS5类,右侧腋窝淋巴结肿大。MRI显示右乳肿瘤性病变(BI-RADS4类)。
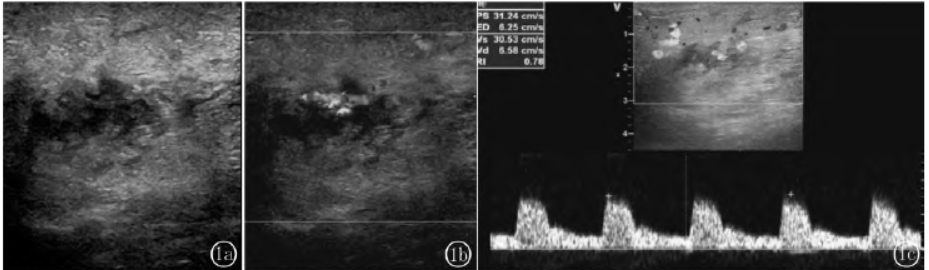
图1超声图像。图1a右乳9点钟可见2.5cm×1.9cm混合回声团,内部呈“丝网状”结构,后方回声无改变;图1b结节内可见较丰富的血流;图1c结节内动脉血流频谱呈高阻型
遂行右侧乳房病损扩大切除术,病理显微镜下可见肿瘤细胞为弥漫分布的淋巴样细胞,浸润在乳腺间质中,细胞较大大小一致,细胞质稀少、淡染,细胞核呈圆形、卵圆形(图2),弥漫大B细胞淋巴瘤 ,非特指活化细胞来源。免疫组化结果:CD20(+),CD3(弱+),CD19(+),CD22(+),CD10(-),Bcl-2(+),Bcl-6(+),MUMI(+),C-Myc(+,30%),CD5(-),Cyclin1(-),CD21(-),CD30(-),P53(弱,10%),TdT(-),MPO(-),CD34(-),Ki67(LI:70%)原位杂交检测EBV:EBER(-)。诊断:乳腺非霍奇金淋巴瘤
,非特指活化细胞来源。免疫组化结果:CD20(+),CD3(弱+),CD19(+),CD22(+),CD10(-),Bcl-2(+),Bcl-6(+),MUMI(+),C-Myc(+,30%),CD5(-),Cyclin1(-),CD21(-),CD30(-),P53(弱,10%),TdT(-),MPO(-),CD34(-),Ki67(LI:70%)原位杂交检测EBV:EBER(-)。诊断:乳腺非霍奇金淋巴瘤 ,符合弥漫性大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)。患者骨髓活检未见异常,血常规
,符合弥漫性大B细胞淋巴瘤(diffuse large B-cell lymphoma,DLBCL)。患者骨髓活检未见异常,血常规 、肝肾功能及血清乳酸脱氢酶
、肝肾功能及血清乳酸脱氢酶 均正常。
均正常。
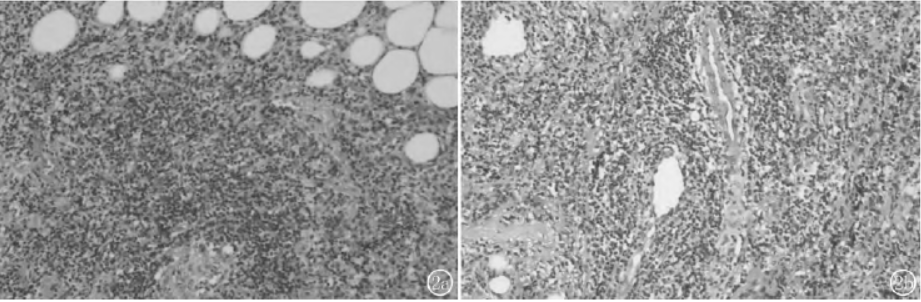
图2显微镜下可见肿瘤细胞为弥漫分布的淋巴样细胞,浸润在乳腺间质中,细胞较大大小一致,细胞质稀少、淡染,细胞核呈圆形、卵圆形(H-E染色,×400)
讨论
文献报道,原发性乳腺淋巴瘤(primary breast lymphoma,PBL)仅占乳腺恶性肿瘤的0.04%~0.50%,本例为异时性原发性支气管肺癌合并原发性乳腺淋巴瘤,临床更罕见,其发病机制尚不明确,有学者认为淋巴瘤和肺癌的发生可能存在一定的关联,需与原发性肺淋巴瘤继发乳腺淋巴瘤相鉴别。
PBL的高发年龄为40~60岁,女性占95%以上,多表现为活动性的乳房无痛性肿块,发展快,常伴有中枢神经系统转移症状,预后很差。本例患者为65岁女性,原发性支气管肺鳞癌术后8年合并右侧乳腺多发原发性弥漫性大B细胞淋巴瘤,超声诊断提示恶性,但未考虑原发性乳腺淋巴瘤,这与该病罕见及缺乏对其认知有关。
因PBL早期常以偶然发现乳腺肿块或伴同侧腋窝淋巴结肿大为首发症状,临床较难与乳腺癌 鉴别,且超声诊断倾向于乳腺癌,导致本例患者误诊而切除患侧乳腺,延误全身化学治疗,其准确的术前诊断、分期及预后评估对于制定治疗方案有重要意义,可避免不必要的乳腺根治性手术。本例患者为单侧多发混合回声团块,内部呈“丝网状”结构,后方回声无改变,内可见较丰富的高阻动脉血流,符合PBL声像图改变。
鉴别,且超声诊断倾向于乳腺癌,导致本例患者误诊而切除患侧乳腺,延误全身化学治疗,其准确的术前诊断、分期及预后评估对于制定治疗方案有重要意义,可避免不必要的乳腺根治性手术。本例患者为单侧多发混合回声团块,内部呈“丝网状”结构,后方回声无改变,内可见较丰富的高阻动脉血流,符合PBL声像图改变。
来源:异时性原发性支气管肺癌合并原发性乳腺淋巴瘤误诊1例[J].医学影像学杂志,2022(04):715-716.
