
腰骶椎恶性副神经节瘤伴盆腔转移一例
作者:陈娜娜,郭立,昆明医科大学第二附属医院放射科
本文为回顾性研究,经过昆明医科大学第二附属医院医学伦理委员会批准(批准文号:2022-99),免除受试者知情同意。
患者男,34岁。因“腰痛伴左下肢活动障碍5日”于2019年5月就诊于外院,行检查示L1椎体恶性肿瘤,并行经前路L1椎体肿瘤切除及脊柱钉棒内固定术,术后病理报告示副神经节瘤(paraganglioma,PGL)。现患者仍有头痛 、头晕,并左下肢疼痛,门诊于2020年7月以“椎体PGL”收入我院。
、头晕,并左下肢疼痛,门诊于2020年7月以“椎体PGL”收入我院。
实验室检查:糖类抗原CA-125380.70U/mL,神经元特异性烯醇化酶(neuron specific enolase,NSE)21.99ng/mL。查体:血压130/72mmHg(1mmHg=0.133kPa),既往未曾监测血压情况。MRI检查示L1椎体部分缺如并钛网影,L1椎体后份见团块状稍长T1稍长T2信号(图1A),压脂后呈稍高信号(图1B),增强后呈明显均匀强化(图1C)。T11~T12椎体前方见团块状明显均匀强化灶及L1椎体斑片状强化灶(图1D)。
另外骶骨左份骨质破坏并不规则团块状稍长及稍短T2信号病变(图1E),大小约3.7cm×5.5cm×5.9cm,增强后呈明显不均匀强化,其内可见液化坏死区(图1F)。此外盆腔(膀胱直肠间隙)见团块状稍长T1稍长T2信号病变(图1G),大小约5.8cm×2.3cm×3.6cm,高b值(b=700s/mm2)扩散加权成像(diffusion weighted imaging,DWI)病灶呈高信号(图1H),表观扩散系数(apparent diffusion coefficient,ADC)图呈低信号,增强后呈明显均匀强化(图1I)。
影像诊断:L1椎体病变,结合相关病史,考虑肿瘤残留;T11~T12椎体前方及骶骨S1~S2左份病变,考虑PGL复发;盆腔病变,考虑转移灶。完善相关检查后在实时超声引导下用18G活检针穿刺引导,对直肠膀胱间隙病变取材,并经皮逐层进针对包块进行取材2次,取材后送病检。免疫组织化学结果:CD56(+)、P53(-)、CD34(血管+)、Ki-67(10%)、CgA(+)、Syn(+)、NSE(+)、Vim(+)、S100(-)、SYN(-)、SMA(-)、bcl-2(-)、desmin(-)。穿刺组织病理诊断:PGL(图1J)。
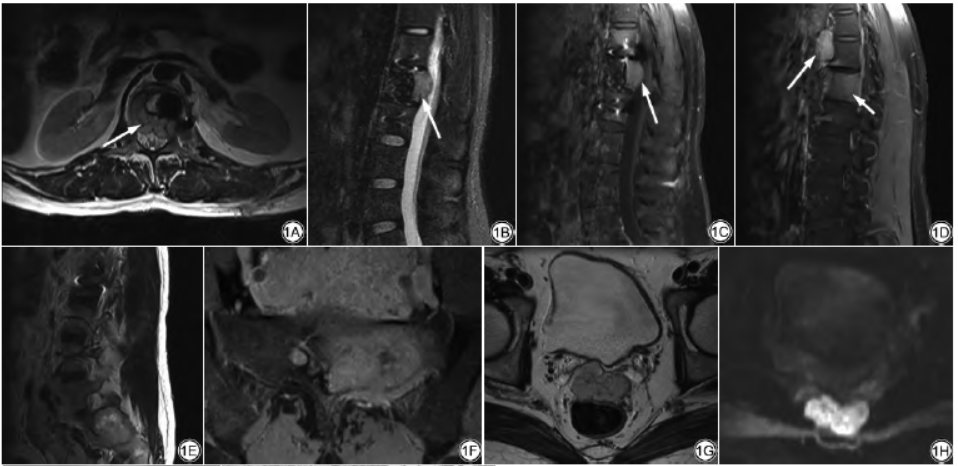
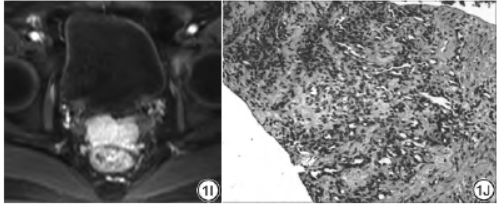
图1男,34岁,腰骶椎恶性副神经节瘤伴盆腔转移。1A:轴位T2WI示L1椎体后份病灶(长箭)稍高信号;1B:矢状位T2WI压脂示L1椎体后份病灶(长箭)稍高信号,病变突向椎管致相应平面椎管狭窄;1C:矢状位T1WI增强示L1椎体病灶(长箭)明显均匀强化;1D:矢状位T1WI增强示T11~T12椎体前方病灶(长箭)明显均匀强化,L1椎体斑片状强化(短箭);1E:矢状位T2WI示骶骨病灶混杂稍高信号;1F:轴位T1WI增强示骶骨左份病灶明显不均匀强化灶,中心可见斑片状无强化区1G:轴位T2WI示膀胱直肠间隙病灶稍高信号;1H:膀胱直肠间隙病灶在DWI呈高信号;1I:轴位T1WI增强示膀胱直肠间隙病灶明显均匀强化,病变与双侧精囊腺后缘及直肠前壁分界欠清;1J:病理图示镜下瘤细胞大小较一致,呈片状排列,未见明显核分裂象(HE×40)。
讨论
PGL是一种少见的神经内分泌肿瘤,1908年由Miller等首次报道。PGL起源于神经嵴细胞,神经嵴细胞可分化为交感神经细胞和副交感神经细胞。交感性PGL多见于脊柱旁、腹膜后与盆腹腔,副交感性PGL大部分发生在颈部与颅底,以颈动脉体瘤和颈静脉球瘤常见。
2017年版WHO内分泌肿瘤分类中,PGL由恶性潜能不能确定性肿瘤升级为恶性肿瘤。所有PGL都有发生转移的恶性潜能,PGL的转移风险约为40%。此外PGL转移有严格的定义,即原来没有嗜铬性组织的部位出现肿瘤,否则应视和遗传相关因素有关,尤其是与编码琥珀酸脱氢酶B亚单位(succinate dehydrogenase gene subunit B)基因突变有关。
PGL以腹膜后及颈部多见,发生于脊柱的PGL相对少见,经查阅相关文献发现多是发生于椎管内(尤其是马尾终丝区域)及骶骨原发性骨内PGL的个案报道,本例发生于腰骶椎PGL伴盆腔转移者罕见。PGL的临床症状常与儿茶酚胺 的分泌有关,如间歇性高血压、头痛、心悸
的分泌有关,如间歇性高血压、头痛、心悸 等。
等。
根据PGL肿瘤能否分泌儿茶酚胺类物质,脊柱PGL分为功能性和非功能性PGL,绝大多数为后者。本例患者因左下肢疼痛伴头痛就诊,且伴随着血压轻度升高,这可能是由于儿茶酚胺分泌过量导致的血压升高及头痛。
典型PGL的MRI表现是肿瘤较小则信号均匀,在T1WI呈等或稍低信号,在T2WI呈稍高或高信号,若肿瘤较大则常伴坏死和出血呈不均匀混杂信号。PGL为富血供肿瘤,增强后明显强化,且多存在增粗的供血动脉,所以在部分病灶内或病灶周围,我们能见到迂曲增粗的肿瘤血管,肿瘤实质内出现条状低信号,形成所谓“椒盐征”。
不同部位肾上腺外PGL的影像学特征一般类似,本例为腰骶椎及盆腔富血供病变,其中骶椎病灶较大,其内存在坏死故信号混杂。本例患者的影像表现与发生在其他部位的PGL相似,只是并未出现迂曲增粗的肿瘤血管,以及盆腔病灶的出现让我们术前仅依靠影像学定性诊断椎体PGL伴盆腔转移比较困难。PGL肿瘤组织主要由主细胞和支持细胞构成,瘤细胞多胞质较丰富,核分裂象少见。
免疫组织化学方面,CgA是神经内分泌细胞分泌的一种特异性蛋白,其诊断PGL的敏感度为83%。Syn和NSE是主细胞最敏感的标记物,Syn和NSE可作为PGL比较特异和准确的免疫标志物,此外约半数转移性PGL患者的NSE明显增高,故血浆NSE水平可用于鉴别转移性/非转移性肿瘤。
本例CgA、Syn、NSE均表达阳性,符合转移性PGL病理免疫组织化学表现。椎体PGL需与下列疾病相鉴别:(1)转移瘤:多发且大小不一的骨质破坏区,常伴椎体压缩、硬膜外侵犯及软组织肿块,常累及椎体后部及椎弓根;(2)淋巴瘤:椎体骨质破坏不明显,易形成椎旁软组织肿块,病变信号均匀,增强呈轻中度强化;(3)脊索瘤 :约50%见于骶尾区,其他椎体约15%,其中骶尾区常可见钙化,T2WI表现为弥漫的高信号并分隔状低信号,增强多为不均匀强化;(4)神经鞘瘤:好发于邻近肾脏的脊椎旁或骶前腹膜后间隙,信号多不均匀,钙化常见,若肿瘤蔓延至椎间孔及椎管内出现典型哑铃征,则高度提示神经鞘瘤。
:约50%见于骶尾区,其他椎体约15%,其中骶尾区常可见钙化,T2WI表现为弥漫的高信号并分隔状低信号,增强多为不均匀强化;(4)神经鞘瘤:好发于邻近肾脏的脊椎旁或骶前腹膜后间隙,信号多不均匀,钙化常见,若肿瘤蔓延至椎间孔及椎管内出现典型哑铃征,则高度提示神经鞘瘤。
综上所述,椎体恶性PGL伴盆腔转移罕见,影像学表现尚缺乏特异性,确诊仍需依靠病理组织学检查。
来源:陈娜娜,郭立.腰骶椎恶性副神经节瘤伴盆腔转移一例[J].磁共振成像 ,2022,13(04):141-142.
,2022,13(04):141-142.
