
颅骨修补术后猝死1例报道及文献复习
作者:卢佩林,辛涛,闫亚洲,荆洁,潘源,解放军第971医院神经外科
颅骨修补术通常被认为是一种简单安全的常规手术,但近年来,随着手术病例数的增多,在术后出现患者意识状态 恶化甚至死亡的病例屡见报道,猝死原因尚不明朗。本研究纳入解放军第971医院神经外科2020年收治的1例颅骨修补术后猝死患者,并结合相关文献进行复习。现报告如下。
恶化甚至死亡的病例屡见报道,猝死原因尚不明朗。本研究纳入解放军第971医院神经外科2020年收治的1例颅骨修补术后猝死患者,并结合相关文献进行复习。现报告如下。
1.病例资料
患者男,74岁,因“自发性脑出血 术后颅骨缺损6个月”收住入院治疗。既往有高血压、糖尿病病史,长期吸烟史,颈动脉支架置入病史。患者6个月前因“突发意识不清1h”就诊,诊断为左侧颞顶叶自发性脑出血,脑疝
术后颅骨缺损6个月”收住入院治疗。既往有高血压、糖尿病病史,长期吸烟史,颈动脉支架置入病史。患者6个月前因“突发意识不清1h”就诊,诊断为左侧颞顶叶自发性脑出血,脑疝 (图1A、B),急诊全麻下开颅血肿清除术+去骨瓣减压术。
(图1A、B),急诊全麻下开颅血肿清除术+去骨瓣减压术。
术后恢复良好,经高压氧、针灸康复等治疗,术后1个月可在扶持下缓慢步行,遗留反应慢、感觉性失语症 状;但术后2个月开始,患者意识状态及右侧肢体活动渐差,至术后3个月再次就诊时,查体:T36.5℃,P85次/min,R21次/min,BP140/85mmHg,左侧额颞顶部颅骨缺损部位凹陷严重,意识模糊,右侧肢体肌力Ⅲ级,左侧肢体肌力V级,CT检查
状;但术后2个月开始,患者意识状态及右侧肢体活动渐差,至术后3个月再次就诊时,查体:T36.5℃,P85次/min,R21次/min,BP140/85mmHg,左侧额颞顶部颅骨缺损部位凹陷严重,意识模糊,右侧肢体肌力Ⅲ级,左侧肢体肌力V级,CT检查 提示中线明显右移,脑室受压变形(图1C、D)。
提示中线明显右移,脑室受压变形(图1C、D)。
于2020年6月2日完善术前准备后,行全麻下PEEK材料修补术,术中全麻下维持血压90~110/60~70mmHg,心率60~90次/min,术中血氧饱和度100%,手术持续3h;术毕皮下留置引流管 ,手术顺利结束。术后患者恢复自主呼吸,32次/min,手术结束时血压118/70mmHg,心率90次/min,拔除气管插管返回病房,术后未恢复意识,患者呈嗜睡状态。
,手术顺利结束。术后患者恢复自主呼吸,32次/min,手术结束时血压118/70mmHg,心率90次/min,拔除气管插管返回病房,术后未恢复意识,患者呈嗜睡状态。
术后2h许,患者出现血压及氧饱和度下降,面色苍白,大汗,查体:深昏迷,T36.2℃,呼吸21次/分,浅弱,血压70/50mmHg,sPO270%左右,心率96次/分,心电监护仪显示心电图 波形正常,立即予以气管插管,呼吸机辅助呼吸,抗休克等抢救治疗,抢救2h后,心跳停止;抢救过程中急查心肌酶,肌红蛋白
波形正常,立即予以气管插管,呼吸机辅助呼吸,抗休克等抢救治疗,抢救2h后,心跳停止;抢救过程中急查心肌酶,肌红蛋白 282.3ng/mL,超敏肌钙蛋白
282.3ng/mL,超敏肌钙蛋白 25ng/L,血气分析:pH6.96,PCO2 61.7mmHg,PO229mmHg,全血剩余碱-18.2,氧饱和度28.4%,血气分析提示患者处于缺氧状态。
25ng/L,血气分析:pH6.96,PCO2 61.7mmHg,PO229mmHg,全血剩余碱-18.2,氧饱和度28.4%,血气分析提示患者处于缺氧状态。
经心内科、麻醉科、ICU等相关科室联合抢救,持续4h,抢救无效死亡;抢救结束时复查颅脑CT,骨板下血性积液,未见明显颅内出血,中线结构恢复至中线,脑室、脑池受压解除,双侧大脑弥漫性肿胀,右侧额部少量蛛网膜下腔出血 ,局部低密度灶(图1E、F)。死亡推断急性肺栓塞
,局部低密度灶(图1E、F)。死亡推断急性肺栓塞 。
。
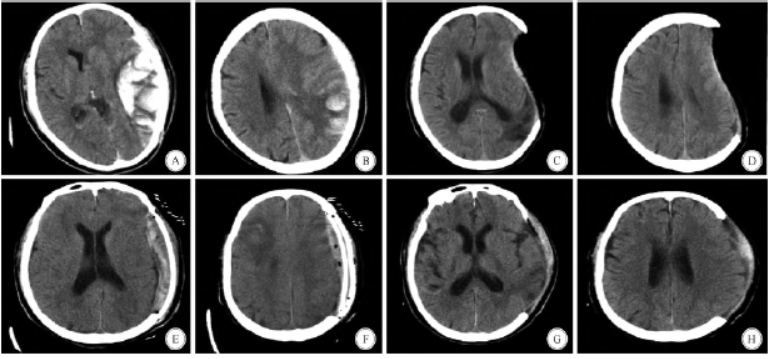
图1 患者不同时期CT表现。A、B:左侧颞顶叶脑出血,中线移位,脑室受压;C、D:术后3个月左侧皮瓣凹陷,脑室受压;E、F:颅骨修补术后猝死,抢救后复查CT,术区少量骨板下积液,右侧额叶低密度灶,中线居中,双侧弥漫性脑肿胀;G、H:术后1个月,术区恢复良好
2.讨论
去骨瓣减压术是一种挽救生命的手术,是一种用于颅脑创伤、颅内出血、肿瘤、大面积脑梗死 等开颅过程中去除骨瓣,缓解难治性颅高压的治疗方法;颅骨缺损后进行颅骨修补术,主要目的是保护颅腔内容物,稳定颅内压,改善脑组织灌注,恢复颅腔生理完整性,以及整形等作用,以利于后期康复过程中脑神经功能的修复,提高患者的心理和认知功能,荟萃分析显示颅骨成形术与显著的可测量的神经功能改善相关。
等开颅过程中去除骨瓣,缓解难治性颅高压的治疗方法;颅骨缺损后进行颅骨修补术,主要目的是保护颅腔内容物,稳定颅内压,改善脑组织灌注,恢复颅腔生理完整性,以及整形等作用,以利于后期康复过程中脑神经功能的修复,提高患者的心理和认知功能,荟萃分析显示颅骨成形术与显著的可测量的神经功能改善相关。
颅骨成形术的最佳时间仍然是一个有争议的话题,成形术的时机主要与术后的并发症有关,尤其是术后感染,特别是在创伤性脑损伤患者,早期颅骨成形术一般认为是在去骨瓣减压术后3个月内。多项研究支持早期颅骨成形术,可测量的神经功能改善,改善脑脊液的分布和吸收,从而降低脑积水的风险,改善脑灌注从而改善认知功能。
早期和晚期颅骨成形术在总体并发症和感染方面没有差异,更有最近的研究因早期颅骨成形术有较低的骨吸收率、低感染率、创伤后脑积水发生率降低等原因,而将颅骨成形术时间提前至1~2个月。
虽然颅骨成形术是常见的手术方式,但也会引起一些并发症,常见的如感染、骨瓣吸收、出血等;术后出现弥漫性脑肿胀和猝死近年来逐渐受到重视,多出现于术后数小时内,原因尚不明确,推测主要的病理变化是长期低颅压的脑组织,颅内压突然增加所致,术前低颅压和严重的皮瓣凹陷有提示价值。
本例患者颅骨成形术前颅脑CT显示左侧骨窗凹陷,中线结构明显右移(图1C),在颅骨修补术后2h即出现病情恶化,表现为大汗淋漓,面色苍白,血压下降,氧饱和度持续下降至60%以下等休克状态,抢救无效,最终死亡。
关于患者的猝死原因,在抢救时即已经展开讨论,病情变化后心电图未见心律失常等表现,首先排除了心源性猝死;为排除颅骨修补术后颅内出血,在抢救结束后,仍进行了一次CT检查,中线结构恢复(图1E)。
死亡后一周病例讨论时,多数讨论者将死亡原因归于急性肺动脉栓塞,与以下原因有关。回顾该患者术前长期糖尿病病史,术前空腹血糖7.0mmol/L,尿糖3+,颈动脉支架植入病史,以及术前凝血指标提示APTT缩短(25.5s),D-D二聚体升高(1.10mg/L)等情况,患者又是高龄,血管基础条件可能较差等因素,没有引起足够重视,再加上患者术前禁食水和术中失血,全麻手术导致血压偏低等因素,术中血压90~110/60~70mmHg,均可导致血栓形成或栓子脱落,导致肺动脉栓塞。
该患者在术后短时间内即出现休克症状,血压及血氧饱和度进行性下降,都较符合急性肺动脉栓塞引起的休克症状,但未能经尸检证实。即便如此,猝死原因归咎于肺动脉栓塞仍有很多质疑。有文献报道颅骨修补术后因脑血管自动调节功能丧失导致弥漫性脑肿胀引起死亡的病例;或归咎于修补术后使用负压吸引管,血管自动调节功能丧失,造成脑组织过度灌注损伤,致使脑干等重要功能区功能障碍,引起死亡。
该患者在去骨瓣减压术后1个月(图1G、H),意识状态及肢体活动明显改善,但在随后3个月内,意识状态和右侧肢体活动又逐渐变差,这可能主要由于大气压透过颅骨缺损处的头皮对脑组织造成压迫所致,使颅腔内两侧的压力差无法维持平衡,患者术前MRI、CT均显示左侧颅骨缺损处头皮严重下陷,左侧脑室受压变形,中线结构向右侧明显移位(图1C),此时进行颅骨修补,打破了减压术后重新建立的颅腔内压的关系,在短时间内颅腔内负压突然加大,脑血流迅速灌注至长期缺血的脑组织,此时血管的自动调节功能不能随血流量的变化而改变,引起了脑组织的过度灌注损伤及弥漫性肿胀。
该患者抢救后复查颅脑CT显示两侧脑组织肿胀,右侧额叶有高密度影(图1F),虽然不能排除抢救时缺血缺氧的损伤,但这与文献报道的影像学表现是一致的,考虑系血管的自动调节功能障碍,造成过度灌注损伤所致。这个因素应该引起高度重视。
如何避免修补术后出现脑血管自动调节功能障碍,目前没有有效手段进行术前的自我调节评估。文献报道要密切防止术后即刻的高血压,尽量不使用负压引流管,如果使用,不应置于高吸力状态,防止明显的压差;如果有脑肿胀的现象发生,可采取镇静、降压等措施,类似于较大的动静脉畸形手术后防止过度灌注的措施。
该患者在大骨瓣减压术后6个月进行了修补,修补后大气压的压迫迅速解除,骨瓣下陷处的颅内压力消失,即“缩窄脑”强行恢复到正常颅腔容积,同时对重要功能区的脑组织、血管过分牵拉移位,打破了减压术后已经建立的生理关系,使功能区的血流动力学发生改变,造成神经功能障碍。本例患者减压术后1个月病情即得到改善,如果在此时机,在生命体征平稳后尽早进行颅骨修补,可能会进一步改善其神经功能,避免术后死亡的发生。根据该病例结合文献,本研究认为颅骨修补术后脑血管自动调节障碍也应该引起足够重视,或可引起猝死,导致医疗纠纷隐患。
总而言之,颅骨修补术虽然是常规且成熟的一类手术,仍需完善术前评估,如是否存在基础性疾病,尤其是高龄、糖尿病、高凝状态的患者,以及患者意识状态,脑水肿恢复程度,颅内压及是否有颅内感染等多方面因素全面评估,个体化选择颅骨修补时机,谨慎地手术,严密地术后观察。
来源:卢佩林,辛涛,闫亚洲,荆洁,潘源.颅骨修补术后猝死1例报道及文献复习[J].临床神经外科杂志,2022(05):598-600.
